Beruflich Dokumente
Kultur Dokumente
LP Ca Recti
Hochgeladen von
Aniezah Ku100%(2)100% fanden dieses Dokument nützlich (2 Abstimmungen)
4K Ansichten28 Seitenca recti
Originaltitel
LP CA RECTI
Copyright
© © All Rights Reserved
Verfügbare Formate
DOCX, PDF, TXT oder online auf Scribd lesen
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenca recti
Copyright:
© All Rights Reserved
Verfügbare Formate
Als DOCX, PDF, TXT herunterladen oder online auf Scribd lesen
100%(2)100% fanden dieses Dokument nützlich (2 Abstimmungen)
4K Ansichten28 SeitenLP Ca Recti
Hochgeladen von
Aniezah Kuca recti
Copyright:
© All Rights Reserved
Verfügbare Formate
Als DOCX, PDF, TXT herunterladen oder online auf Scribd lesen
Sie sind auf Seite 1von 28
0
LAPORAN PENDAHULUAN CA.RECTI
PRAKTIK PROFESI NERS STASE KEPERAWATAN MEDIKAL
BEDAH 1
DISUSUN OLEH:
GEISANDRA ASTAQVIANI PUTRI
4113109500009
PROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH JAKARTA
1435 H/2014
1
A. Pengertian
Kanker merupakan suatu kondisi dimana sel telah kehilangan pengendalian
dan mekanisme normalnya, sehingga mengalami pertumbuhan yang tidak normal,
cepat, dan tidak terkendali.Kanker terjadi karena adanya perubahan genetik atau
mutasi Deoxyribonucleic Acid(DNA) yang bertanggung jawab terhadap
pertumbuhan dan pemulihan sel (LeMone, 2008).
Karsinoma Recti merupakan salah satu dari keganasan pada kolon dan rektum
yang khusus menyerang bagian Recti yang terjadi akibat gangguan proliferasi sel
epitel yang tidak terkendali(Kurniadi, 2012).
Ca Rekti adalah kanker yang terjadi pada rektum.Rektum terletak di anterior
sakrum and coccyx panjangnya kira kira 15 cm. rectosigmoid junction terletak
pada bagian akhir mesocolon sigmoid.Bagian sepertiga atasnya hampir
seluruhnya dibungkus oleh peritoneum.Di setengah bagian bawah rektum
keseluruhannya adalah ektraperitoneral(Samsuhidayat, 2004).
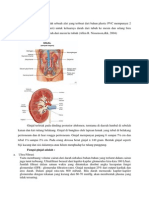
Gambar 1.Anatomi usus besar termasuk rectum
Rektum dengan proliferasi abnormal dan tahapan perkembangan stadium kanker
rektum
2
B. Epidemiologi
Di USA Ca kolorektal merupakan kanker gastrointestinal yang paling
sering terjadi dan nomor duasebagai penyebab kematian di negara
berkembang. Tahun 2005, diperkirakan ada 145,290 kasus baru kanker
kolorektal di USA, 104,950 kasus terjadi di kolon dan 40,340 kasus di rektal.
Pada 56,300 kasus dilaporkan berhubungan dengan kematian, 47.700 kasus Ca
kolon dan 8,600 kasus Ca rectal.Ca kolorektal merupakan 11 % dari kejadian
kematian dari semua jenis kanker (American Cancer Sosiety, 2006).
Di seluruh dunia dilaporkan lebih dari 940,000 kasus baru dan terjadi
kematian pada hampir 500,000 kasus tiap tahunnya (World Health
Organization, 2003). Menurut data di RS Kanker Dharmais pada tahun 1995-
2002, kanker rektal menempati urutan keenam dari 10 jenis kanker dari pasien
yang dirawat disana. Kanker rektal tercatat sebagai penyakit yang paling
mematikan di dunia selain jenis kanker lainnya.Namun, perkembangan
teknologi dan juga adanya pendeteksian dini memungkinkan untuk
disembuhkan sebesar 50 persen, bahkan bisa dicegah (American Cancer
Sosiety, 2006).
Dari selutruh pasien kanker rektal, 90% berumur lebih dari 50 tahun.Hanya
5% pasien berusia kurang dari 40 tahun.Di negara barat, laki-laki memiliki
insidensi terbanyak mengidap kanker rektal dibanding wanita dengan rasio
bervariasi dari 8:7 - 9:5 (Samsuhidayat, 2004).
C. Etiologi dan Faktor Predisposisi
Beberapa faktor risiko/faktor predisposisi terjadinya kanker rectum
menurut Brunner & Suddarth (2002) telah diidentifikasi sebagai berikut:
1) Diet rendah serat
Kebiasaan diet rendah serat adalah faktor penyebab utama, Bukitt (1971) dalam
Prince & Wilson (1995) mengemukakan bahwa diet rendah serat dan kaya
karbohidrat refined mengakibatkan perubahan pada flora feses dan perubahan
degradasi garam-garam empedu atau hasil pemecahan protein dan lemak, dimana
sebagian dari zat-zat ini bersifat karsinogenik. Diet rendah serat juga menyebabkan
pemekatan zat yang berpotensi karsinogenik dalam feses yang bervolume lebih
3
kecil. Selain itu masa transisi feses meningkat, akibat kontak zat yang berpotensi
karsinogenik dengan mukosa usus bertambah lama.
2) Lemak
Kelebihan lemak diyakini mengubah flora bakteri dan mengubah steroid menjadi
senyawa yang mempunyai sifat karsinogen.
3) Polip diusus (colorectal polyps)
Polip adalah pertumbuhan sel pada dinding dalam kolon atau rektum, dan sering
terjadi pada orang berusia 50 tahun ke atas.Sebagian besar polip bersifat jinak
(bukan kanker), tapi beberapa polip (adenoma) dapat menjadi kanker.
4) Inflamatory Bowel Disease
Orang dengan kondisi yang menyebabkan peradangan pada kolon (misalnya colitis
ulcerativa atau penyakit Crohn) selama bertahun-tahun memiliki risiko yang lebih
besar.
5) Riwayat kanker pribadi
Orang yang sudah pernah terkena kanker colorectal dapat terkena kanker colorectal
untuk kedua kalinya.Selain itu, wanita dengan riwayat kanker di indung telur, uterus
(endometrium), atau payudara mempunyai tingkat risiko yang lebih tinggi untuk
terkena kanker colorectal.
6) Riwayat kanker colorectal pada keluarga
Jika mempunyai riwayat kanker colorectal pada keluarga, maka kemungkinan
terkena penyakit ini lebih besar, khususnya jika terkena kanker pada usia muda.
7) Faktor gaya hidup
Orang yang merokok, atau menjalani pola makan yang tinggi lemak dan sedikit
buah-buahan dan sayuran memiliki tingkat risiko yang lebih besar terkena kanker
colorectal serta kebiasaan sering menahan tinja/defekasi yang sering.
8) Usia di atas 50
Kanker colorectal biasa terjadi pada mereka yang berusia lebih tua. Lebih dari 90
persen orang yang menderita penyakit ini didiagnosis setelah usia 50 tahun ke atas.
D. Patofisiologi
Karsinogenesis dan onkogenesis merupakan nama lain dari
perkembangan kanker. Proses perubahan sel normal menjadi sel kanker
disebut transformasi maligna (Ignatavicius et al, 2006). Karsinogen adalah
4
substansi yang mengakibatkan perubahan pada struktur dan fungsi sel menjadi
sel yang bersifat otonom dan maligna.Trasformasi maligna diduga mempunyai
sedikitnya tiga tahapan proses selular yaitu inisiasi, promosi, dan progresi
(Basavanthappa, 2007; Smeltzer & Bare, 2002), yaitu :
a. Inisiasi (Carcinogen)
Pada tahap ini terjadi perubahan dalam bahan genetik sel yang
memancing sel menjadi ganas.Perubahan ini disebabkan oleh status
karsinogen berupa bahan kimia, virus, radiasi atau sinar matahari yang
berperan sebagai inisiator dan bereaksi dengan DNA yang menyebabkan DNA
pecah dan mengalami hambatan perbaikan DNA.Perubahan ini mungkin
dipulihkan melalui mekanisme perbaikan DNA atau dapat mengakibatkan
mutasi selular permanen.Mutasi ini biasanya tidak signifikan bagi sel-sel
sampai terjadi karsinogenesis tahap kedua.
b. Promosi (Co-carcinogen)
Pemajanan berulang terhadap agen menyebabkan ekspresi informasi
abnormal. Pada tahap ini suatu sel yang telah mengalami inisiasi akan berubah
menjadi ganas. Tahap promosi merupakan hasil interaksi antara faktor kedua
dengan sel yang terinisiasi pada tahap sebelumnya. Faktor kedua sebagai agen
penyebabnya disebut complete carcinogen karena melengkapi tahap inisiasi
dengan tahap promosi. Agen promosi bekerja dengan mengubah informasi
genetik dalam sel, meningkatkan sintesis DNA, meningkatkan salinan
pasangan gen dan merubah pola komunikasi antarsel. Pada masa antara
inisiasi dan promosi merupakan kunci konsep dalam pencegahan kanker,
karena bila pada tahap ini dilakukan pencegahan pemaparan karsinogen ulang
seperti makanan berlemak, obesitas, rokok, dan alkohol akan dapat
menurunkan risiko terbentuknya formasi neoplastik.
c. Progresi (Complete Carcinogen )
Pada tahapan ini merupakan tahap akhir dari terbentuknya sel kanker
atau karsinogenesis.Sel-sel yang mengalami perubahan bentuk selama inisiasi
dan promosi kini melakukan perilaku maligna.Sel-sel ini sekarang
menampakkan suatu kecenderungan untuk menginvasi jaringan yang
berdekatan (bermetastasis).
Penyebab kanker pada saluran cerna bagian bawah tidak diketahui secara
pasti.Polip dan ulserasi colitis kronis dapat berubah menjadi ganas tetapi
5
dianggap bukan sebagai penyebab langsung.Asam empedu dapat berperan
sebagai karsinogen yang mungkin berada di kolon. Hipotesa penyebab yang
lain adalah meningkatnya penggunaan lemak yang bisa menyebabkan kanker
kolorektal. Diet rendah serat dan kaya karbohidrat refined mengakibatkan
perubahan pada flora feses dan perubahan degradasi garam-garam empedu
atau hasil pemecahan protein dan lemak, dimana sebagian dari zat-zat ini
bersifat karsinogenik. Diet rendah serat juga menyebabkan pemekatan zat
yang berpotensi karsinogenik dalam feses yang bervolume lebih kecil. Selain
itu masa transisi feses meningkat, akibat kontak zat yang berpotensi
karsinogenik dengan mukosa usus bertambah lama.
Kelebihan lemak diyakini mengubah flora bakteri dan mengubah
steroid menjadi senyawa yang mempunyai sifat karsinogen. Menurut
Physicians Committee for Responsible Medicine, bakteri juga memiliki
peranan dalam timbulnya kanker usus. Bakteri dapat mengubah asam empedu,
yang dikeluarkan oleh tubuh untuk membantu pencernaan lemak, menjadi
suatu senyawa-senyawa yang dapat memicu kanker.Senyawa-senyawa
tersebut disebut sebagai asam empedu sekunder.Asam empedu secara normal
dikeluarkan oleh tubuh untuk mencerna lemak. Semakin banyak lemak yang
dikonsumsi, maka asam empedu yang dikeluarkan oleh tubuh akan semakin
banyak pula. Oleh karena itu, tidak mengherankan jika beberapa bahan
makanan yang banyak mengandung lemak seperti daging merah, serta daging
dan makanan olahan lain yang berkadar lemak tinggi seperti keju, dapat
meningkatkan risiko kanker usus. Konsumsi alkohol juga dapat meningkatkan
risiko terjadinya kanker usus seperti halnya makanan yang kaya akan gula,
menurut World Cancer Research Fund.
Patologi Kebanyakan kanker usus besar berawal dari pertumbuhan sel
yang tidak ganas atau disebut adenoma, yang dalam stadium awal membentuk
polip (sel yang tumbuh sangat cepat).Pada stadium awal, polip dapat diangkat
dengan mudah. Tetapi, seringkali pada stadium awal adenoma tidak
menampakkan gejala apapun sehingga tidak terdeteksi dalam waktu yang relatif
lama dan pada kondisi tertentu berpotensi menjadi kanker yang dapat terjadi
pada semua bagian dari usus besar (Davey, 2006 : 335).
Dimulai sebagai polip jinak tetapi dapat menjadi ganas dan menyusup
serta merusak jaringan normal serta meluas ke dalam struktur sekitarnya. Sel
6
kanker dapat terlepas dari tumor primer dan menyebar ke bagian tubuh yang lain
(paling sering ke hati). Kanker kolorektal dapat menyebar melalui beberapa cara
yaitu: secara infiltratif langsung ke struktur yang berdekatan, seperti ke dalam
kandung kemih; melalui pembuluh limfe ke kelenjar limfe perikolon dan
mesokolon; melalui aliran darah, biasanya ke hati karena kolon mengalirakan
darah ke sistem portal; penyebaran secara transperitoneal; penyebaran ke luka
jahitan, insisi abdomen atau lokasi drain. Pertumbuhan kanker menghasilkan
efek sekunder, meliputi penyumbatan lumen usus dengan obstruksi dan ulserasi
pada dinding usus serta perdarahan. Penetrasi kanker dapat menyebabkan
perforasi dan abses, serta timbulnya metastase pada jaringan lain (Gale, 2000).
Pada keluarga tertentu yang memiliki kecenderungan terhadap kanker, diduga
bahwa satu atau lebih gen kanker sudah bermutasidalam genom yang diwarisi.
Pertumbuhan kanker akan meningkat pada usia lebih dari 55 tahun. Banyak
kanker terjadi diusia tua seperti kanker prostat, kanker kolon, dan leukemia.
Peningkatan masa hidup memungkinkan memanjangnya paparan terhadap
karsinogen dan terakumulasinya berbagai perubahan genetik serta penurunan
berbagai fungsi tubuh (Basavanthappa, 2007).Menurut P. Deyle (2005),
perkembangan karsinoma kolorektal dibagi atas 3 fase. Fase pertama ialah fase
karsinogen yang bersifat rangsangan, proses ini berjalan lama sampai puluhan
tahun.Fase kedua adalah fase pertumbuhan tumor tetapi belum menimbulkan
keluhan (asimptomatis) yang berlangsung bertahun-tahun juga.Kemudian fase
ketiga dengan timbulnya keluhan dan gejala yang nyata.
E. Klasifikasi
Metode pentahapan yang dapat digunakan secara luas adalah klasifikasi
Duke:(Brunner & Suddarth, 2002)
T N M Dukes
Stage 0 Tis N0 M0
Stage I T1 N0 M0 A
T2 N0 M0
Stage II T3 N0 M0 B
Keteranagan:
Kelas A : Tumor
dibatasi pada mukosa
dan submukosa
Kelas B : Penetrasi
melalui dinding usus
Kelas C : invasi
kedalam sistem limfe
yang mengalir regional
Kelas D : metastase
regional tahap lanjut
dan penyebaran yang
luas
7
T4 N0 M0
Stage III Any T N1 M0 C
Any T N2, N3 M0
Stage IV Any T Any N M1 D
TNMstaging digunakan berdasarkan perjalanan penyakit kanker melalui tiga
parameter yaitu tumor size(T) atau ukuran tumor, lymph node (N) atau kelenjar getah
bening regional dan absence of metastasis(M) atau penyebaran jauh (Otto, 2003).
a) T (Tumor Primer : ukuran, luas dan kedalaman)
TX : tumor primer tidak dapat dikaji
T0 : tidak ada bukti tumor primer
Tis : karsinoma in-situ
T1, T2, T3, T4 : dari T1 sampai T4 tumor primer semakin besar dan semakin
jauh infiltrasi di jaringan dan alat yang berdekatan.
b) N (Metastasis Nodus : luas, dan lokasi kelenjar getah bening regional yang terkena)
NX : kelenjar getah bening regional tidak dapat dikaji
N0 : tidak ada metastasis kelenjar getah bening regional
N1,N2,N3 : menunjukkan banyaknya kelenjar getah bening yang terlibat, dan ada
atau tidaknya infiltrasi di alat dan struktur yang berdekatan.
c) M (Metastasis : tidak ada atau ada penyebaran jauh penyakit)
MX : penyakit jauh tidak dapat dikaji
M0 : tidak ada penyebaran jauh dari penyakit
M1 : penyebaran penyakit jauh
Pada perkembangan selanjutnya, The American Joint Committee on Cancer
(AJCC)memperkenalkan TNM staging system, yang menempatkan kanker menjadi
satu dalam 4 stadium (Stadium I-IV) (Anderson, 2006).
1. Stadium 0
Pada stadium 0, kanker ditemukan hanya pada bagian paling dalam rectum, yaitu
pada mukosa saja.Disebut juga carcinoma in situ.
2. Stadium I
8
Pada stadium I, kanker telah menyebar menembus mukosa sampai lapisan
muskularis dan melibatkan bagian dalam dinding rektum tapi tidak menyebar
kebagian terluar dinding rektum ataupun keluar dari rektum. Disebut juga Dukes A
rectal cancer.
3. Stadium II
Pada stadium II, kanker telah menyebar keluar rektum kejaringan terdekat namun
tidak menyebar ke limfonodi.Disebut juga Dukes B rectal cancer.
4. Stadium III
Pada stadium III, kanker telah menyebar ke limfonodi terdekat, tapi tidak
menyebar kebagian tubuh lainnya.Disebut juga Dukes C rectal cancer.
5. Stadium IV
Pada stadium IV, kanker telah menyebar kebagian lain tubuh seperti hati, paru,
atau ovarium. Disebut juga Dukes D rectal cancer
F. Gambaran Klinis
Kebanyakan orang asimtomatis dalam jangka waktu lama dan mencari
bantuan kesehatan hanya bila mereka menemukan perubahan pada kebiasaan
defekasi atau perdarahan rectal (Brunner & Suddarth, 2002).
Gejala sangat ditentukan oleh lokasi kanker, tahap penyakit, dan fungsi
segmen usus tempat kanker berlokasi. Gejala yang paling menonjol
adalah(Brunner & Suddarth, 2002):
1) Perubahan kebiasaan defekasi
2) Pasase darah dalam feses adalah gejala paling umum kedua
3) Gejala anemi tanpa diketahui penyebabnya
4) Anoreksia
5) Penurunan berat badan tanpa alasan
6) Keletihan
7) Mual dan muntah-muntah
8) Usus besar terasa tidak kososng seluruhnya setelah BAB
9) Feses menjadi lebih sempit (seperti pita)
10) Perut sering terasa kembung atau keram perut
11) Gejala yang dihubungkan dengan lesi rectal adalah: evakuasi feses yang
tidak lengkap setelah defekasi, konstipasi dan diare bergantian (umumnya
konstipasi), serta feses berdarah.
9
Pertumbuhan pada sigmoid atau rectum dapat mengenai radiks saraf,
pembuluh limfe, atau vena menimbulkan gejala gejala pada tungkai atau
perineum, hemoroid, nyeri pinggang bagian bawah, keinginan defekasi, atau
sering berkemih dapat timbul sebagai akibat tekanan pada alat-alat tersebut.
Semua karsinoma kolorektal dapat menyebabkan ulserasi, perdarahan,
obstruksi bila membesar atau invasi menembus dinding usus dan kelenjar-
kelenjar regional.Kadang-kadang bisa terjadi perforasi dan menimbulkan abses
dalam peritoneum.Keluhan dan gejala sangat tergantung dari besarnya tumor.
Tumor pada Recti dan kolon asendens dapat tumbuh sampai besar
sebelum menimbulkan tanda-tanda obstruksi karena lumennya lebih besar
daripada kolon desendens dan juga karena dindingnya lebih mudah
melebar.Perdarahan biasanya sedikit atau tersamar. Bila karsinoma Recti
menembus ke daerah ileum akan terjadi obstruksi usus halus dengan pelebaran
bagian proksimal dan timbul nausea atau vomitus. Harus dibedakan dengan
karsinoma pada kolon desendens yang lebih cepat menimbulkan obstruksi
sehingga terjadi obstipasi.
Pertimbangan gerontologi, insiden karsinoma kolon dan rectum
meningkat sesuai usia. Kanker ini biasanya ganas pada lansia, gejala sering
tersembunyi yaitu: keletihan hampir selalu ada akibat anemia defisiensi besi
primer, nyeri abdomen, obstruksi, tenesmus, dan perdarahan rectal.
G. Pemeriksaan Diagnostik/Penunjang dan Pemeriksaan Fisik
Untuk menegakkan diagnosa yang tepat diperlukan (Sudjatmiko, 2010):
1) Anamnesis yang teliti, meliputi:
a) Perubahan pola/kebiasaan defekasi baik berupa diare maupun konstipasi
(change of bowel habit)
b) Frekuensi, konsistensi tinja
c) Perdarahan per anus
d) Tenesmus
e) Nyeri perut : kolik, menetap
f) Penurunan berat badan
g) Faktor predisposisi:
Riwayat kanker dalam keluarga
10
Riwayat polip usus
Riwayat kolitis ulserosa
Riwayat kanker pada organ lain (payudara/ovarium)
Uretero-sigmoidostomi
Kebiasaan makan (tinggi lemak rendah serat)
2) Pemeriksaan fisik dengan perhatian pada:
a) Status gizi
b) Anemia
c) Benjolan/massa di abdomen
d) Nyeri tekan
e) Pembesaran kelenjar limfe
f) Pembesaran hati/limpa
g) Colok rectum (rectal toucher) ditemukan darah dan lendir, tonus sfingter ani
keras/lembek, mukosa kasar, kaku biasanya dapat digeser, ampula rectum
kolaps/kembung terisi feses atau tumor yang dapat teraba atau tidak.
3) Pemeriksaan Diagnostik/Penunjang
a. Pemeriksaan laboratorium
a) Test darah samar: terkadang kanker atau polip mengeluarkan darah, dan
FOBT dapat mendeteksi jumlah darah yang sangat sedikit dalam kotoran.
Karena tes ini hanya mendeteksi darah, tes-tes lain dibutuhkan untuk
menemukan sumber darah tersebut. Kondisi jinak (seperti hemoroid) juga
bisa menyebabkan darah dalam kototran.
b) Carcino embryonic antigen (CEA): pada eksisi tumor komplet kadar CEA
yang meningkat harus kembali ke normal dalam 48 jam, peningkatan CEA
pada tanggal selanjutnya menunjukan kekambuhan
b. Digital rectal examination (DRE)
Dapat digunakan sebagai pemeriksaan skrining awal.Kurang lebih 75%
karsinoma rektum dapat dipalpasi pada pemeriksaan rectal. Pemeriksaan digital
akan mengenali tumor yang terletak sekitar 10 cm dari rektum, tumor akan
teraba keras dan menggaung.
c. Pemeriksaan radiologis
Pemeriksaan yang dianjurkan sebagai pemeriksaan rutin sebelum dilakukan
pemeriksaan lain. Pada pemeriksaan ini akan tampak filling defect biasanya
11
sepanjang 5-6cm berbentuk anular atau apple core. Dinding usus tampak rigid
dan gambaran mukosa rusak.
a) Foto Kolorektal: dengan barium enema dan kontras ganda
b) Ultra Sonografi: identifikasi metastase dan menilai reseklabilitas
c) Intra venous pyelograply (IVP) : menilai infiltrate ke system urinary
d) Thoraks foto: menilai adanya metastase paru
d. Endoskopi dan biopsy
a) Protoskopi: deteksi kelainan 8-10 cm dari anus (polip rekti, hemorrhoid,
karsinoma rectum)
b) Sigmoidoskopi: mencapai 20-25 cm dari anus, untuk diagnistik dan
kauterisasi.
c) Kolonoskopi: dapat mencapai sakrum.
e. Ultrasonografi
Uraian tentang prosedur diagostik dijelaskan lebih lanjut dalam fokus
pengkajian keperawatan.
12
H. Penatalaksanaan
Berbagai jenis terapi tersedia untuk pasien kanker rektal.Beberapa adalah terapi
standar dan beberapa lagi masih diuji dalam penelitian klinis. Tiga terapi standar
untuk kanker rektal yang sering digunakan antara lain:
1. Pembedahan
Pembedahan merupakan terapi yang paling lazim digunakan terutama
untuk stadium I dan II kanker rektal, bahkan pada pasien suspek dalam
stadium III juga dilakukan pembedahan.Meskipun begitu, karena kemajuan
ilmu dalam metode penentuan stadium kanker, banyak pasien kanker rektal
dilakukan pre-surgical treatment dengan radiasi dan kemoterapi.Penggunaan
kemoterapi sebelum pembedahan dikenal sebagai neoadjuvant chemotherapy,
dan pada kanker rektal, neoadjuvant chemotherapy digunakan terutama pada
stadium II dan III.Pada pasien lainnya yang hanya dilakukan pembedahan,
meskipun sebagian besar jaringan kanker sudah diangkat saat operasi,
beberapa pasien masih membutuhkan kemoterapi atau radiasi setelah
pembedahan untuk membunuh sel kanker yang tertinggal (Anderson, 2006).
Tipe pembedahan tergantung pada lokasi dan ukuran tumor. Prosedur
pembedahan pilihan adalah sebagai berikut (Doughty & Jackson, 1993 dalam
Brunner & Suddarth, 2002):
a) Reseksi segmental dengan anastomosis (pengangkatan tumor dan porsi usus
pada sisi pertumbuhan pembuluh darah, dan nodus limfatik)
b) Reseksi abdominoperineal dengan kolostomi sigmoid permanen (pengangkatan
tumor dan prosi sigmoid dan semua rectum serta sfingkter anal)
c) Kolostomi sementara diikuti reanastomosis reseksi segmental dan anastomisis
serta reanastomosis lanjut dari kolostomi (memungkinkan dekompresi usus awal
dan persiapan usus sebelum reseksi)
d) Kolostomi permanen atau ileostomi (untuk menyembuhkan lesi obstruksi yang
tidak dapat direseksi)
Berkenaan dengan teknik perbaikan melalui pembedahan, kolostomi
dilakukan pada kurang dari sepertiga pasien kanker kolorektal.Kolostomi adalah
pembuatan lubang (stoma) pada kolon secara bedah.Stoma ini dapat berfungsi
sebagai diversi sementara atau permanen.Ini memungkinkan drainase atau
evakuasi ini kolon keluar tubuh.Konsistensi drainase dihubungkan dengan
13
penempatan kolostomi, yang ditentukan oleh lokasi tumor dan luasnya invasi
jaringan sekitar (Brunner & Suddarth, 2002).
Prosedur pelaksanaan reseksi dan kolostomi (Brunner & Suddarth, 2002):
b. Radiasi
Sebagai mana telah disebutkan, untuk banyak kasus stadium II dan III lanjut, radiasi
dapat menyusutkan ukuran tumor sebelum dilakukan pembedahan. Peran lain
radioterapi adalah sebagai sebagai terapi tambahan untuk pembedahan pada kasus
tumor lokal yang sudah diangkat melaui pembedahan, dan untuk penanganan kasus
metastasis jauh tertentu. Terutama ketika digunakan dalam kombinasi dengan
kemoterapi, radiasi yang digunakan setelah pembedahan menunjukkan telah
menurunkan risiko kekambuhan lokal di pelvis sebesar 46% dan angka kematian
sebesar 29%. Pada penanganan metastasis jauh, radiasi telah berguna mengurangi
efek lokal dari metastasis tersebut, misalnya pada otak.Radioterapi umumnya
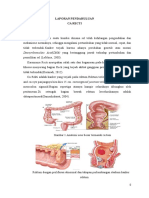
Tumor
rektum
Kolostomi
Jahitan
oeritoneum
1. sebelum pembedahan 2. Selama pembedahan, sigmoid diangkat dan dibuatkan
kolostomi. Usus distal telah didiseksi bebas pada titik
dibawah peritoneum pelvis bawah, yang djahit diatas ujung
tertututp dari sigmoid distal dan rektum
Drein perineal
3. Reseksi perineal mencakup pengangkatan
rectum dan porsi bebas dari sigmoid
bawah, drein perineal diinsersi.
Luka perineal yang sembuh
Kolostomi
4. Hasil akhir setelah penyembuhan dengan
kolostomi permanen.
14
digunakan sebagai terapi paliatif pada pasien yang memiliki tumor lokal
yang unresectable(Mansjoer, 2000).
c. Kemoterapi
Adjuvant chemotherapy (menangani pasien yang tidak terbukti memiliki penyakit
residual tapi beresiko tinggi mengalami kekambuhan), dipertimbangkan pada pasien
dimana tumornya menembus sangat dalam atau tumor lokal yang bergerombol
(Stadium II lanjut dan Stadium III).Terapi standarnya ialah dengan fluorouracil, (5-
FU) dikombinasikan dengan leucovorin dalam jangka waktu enam sampai dua belas
bulan.5-FU merupakan anti metabolit dan leucovorin memperbaiki respon.Agen
lainnya, levamisole (meningkatkan sistem imun, dapat menjadi substitusi bagi
leucovorin).Protokol ini menurunkan angka kekambuhan kira-kira 15% dan
menurunkan angka kematian kira-kira sebesar 10% (Mansjoer, 2000).
I. Komplikasi
Pertumbuhan tumor dapat menyebabkan obstruksi usus parsial atau
lengkap.Pertumbuhan dan ulserasi juga dapat menyerang pembuluh darah
sekitar rectum yang menyebabkan hemoragi.Perforasi dapat terjadi dan
mengakibatkan pembentukan abses.Peritonitis dan atau sepsis dapat
menimbulkan syok (Brunner & Suddarth, 2002).
J. KONSEP DASAR ASUHAN KEPERAWATAN
1) PENGKAJIAN
Pada pengkajian dilakukan wawancara dan pemeriksaan fisik untuk
memperoleh informasi dan data yang nantinya akan digunakan sebagai dasar
untuk membuat rencana asuhan keperawatan klien.
Data Fokus
Data subjektif:
- Klien mengatakan mengalami berak darah
- Klien mengeluh nyeri pada perut
- Klien mengaku sering mengonsumsi daging, makanan berlemak dan tidak
suka mengonsumsi makanan berserat dan sayuran
- Klien mengeluh ada perubahan pola defekasi (konstipasi)
15
- Klien mengeluh mual muntah
- Klien mengeluh nafsu makannya menurun
- Klien mengeluh berat badannya turun tanpa sebab
- Klien mengeluh keletihan
- Klien mengeluh merasa sensasi seperti belum selesai BAB (masih ingin tapi
sudah tidak bisa keluar) dan perubahan diameter serta ukuran kotoran (feses
menjadi lebih sempit).
Data objektif:
- Klien tampak pucat
- Klien tampak meringis
- Klien tampak lemas
- Bising usus dapat menurun (<3x/menit)
- Teraba masa di rektum
- Klien tampak kurus
Pengkajian menggunakan 11 Pola Fungsional Gordondan pemeriksaan
fisik. Adapun hal-hal yang perlu dikaji pada pasien dengan kanker rektum mulai
dari sebelum masuk rumah sakit sampai dengan saat sudah dirawat di rumah sakit
adalah sebagai berikut:
1. Persepsi Kesehatan dan Manajemen Kesehatan
a) Deskripsi pasien tentang status kesehatan secara umum dan perubahan status
kesehatan dalam kurun waktu tertentu: riwayat kesehatan diambil untuk
mendapatkan informasi tentang perasaan lelah, adanya nyeri abdomen atau rectal
dan karakternya (lokasi, frekuensi, durasi berhubungan dengan makan atau
defekasi).
b) Riwayat sakit pasien sebelumnya: apakah pasien pernah mengalami penyakit usus
inflamasi kronis atau polip kororektal, operasi dan riwayat dirawat di rumah sakit
sebelumnya.
c) Aktivitas yang dilakukan pasien dalam pencegahan penyakit.
d) Obat-obatan dan vitamin yang diminum sekarang dan persepsi pasien terhadap
pengobatan dan perawatan yang dijalani.
e) Alergi makanan atau obat-obatan.
f) Persepsi pasien terhadap penyebab sakit saat ini dan upaya yang dilakukan serta
apakah upaya tersebut telah dapat membantu mengatasi permasalahan pasien.
16
g) Penggunaan alkohol, tembakau dan obat-obatan.
h) Riwayat penyakit keluarga: apakah salah satu keluarga ada yang menderita
penyakit kolorektal.
i) Dikaji pula pengetahuan pasien tentang penyakit termasuk penatalaksanaannya.
2. Nutrisi-Metabolik
Makan
a) Kaji tipe intake makanan sehari-hari (pada waktu pasien belum masuk rumah
sakit), meliputi jenis makanan yang dikonsumsi, frekuensi, porsi makanan yang
habis dikonsumsi, waktu makan dan snack.
b) Nafsu makan saat ini apakah mengalami penurunan atau tidak. Pada beberapa
kasus dapat ditemukan pasien mengalami penurunan nafsu makan.
c) Adakah perubahan pada sensasi kecap.
d) Intake makanan terakhir yang dikonsumsi sebelum masuk rumah sakit.
e) Pembatasan diet atau tipe makanan yang diresepkan di rumah sakit.
f) Porsi makanan yang habis dikonsumsi di rumah sakit.
g) Kesulitan dalam mengunyah atau menelan makanan.
h) Kehilangan BB yang terjadi saat ini.
i) Ada atau tidaknya penggunaan alat bantu nutrisi seperti NGT
j) Penggunaan suplemen, atau vitamin tertentu.
k) Mual atau muntah (berapa kali muntah).
Note: pengkajian riwayat makanan yang sering dimakan oleh pasien sangat penting
untuk dikaji terkait dengan kanker rectum yang dialami oleh pasien, pengkajian
ditekankan pada kebiasaan pasien dalam mengonsumsi lemak dan makanan kurang
serat dan riwayat adanya penurunan berat badan yang tanpa alas an.
Minum
a) Kaji intake minum sehari-hari.
b) Adakah rasa haus yang berlebih.
c) Minuman yang telah dikonsumsi, jumlahnya berapa ml atau gelas.
d) Kaji jumlah cairan melalui IV yang telah masuk sehingga diketahui cairan masuk
pada pasien.
3. Eliminasi
BAB
17
a. Frekuensi BAB perhari, konsistensi feses, warna feses, ada tidaknya darah atau
lendir.
b. BAB pasien yang terakhir.
c. Adanya konstipasi atau tidak.
d. Adanya penggunaan alat bantu ekskratory seperti kolostomi.
e. Adanya penggunaan laksatif atau tidak.
f. Adanya perubahan pada defekasi.
BAK
a. Frekuensi BAK, warna, jernih/tidak, ada darah/tidak, jumlah urine (ml)
b. Nyeri saat berkemih
c. Penggunaan kateter
d. Penggunaan obat diuretik
4. Aktivitas-latihan
Kemampuan Perawatan Diri 0 1 2 3 4
Makan/Minum
Mandi
Toileting
Berpakaian
Mobilisasi
Berpindah
Ambulasi Rom
0 : Mandiri 3 : Dibantu orang lain dan alat
1 : Alat bantu 4 : Tergantung total
2 : Dibantu orang lain
Hal-hal yang perlu dikaji lainnya:
a) Persepsi respon terhadap aktivitas seperti pusing, lemah.
b) Aktivitas pada waktu luang dan rekreasi
5. Istirahat dan Tidur
a) Kebiasaan tidur (berapa jam)
b) Kebiasaan tidur siang
c) Perubahan tidur yang terjadi
d) Perasaan setelah bangun tidur
18
e) Permasalahan tidur yang dialami seperti kesulitan tertidur kembali setelah bangun,
insomnia.
f) Penggunaan obat tidur
g) Ritual khusus sebelum tidur
h) Kondisi lingkungan seperti kebisingan, kondisi tempat tidur atau hospitalisasi
yang mempengaruhi tidur pasien.
6. Kognitif-Perseptual
a) Status pendengaran seperti gangguan pendengaran, ataupun penggunaan alat
bantu dengar.
b) Status penglihatan seperti gangguan penglihatan dan penggunaan kaca mata.
c) Pengecap dan pembau.
d) Sensasi perabaan seperti masalah dengan sensasi perabaan seperti baal atau
kesemutan.
e) Nyeri yang meliputi PQRST (pencetus, kualitas nyeri, lokasi, skala dan waktu
munculnya nyeri). Pasien biasanya akan mengeluhkan mengalami nyeri pada
abdomen dan tenesmus.
f) Fungsi kognisi dalam memori istilah, ingatan jangka pendek, ingatan jangka
panjang
g) Riwayat setiap perubahan dalam level kesadaran atau periode kebingungan
h) Komunikasi yang meliputi bahasa utama, bahasa lain, tingkatpendidikan,
kemampuan membaca dan menulis
i) Derajat kemampuan memecahkan masalah, dan derajat kemampuan pengambilan
keputusan.
j) Perasaan berputar, riwayat pingsan, kejang atau sakit kepala.
k) Kemampuan memahami dan manajemen nyeri yang dilakukan.
7. Persepsi diri dan Konsep diri
a) Perasaan pasien berhubungan dengan keadaan/penyakitnyaharga diri, ideal,
identitas, gambaran diri.
b) Deskripsi pasien tentang diri sendiri.
c) Adanya ketakutan, kecemasan dan depresi atau merasa kehilangan kontrol.
d) Pengalaman yang berhubungan dengan perasaan keputusasaan.
19
8. Peran dan Hubungan
a) Bentuk struktur keluarga
b) Cara hidup seperti sendirian, dengan keluarga
c) Peran dalam keluarga (pemberi perawatan di rumah, pencari nafkah)
d) Persepsi dari efek masalah kesehatan saat ini atau situasi saat ini terhadap peran.
e) Kepuasan/ketidakpuasan terhadap peran
f) Kecukupan keuangan untuk memenuhi kebutuhan saat ini
g) Kecukupan dukungan atau hubungan keluarga untuk memenuhi kebutuhan saat ini
h) Pekerjaan dan status pekerjaan
i) Masalah keluarga berhubungan dengan perawatan
j) Komunikasi antar anggota keluarga.
9. Seksual dan Reproduksi
a) Jenis kelamin.
b) Jumlah anak.
c) Masalah dengan menstruasi.
d) Masalah seksual yang berhubungan dengan penyakit.
e) Riwayat reproduksi, hamil terakhir, riwayat melahirkan.
f) Kontrasepsi yang digunakan.
10. Koping-Stres
a) Perubahan, masalah saat ini, kejadian yang menyebabkan stress.
b) Krisis saat ini misalhnya hospitalisasi, sakit.
c) Level stress saat ini.
d) Penggunaan obat atau alkohol untuk koping.
e) Metode koping yang digunakan.
f) Penggunaan koping tersebut untuk mengatasi masalah.
g) Kehilangan atau perubahan besar yang dialami di masa lalu.
h) Orang terdekat dengan pasien.
11. Nilai dan Kepercayaan
a) Agama yang dianut.
b) Aktivitas sembahyang pasien.
c) Pantangan agama atau keyakinan tertentu.
20
d) Permintaan kunjungan rohaniwan.
e) Kepercayaan spiritual yang berhubungan dengan pengambilan keputusan dan
praktek kesehatan.
f) Kepercayaan kultural yang berhubungan dengan kesehatan dan nilai.
g) Persepsi terhadap kepuasan hidup.
Selain 11 Pola Fungsional Gordon, pemeriksaan fisik yang perlu dikaji pada
pasien dengan kanker rectum antara lain:
1. Kulit, Rambut dan Kuku
Inspeksi: warna kulit, kondisi kuku, warna kuku, kebersihan kulit kepala, kaji warna
rambut, kebersihan kulit, turgor, oedem.
2. Kepala dan Leher
Inspeksi: bentuk kepala.
Palpasi: nyeri tekan, distensi vena jugularis, ada/tidak benjolan pada kepala.
3. Mata dan Telinga
a) Mata
Inspeksi: bentuk bola mata, pergerakan bola mata, ptosis ada/tidak, nistagmus
ada/tidak, refleks cahaya pada kedua mata, sklera/konjungtiva.
Palpasi: nyeri tekan bola mata, benjolan pada mata.
b) Telinga
Inspeksi: bentuk daun telinga, kebersihan liang telinga, ada/tidaknya lesi pada
telinga, bengkak atau peradangan pada mastoid ada/tidak, adanya serumen atau
tidak, adanya otitis media atau tidak.
Palpasi: nyeri tekan ada/tidak.
4. Sistem Pernafasan:
Inspeksi: bentuk dada, saat inspirasi apakah ada bagian yang tertinggal, ada tidaknya
retraksi otot bantu pernapasan, pernapasan cuping hidung, RR = x/menit, apakah ada
batuk.
Palpasi:taktil fremitus pada kedua lapang paru, kondisi kulit dinding dada, nyeri
tekan, massa, pembengkakan atau benjolan, kesimetrisan ekspansi
21
Perkusi:pada daerah yang terdapat udara terdengar hipersonor dan pada daerah yang
terdapat cairan terdengar suara pekak.
Auskultasi:suara napas apakah vesikuler atau ronchi. (Pada umumnya, area paru yang
terdapat infiltratnya akan terdengar ronchi).
5. Sistem Kardiovaskular :
Nyeri dada Ya Tidak
Palpitasi Ya Tidak
CRT < 3 dtk > 3 dtk
Inspeksi: kaji letak ictus cordis (letak ictus cordis normal berada pada ICS 5 pada
linea medio claviculas kiri selebar 1 cm).
Palpasi: denyut jantung teraba/tidak, HR = x/menit, irama dan kedalaman denyut
jantung.
Perkusi:pergeseran letak jantung.
Auskultasi:Bunyi jantung S1 S2, ada gallop atau tidak, adanya murmur atau tidak ada.
(pada umumnya, pasien mengalami nyeri dada dan dapat diikuti dengan peningkatan
tanda-tanda vital. Selain itu, nilai analisa gas darah juga mungkin abnormal yang
dapat ditandai dengan gejala sesak nafas, CRT > 3 detik).
6. Payudara Pria dan Wanita
Inspeksi:bentuk payudara, apakah adanya luka atau tidak, warna kulit disekitar
payudara.
Palpasi:apakah ada nyeri tekan atau tidak, apakah teraba massa atau tidak.
7. Sistem Gastrointestinal
Inspeksi: bentuk abdomen, asites ada/tidak ada, mukosa (lembab/kering/stomatitis).
Palpasi: nyeri tekan ada/tidak ada, ada/tidak teraba benjolan.
Perkusi: terdengar suara timpani pada lambung (regio kiri atas) dan pekak pada regio
yang lain.
Auskultasi:peristaltik: ... x/mnt
8. Sistem Urinarius
Penggunaan alat bantu/ kateter, adanya nyeri tekan kandung kencing, gangguan
eliminasi urin (anuria/oliguria/retensi/inkontinensia/nokturia)
Lain-lain:
Palpasi:nyeri tekan, ada tidaknya benjolan, ada tidaknya distensi.
Perkusi:terdengar suara timpani pada pelvis.
9. Sistem Reproduksi Wanita/Pria
22
Inspeksi: kaji kondisi alat kelamin, kebersihan, ada peradangan atau benjolan.
10. Sistem Saraf
GCS (Eye, Verbal, Motorik)
Gerakan involunter: ada/tidak ada tremor pada lidah, tangan.
11. Sistem Muskuloskeletal
Hal-hal yang perlu dikaji: kemampuan pergerakan sendi (bebas/terbatas), ada
tidaknya deformitas, kekakuan, nyeri sendi/otot, sianosis atau edema pada ektremitas,
akral.
12. Sistem Imun
Hal-hal yang perlu dikaji: perdarahan gusi, perdarahan lama, pembengkakan
keletihan/kelemahan. Pada umumnya, dapat ditemukan pasien mengalami keletihan
dan kelemahan akibat penurunan suplai oksigen ke jaringan perifer.
13. Sistem Endokrin:
Hal-hal yang perlu dikaji: kadar glukosa.
2) DIAGNOSA KEPERAWATAN
a. Nyeri kronis
b. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh
c. Diare
d. Konstipasi
3) INTERVENSI KEPERAWATAN
Diagnosa Keperawatan/
Masalah Kolaborasi
Rencana keperawatan
Tujuan dan Kriteria
Hasil
Intervensi
Nyeri Kronis berhubungan
dengan ketidakmampuan
fisik-psikososial kronis
(metastase kanker, injuri
neurologis, artritis)
DS:
- Kelelahan
- Takut untuk injuri ulang
DO:
- Atropi otot
- Gangguan aktifitas
- Anoreksia
NOC:
Comfort level
Pain control
Pain level
Setelah dilakukan
tindakan keperawatan
selama . nyeri kronis
pasien berkurang dengan
kriteria hasil:
Tidak ada gangguan
tidur
Tidak ada gangguan
konsentrasi
NIC :
Pain Manajemen
- Monitor kepuasan pasien terhadap
manajemen nyeri
- Tingkatkan istirahat dan tidur yang
adekuat
- Kelola anti analgetik ...........
- Jelaskan pada pasien penyebab nyeri
- Lakukan tehnik nonfarmakologis
(relaksasi, masase punggung)
23
- Perubahan pola tidur
- Respon simpatis (suhu
dingin, perubahan posisi
tubuh , hipersensitif,
perubahan berat badan)
Tidak ada gangguan
hubungan
interpersonal
Tidak ada ekspresi
menahan nyeri dan
ungkapan secara
verbal
Tidak ada tegangan
otot
Diagnosa Keperawatan/
Masalah Kolaborasi
Rencana keperawatan
Tujuan dan Kriteria
Hasil
Intervensi
Ketidakseimbangan
nutrisi kurang dari
kebutuhan tubuh
Berhubungan dengan :
Ketidakmampuan untuk
memasukkan atau mencerna
nutrisi oleh karena faktor
biologis, psikologis atau
ekonomi.
DS:
- Nyeri abdomen
- Muntah
- Kejang perut
- Rasa penuh tiba-tiba
setelah makan
DO:
- Diare
- Rontok rambut yang
berlebih
- Kurang nafsu makan
- Bising usus berlebih
- Konjungtiva pucat
- Denyut nadi lemah
NOC:
a. Nutritional status:
Adequacy of nutrient
b. Nutritional Status :
food and Fluid Intake
c. Weight Control
Setelah dilakukan
tindakan keperawatan
selama.nutrisi kurang
teratasi dengan indikator:
Albumin serum
Pre albumin serum
Hematokrit
Hemoglobin
Total iron binding
capacity
Jumlah limfosit
Kaji adanya alergi makanan
Kolaborasi dengan ahli gizi untuk
menentukan jumlah kalori dan nutrisi
yang dibutuhkan pasien
Yakinkan diet yang dimakan
mengandung tinggi serat untuk
mencegah konstipasi
Ajarkan pasien bagaimana membuat
catatan makanan harian.
Monitor adanya penurunan BB dan gula
darah
Monitor lingkungan selama makan
Jadwalkan pengobatan dan tindakan
tidak selama jam makan
Monitor turgor kulit
Monitor kekeringan, rambut kusam, total
protein, Hb dan kadar Ht
Monitor mual dan muntah
Monitor pucat, kemerahan, dan
kekeringan jaringan konjungtiva
Monitor intake nuntrisi
Informasikan pada klien dan keluarga
tentang manfaat nutrisi
Kolaborasi dengan dokter tentang
kebutuhan suplemen makanan seperti
NGT/ TPN sehingga intake cairan yang
adekuat dapat dipertahankan.
Atur posisi semi fowler atau fowler
tinggi selama makan
Kelola pemberan anti emetik:.....
Anjurkan banyak minum
Pertahankan terapi IV line
Catat adanya edema, hiperemik,
hipertonik papila lidah dan cavitas oval
24
Diagnosa Keperawatan/
Masalah Kolaborasi
Rencana keperawatan
Tujuan dan Kriteria
Hasil
Intervensi
Diare berhubungan dengan
- psikologis: stress
dan cemas tinggi
- Situasional: efek dari
medikasi,
kontaminasi,
penyalah gunaan
laksatif, penyalah
gunaan alkohol,
radiasi, toksin,
makanan per NGT
- Fisiologis: proses
infeksi, inflamasi,
iritasi, malabsorbsi,
parasit
DS:
- Nyeri perut
- Urgensi
- Kejang perut
DO:
- Lebih dari 3 x BAB
perhari
- Bising usus hiperaktif
NOC:
Bowl Elimination
Fluid Balance
Hidration
Electrolit and Acid
Base Balance
Setelah dilakukan
tindakan keperawatan
selama . diare pasien
teratasi dengan kriteria
hasil:
Tidak ada diare
Feses tidak ada darah
dan mukus
Nyeri perut tidak ada
Pola BAB normal
Elektrolit normal
Asam basa normal
Hidrasi baik
(membran mukosa
lembab, tidak panas,
vital sign normal,
hematokrit dan urin
output dalam batas
normaL
NIC :
Diare Management
- Kelola pemeriksaan kultur
sensitivitas feses
- Evaluasi pengobatan yang berefek
samping gastrointestinal
- Evaluasi jenis intake makanan
- Monitor kulit sekitar perianal
terhadap adanya iritasi dan ulserasi
- Ajarkan pada keluarga penggunaan
obat anti diare
- Instruksikan pada pasien dan
keluarga untuk mencatat warna,
volume, frekuensi dan konsistensi
feses
- Ajarkan pada pasien tehnik
pengurangan stress jika perlu
- Kolaburasi jika tanda dan gejala
diare menetap
- Monitor hasil Lab (elektrolit dan
leukosit)
- Monitor turgor kulit, mukosa oral
sebagai indikator dehidrasi
- Konsultasi dengan ahli gizi untuk
diet yang tepat
Diagnosa Keperawatan/
Masalah Kolaborasi
Rencana keperawatan
Tujuan dan Kriteria
Hasil
Intervensi
25
Konstipasi berhubungan
dengan
o Fungsi:kelemahan otot
abdominal, Aktivitas fisik
tidak mencukupi
o Perilaku defekasi tidak
teratur
o Perubahan lingkungan
o Toileting tidak adekuat:
posisi defekasi, privasi
o Psikologis: depresi, stress
emosi, gangguan mental
o Farmakologi: antasid,
antikolinergis,
antikonvulsan, antidepresan,
kalsium karbonat,diuretik,
besi, overdosis laksatif,
NSAID, opiat, sedatif.
o Mekanis: ketidakseimbangan
elektrolit, hemoroid,
gangguan neurologis,
obesitas, obstruksi pasca
bedah, abses rektum, tumor
o Fisiologis: perubahan pola
makan dan jenis makanan,
penurunan motilitas
gastrointestnal, dehidrasi,
intake serat dan cairan
kurang, perilaku makan yang
buruk
DS:
- Nyeri perut
- Ketegangan perut
- Anoreksia
- Perasaan tekanan pada
rektum
- Nyeri kepala
- Peningkatan tekanan
abdominal
- Mual
- Defekasi dengan nyeri
DO:
- Feses dengan darah segar
- Perubahan pola BAB
- Feses berwarna gelap
- Penurunan frekuensi BAB
- Penurunan volume feses
- Distensi abdomen
- Feses keras
- Bising usus hipo/hiperaktif
NOC:
Bowl Elimination
Hidration
Setelah dilakukan
tindakan keperawatan
selama . konstipasi
pasien teratasi dengan
kriteria hasil:
Pola BAB dalam
batas normal
Feses lunak
Cairan dan serat
adekuat
Aktivitas adekuat
Hidrasi adekuat
NIC :
Manajemen konstipasi
- Identifikasi faktor-faktor yang
menyebabkan konstipasi
- Monitor tanda-tanda ruptur
bowel/peritonitis
- Jelaskan penyebab dan rasionalisasi
tindakan pada pasien
- Konsultasikan dengan dokter
tentang peningkatan dan penurunan
bising usus
- Kolaburasi jika ada tanda dan gejala
konstipasi yang menetap
- Jelaskan pada pasien manfaat diet
(cairan dan serat) terhadap eliminasi
- Jelaskan pada klien konsekuensi
menggunakan laxative dalam waktu
yang lama
- Kolaburasi dengan ahli gizi diet
tinggi serat dan cairan
- Dorong peningkatan aktivitas yang
optimal
- Sediakan privacy dan keamanan
selama BAB
26
- Teraba massa abdomen atau
rektal
- Perkusi tumpul
- Sering flatus
- Muntah
27
DAFTAR PUSTAKA
American Cancer Society. 2006. Cancer Facts and Figures 2006. Atlanta: American Cancer
Society Inc.
Anderson. 2006. A Patients Guide to Rectal Cancer. MD Anderson Cancer Center.
University of Texas.
Basavanthappa, B.T. 2003. Medical Surgical Nursing. New Delhi : Jaypee. 111-134.
Brunner & Suddarth. 2002. Buku Ajar Keperawatan Medikal-Bedah.Vol. 2. Jakarta:EGC
Dochtermen, J. et al. 2004. Nursing Interventions Classification (NIC). Fourth Edition.
USA:Mosby Elsevier.
Doenges at al. 2000.Rencana Asuhan Keperawatan, Ed.3. Jakarta: EGC.
Herdman, T.H. 2012. Nanda International : Diagnosa Keperawatan Definisi dan Klasifikasi
2012-2014.Jakarta:EGC.
Ignatavicius, D.D. et al. 2006, Medical Surgical Nursing, A Nursing Process Approach, 2nd
edition, W.B. Saunders Company, Philadelphia.
LeMone, P. et al. 2008.Medical-Surgical Nursing: Critical Thinking in Client Care. Volume
2
Mansjoer, A. 2000. Kapita Selekta Kedokteran. Edisi 3. Jakarta: Penerbit Buku Media
Aesculapius.
Otto, S. E. 2003.Buku Saku Keperawatan Oncologi. Jakarta : EGC. 1-123
Price & Wilson. 1995. Patofisiologi Konsep Klinis Proses-Proses Penyakit. Edisi 4.
Jakarta:EGC.
Samsuhidajat, R. 2004. Buku Ajar Ilmu Bedah. Edisi 2. Jakarta: Penerbit Buku Kedokteran
EGC.
Soeparman & Waspadji (1990), Ilmu Penyakit Dalam, Jld.II, Jakarta: BP FKUI.
Sudjatmiko. 2012. Kolon-Rektum dan Anus. Laboratorium Ilmu Bedah, Fakultas Kedokteran
Universitas Airlangga.
University IOWA. 2008. Nursing Outcomes Classification (NOC). Fourth Edition. Mosby
Elsevier.
Das könnte Ihnen auch gefallen
- Askep CA RectiDokument25 SeitenAskep CA RectiEka ShandikaNoch keine Bewertungen
- CDLDokument10 SeitenCDLAniezah KuNoch keine Bewertungen
- LP Ca ParuDokument16 SeitenLP Ca ParuRistia Anggarini50% (2)
- Askep CA Recti Nanda Nic NocDokument25 SeitenAskep CA Recti Nanda Nic Nocirham pratama100% (1)
- LP - CA ServiksDokument33 SeitenLP - CA Serviksmaharani fllNoch keine Bewertungen
- LP Askep CA RectiDokument18 SeitenLP Askep CA RectiNanda Putri Septiana100% (2)
- Ca ParuDokument33 SeitenCa ParuyukihannaNoch keine Bewertungen
- LP Ca RectiDokument15 SeitenLP Ca Rectiumi kurniaNoch keine Bewertungen
- Askep Ca RectiDokument28 SeitenAskep Ca RectiThiyaRahmah100% (1)
- WOC CA RectiDokument1 SeiteWOC CA RectiKharisma Putra100% (2)
- Ca ColonDokument33 SeitenCa ColonDesi Lutfiatul FitriaNoch keine Bewertungen
- LP Ca RectiDokument21 SeitenLP Ca RectiriskaNoch keine Bewertungen
- Laporan Pendahuluan CA RectiDokument40 SeitenLaporan Pendahuluan CA RectiCintya AdiantiNoch keine Bewertungen
- LP Ca ParuDokument27 SeitenLP Ca ParuMeila Rizky KaruniaNoch keine Bewertungen
- Askep CA Recti RevisiDokument34 SeitenAskep CA Recti RevisiNadia AgustianiNoch keine Bewertungen
- Pathway CA RECTIDokument1 SeitePathway CA RECTIMichelle Nova Natalia80% (5)
- Laporan Pendahuluan CA RectiDokument20 SeitenLaporan Pendahuluan CA RectiFifi RiskayaniNoch keine Bewertungen
- Laporan Pendahuluan CA RectiDokument16 SeitenLaporan Pendahuluan CA Rectizoooi100% (1)
- LP AllDokument29 SeitenLP AllAdelia PutriNoch keine Bewertungen
- Rancangan AktualisasiDokument62 SeitenRancangan AktualisasiAniezah Ku100% (1)
- LP Tumor RektumDokument12 SeitenLP Tumor RektumMia AmalliyaNoch keine Bewertungen
- LP Ca RectiDokument18 SeitenLP Ca RectiRyand AndryanushNoch keine Bewertungen
- Askep CA Rectum (Tumor Rektum)Dokument15 SeitenAskep CA Rectum (Tumor Rektum)Didot Litratista100% (1)
- Laporan Pendahuluan Klien Dengan CA RectiDokument26 SeitenLaporan Pendahuluan Klien Dengan CA RectiMary Peterson67% (3)
- Laporan Pendahuluan CA RectiDokument26 SeitenLaporan Pendahuluan CA RectironiNoch keine Bewertungen
- LP Ca Recti HerminDokument18 SeitenLP Ca Recti HerminHermin OktaviaNoch keine Bewertungen
- LP Ca RectiDokument16 SeitenLP Ca RectiNiken Aryani100% (1)
- LP Ca Colon Kel.6Dokument22 SeitenLP Ca Colon Kel.6Krisna FathurrahmanNoch keine Bewertungen
- LP Ca ColonDokument16 SeitenLP Ca ColonMita Nisa0% (1)
- LP Ca ColonDokument18 SeitenLP Ca ColonAlin Na Na Ria100% (1)
- Asuhan Keperawatan Pada Pasien Squamous Cell LnaaaDokument8 SeitenAsuhan Keperawatan Pada Pasien Squamous Cell LnaaaYulis Harsa100% (1)
- Askep HepatomaDokument16 SeitenAskep HepatomarossiNoch keine Bewertungen
- Laporan Pendahuluan CA Recti (Kanker Rektum)Dokument14 SeitenLaporan Pendahuluan CA Recti (Kanker Rektum)Ratumas Yunita Sari100% (1)
- Askep CA RectiDokument16 SeitenAskep CA RectiOkta YurizaNoch keine Bewertungen
- LP Ca RectiDokument13 SeitenLP Ca Rectiyanti mesaNoch keine Bewertungen
- Askep MilesDokument16 SeitenAskep MilesRevi Putra ArdiansyahNoch keine Bewertungen
- Laporan Pendahuluan CA SinonasalDokument23 SeitenLaporan Pendahuluan CA Sinonasalherni lolopayungNoch keine Bewertungen
- Askep CA Colon Mnggu 3 FixxxDokument35 SeitenAskep CA Colon Mnggu 3 FixxxNasha Tueez67% (6)
- LP Ca ColonDokument14 SeitenLP Ca ColonFriscilla mayaNoch keine Bewertungen
- LP Ca RectumDokument15 SeitenLP Ca RectumTasya PutriNoch keine Bewertungen
- LP CA MammaeDokument17 SeitenLP CA MammaeDevy InataNoch keine Bewertungen
- LP Limfoma NonhodgkinDokument21 SeitenLP Limfoma NonhodgkinrsitaNoch keine Bewertungen
- LP Ca ColonDokument21 SeitenLP Ca Coloneka_irianti100% (4)
- CA EsofagusDokument21 SeitenCA EsofagusnetiiNoch keine Bewertungen
- LP AllDokument24 SeitenLP AllFifi OktaviaNoch keine Bewertungen
- LP AllDokument26 SeitenLP AllDinna Azka RamadhanNoch keine Bewertungen
- LK Ca ParuDokument63 SeitenLK Ca Parueka supardyeNoch keine Bewertungen
- Laporan Pendahuluan CA EndometriumDokument16 SeitenLaporan Pendahuluan CA EndometriumMusLikah100% (3)
- Askep Ca RectiDokument16 SeitenAskep Ca Rectimitra dwi100% (1)
- Laporan Pendahuluan CA RECTIDokument28 SeitenLaporan Pendahuluan CA RECTIAvc SubangNoch keine Bewertungen
- Laporan Pendahuluan CA. RECTIDokument32 SeitenLaporan Pendahuluan CA. RECTIDila Amalina ArselanNoch keine Bewertungen
- LAPORAN PENDAHULUAN Ca RektiDokument26 SeitenLAPORAN PENDAHULUAN Ca Rektiyulione vickyNoch keine Bewertungen
- Laporan PendahuluanDokument12 SeitenLaporan PendahuluanDianita SafitriNoch keine Bewertungen
- CA ColorectalDokument27 SeitenCA ColorectalAndang CahyadiNoch keine Bewertungen
- LP Ca RectiDokument30 SeitenLP Ca RectiAaaaaNoch keine Bewertungen
- Makalah Kanker LambungDokument12 SeitenMakalah Kanker LambungMartinSawu75% (4)
- Tugas Biologi Kanker Usus BesarDokument3 SeitenTugas Biologi Kanker Usus BesarMey AngelicaNoch keine Bewertungen
- Ca Rekti 2Dokument22 SeitenCa Rekti 2cyntia iswariNoch keine Bewertungen
- LP Ca Recti PDFDokument26 SeitenLP Ca Recti PDFVivi SafitriNoch keine Bewertungen
- LP Ca Recti - LP 2Dokument28 SeitenLP Ca Recti - LP 2qqh6bfvrtkNoch keine Bewertungen
- LP Ca Colon - LP 3Dokument30 SeitenLP Ca Colon - LP 3qqh6bfvrtkNoch keine Bewertungen
- Referat CA ColorectalDokument17 SeitenReferat CA ColorectalKrisna YudiNoch keine Bewertungen
- Presentasi Jurnal NGTDokument38 SeitenPresentasi Jurnal NGTAniezah KuNoch keine Bewertungen
- Tata Cara Beribadah Dalam Keadaan SakitDokument21 SeitenTata Cara Beribadah Dalam Keadaan SakitAniezah KuNoch keine Bewertungen
- Presentasi Jurnal NGTDokument38 SeitenPresentasi Jurnal NGTAniezah KuNoch keine Bewertungen
- Sap NgtkuDokument13 SeitenSap NgtkuAniezah KuNoch keine Bewertungen
- LP Ca ColonDokument13 SeitenLP Ca ColonAniezah KuNoch keine Bewertungen
- LP TetanusDokument12 SeitenLP TetanusAniezah KuNoch keine Bewertungen
- Bahan Leaflet TayamumDokument36 SeitenBahan Leaflet TayamumAniezah KuNoch keine Bewertungen
- LP TetanusDokument12 SeitenLP TetanusAniezah KuNoch keine Bewertungen
- Terapi Medik 4 SelatanDokument2 SeitenTerapi Medik 4 SelatanAniezah KuNoch keine Bewertungen