Beruflich Dokumente
Kultur Dokumente
Ecv Completo Terminado
Hochgeladen von
Fabian Ramirez HincapiéCopyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Ecv Completo Terminado
Hochgeladen von
Fabian Ramirez HincapiéCopyright:
Verfügbare Formate
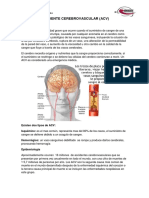
ENFERMEDAD CEREBROVASCULAR SINDROME DE MOTONEURONA SUPERIOR E INFERIOR
JORGE ALEKSANDER PARRA ROA WILLIAM PADILLA ARIZA ANA LUCIA PINEDA IMBETT NATALIA ANDREA PRADA GMEZ PAOLA RAMIREZ CANTILLO LUIS QUINTERO
PRESENTADO A: DR. DONADO
UNIVERSIDAD LIBRE. SECCIONAL BARRANQUILLA FACULTAD DE CIENCIAS DE LA SALUD. PROGRAMA MEDICINA VI SEMESTRE. GRUPO B. SUBGRUPO O
2012
OBJETIVOS * * Identificar las causas del sndrome de motoneurona superior e inferior Conocer las diferentes causas de la Enfermedad Cerebro Vascular
* Enunciar los diferentes mecanismos fisiopatolgicos que intervienen en la produccin de un ECV * * Estudiar los efectos que produce la ECV en el organismo, as como sus complicaciones. Presentar casos clnicos de pacientes con ECV de tipo isqumico, hemorrgico y trombotico
INTRODUCCION
La Organizacin Mundial de la Salud define la ECV como el desarrollo de signos clnicos de alteracin focal o global de la funcin cerebral, con sntomas que tienen una duracin de 24 horas o ms, o que progresan hacia la muerte y no tienen otra causa aparente que un origen vascular. Es la patologa neurolgica invalidante ms prevalente de la poblacin adulta mayor de 65 aos y la tercera causa de muerte. En estudios internacionales la prevalencia es de 800/100.000 habitantes con una incidencia anual de 100-270/100.000 y una tasa anual de mortalidad de 100/100.000 (duplicndose la tasa por edad cada 5 aos de incremento). La prevalencia de la ECV en Colombia, segn diversos estudios, oscila entre 300 y 559 casos por 100.000 habitantes. La ECV la podemos clasificar en: isuqemica, trombotica y hemorragia.
CIRCULACIN CEREBRAL ARTERIAL El Sistema de IRRIGACION ENCEFALICO es aportado por las ARTERIAS VERTEBRALES DERECHAS e IZQUIERDAS, constituyendo un Sistema de aporte a los Elementos Enceflicos que provienen del Sector Posterior llamado SISTEMA VERTEBRO BASILAR. El SISTEMA VERTEBRO BASILAR fundamentalmente va a irrigar a la Mdula Espinal a nivel de su Parte Alta a travs de las ARTERIAS ESPINALES ANTERIORES y POSTERIORES. Las Arterias Espinales reciben aportes de respectivos Vasos Arteriales que van pasando en los Sectores Vecinos.
El Vaso Terminal de las Arterias Vertebrales es la ARTERIA BASILAR que Irriga a los Elementos dispuestos a nivel del Tronco Enceflico y al Cerebelo, a travs de las ARTERIAS CEREBELOSAS ANTERIORES INFERIORES, ARTERIAS CEREBELOSAS POSTERIORES INFERIORES y ARTERIAS CEREBELOSAS SUPERIORES. Las Arterias Cerebelosas derivan de las Arterias Vertebrales, del Inicio de la Arteria Basilar o bien del Trmino de la Arteria Basilar. El otro Sistema de Circulacin Enceflica proviene de la ARTERIA CAROTIDA INTERNA, que proviene de la CAROTIDA COMUN, y a nivel del Borde Superior del Ligamento Tiroideo se proyecta haca una regin posterior hasta encontrar el Conducto Carotideo dispuesto a nivel de la Base del Crneo. Aqu en el Conducto Carotideo hace un cambio de direccin y se introduce dentro de la Porcin Petrosa del Temporal. Desde aqu se dirige hacia la Parte Anterior y se pone sobre la Lmina Fibrosa del Foramen Rasgado Anterior. En este Sector nuevamente hace un cambio de direccin haca la Parte Alta. La PARTE INTRAPETROSA de la Cartida Interna se denomina porcin del sifon carotideo y una vez que ya est afuera de este recorrido comienza a dar una serie de RAMAS para todos aquellos Elementos Enceflicos que estn dispuestos en un Sector ms Anterior. Por lo tanto los aportes de irrigacin del encfalo estn dados por la arteria cartida interna en el sector anterior y por el sistema vertebro basilar en el sector posterior. RAMAS DE LA CAROTIDA INTERNA La Arteria Cartida Interna una vez que ya est en la Parte ms Anterior de la FOSA CRANEAL MEDIA comienza a dar una Serie de Ramas para poder Irrigar los Elementos Anteriores del Sistema Nervioso Central Enceflico. Las Ramas de la ARTERIA CAROTIDA INTERNA son: ARTERIA CEREBRAL MEDIA: Esta rama va ir contorneando todo lo que corresponde ala Cisura Lateral o de Silvio. ARTERIA CEREBRAL ANTERIOR: Esta rama se distribuye en la Cara Medial del cerebro y se orienta hacia una direccin anterior. ARTERIA COMUNICANTE POSTERIOR: Esta rama hace conexin con la Arteria Cerebral Posterior que es la terminal de la arteria basilar. Es decir se comunica con el sistema vertebro basilar. Desde un Punto de Vista se va a formar un verdadero Circuito Arterial Enceflico que antiguamente se llamaba POLIGONO de WILLIES y que ahora se denomina CIRCULO ARTERIAL CEREBRAL o bien CIRCULO ARTERIAL ENCEFALICO. En una Angiografa de la Porcin Posterior del Cerebro, o sea del Sistema Vertebro Basilar se ven las Arterias Cerebrales Posteriores, las Arterias Cerebelosas y por lo menos el Inicio de lo que corresponde a la Arteria Cartida Interna, y esa es la Conformacin del Polgono Arterial de Willis. Aqu esta la Arteria Cartida Interna y dando sus Ramas: Arteria Cerebral Anterior Arteria Cerebral Media Arteria Comunicante Posterior Arteria Oftlmica Arteria Coroidea Anterior La Arteria Comunicante Posterior se anastomosa con la Arteria Cerebral Posterior que es la Rama Terminal de la Arteria Basilar. La Arteria Coroidea Anterior tiene una orientacin haca la Parte Posterior, se relaciona con el Sexto Par Craneal, y se dirige hacia la Parte Posterior del Ventrculo Lateral, hasta alcanzar el Cuerno Occipital del Ventrculo Lateral. Las Arterias Cerebrales Anteriores tienen un pequeo Vaso Anastomosico llamado Arteria Comunicante Anterior, y as se
relacionan los Vasos dispuestos en el Lado Derecho con los del Lado Izquierdo. Cualquier obstruccin en cualquiera de esos Vasos es suplido por el vaso vecino a ella, excepto en los Sectores Terminales. Un Dao a la Arteria Comunicante Posterior tambin va a mantener una comunicacin a travs de estos Vasos en la Parte Perifrica, por lo que a medida que estos vasos se van enfrentando las Caras Externas a la Cara Medial y Basal establecen tambin una Circulacin que se llama COLATERAL. Las Arterias Cerebrales Anteriores tienen un pequeo Vaso Anastomosico llamado Arteria Comunicante Anterior, y as se relacionan los Vasos dispuestos en el Lado Derecho con los del Lado Izquierdo. Cualquier obstruccin en cualquiera de esos Vasos es suplido por el vaso vecino a ella, excepto en los Sectores Terminales. Un Dao a la Arteria Comunicante Posterior tambin va a mantener una comunicacin a travs de estos Vasos en la Parte Perifrica, por lo que a medida que estos vasos se van enfrentando las Caras Externas a la Cara Medial y Basal establecen tambin una Circulacin que se llama COLATERAL. ARTERIAL CEREBRAL MEDIA A medida que se va distribuyendo de Medial a Lateral por la Cisura Lateral o de Silvio, emite las siguientes ramas: ARTERIA FRONTOBASAL LATERAL, que se dirige al GIRO ORBITARIO INFERIOR. ARTERIAS TEMPORALES ANTERIOR, MEDIA y POSTERIOR. Son Ramas que van hacia el Lbulo Temporal. ARTERIA del SURCO CENTRAL. ARTERIA PRECENTRAL. ARTERIA PARIETAL POSTERIOR. ARTERIA del GIRO SUPRAMARGINAL. ARTERIA FRONTAL ANTERIOR. ARTERIA POSTCENTRAL o PARIETAL ANTERIOR. Cada una de estas Arterias en lo que corresponde a la Cara Externa, no llegan hasta el Borde Superior, sino que hasta las cercanas del Borde Superior. En lo que corresponde al Borde Superior e Inferior son irrigados por otras Arterias. El Borde Superior es Irrigado por la Arteria Cerebral Anterior, El Borde Inferior es Irrigado por la Arteria Cerebral Posterior. Cualquier dao que afecte a la Arteria Cerebral Media va a provocar serios problemas desde el punto de vista de las AREAS CORTICALES donde estn dispuestos los Territorios que van a provocar dao de tipo auditivo. Problemas Auditivos o Afasias Auditivas, problemas para poder decodificar e interpretar lo que se est viendo, porque va a estar afectada el rea 22. Problemas de Tipo de Reconocimiento de los Estmulos Tctiles, porque estar afectada el rea 40. Problemas del Lenguaje Articulado debido a daos al rea de Broca 44 y 45. Problemas de la Identificacin y Reconocimiento del Gusto, porque estar afectada el rea 43. Problemas Sensitivos y Motores en Todo el Cuerpo, excepto a Miembro Inferior, debido a que Rodilla, Pierna y Pie est controlado por la Arteria Cerebral Anterior. EL Paciente no tendr CONTROL de la MITAD de su CUERPO CONTRALATERAL al DAO VASCULAR. Los Primeros Signos que van a demostrar cierto tipo de recuperacin va a ser el apoyo distal del Miembro Inferior.
Pero si existe un Dao a la Arteria Cerebral Anterior vamos a saber que ese paciente tendr problemas a su Miembro Inferior, especial mente a la Rodilla, Pierna y Pie, pero no del Resto del Cuerpo. Es decir esta persona tendr pequeas Parlisis de los Miembros Inferiores o Alteraciones Sensitivas del Miembro Inferior. Si un Paciente posee problemas Visuales, es decir que no puede ver, porque su campo se fue a negro significa que puede tener Problemas a la Arteria Cerebral Posterior. Entonces Dao a la Arteria Cerebral Media repercutir en el muchos Sectores del Cuerpo. ARTERIA CEREBRAL ANTERIOR A partir del Circulo Arterial o Trgono de Willis se distribuye en la Parte de la Cara medial o Interna del Cerebro. ARTERIA RECURRENTE. Irriga al GIRO del AREA ECTORRINAL. ARTERIA ESTRIADA MEDIAL. Se profundiza dentro de la Corteza del Cerebro y finalmente va a ser la encargada de irrigar la Cabeza del Ncleo Caudado, la Parte ms Anterior del Tlamo, el Brazo Anterior de la Cpsula Interna, es decir todos aquellos Elementos que tienen que ver con el Sistema Lmbico. ARTERIA FRONTOBASAL MEDIAL. Se distribuye por la Cara Basal en la Parte ms Medial, es decir al GIRO RECTO. ARTERIA FRONTOPOLAR. Se distribuye haca el GIRO FRONTAL MEDIAL. ARTERIA CALLOSA MARGINAL. Emitiendo a la Rama Anterior, Rama Intermedia y Rama Posterior. Termina metindose al Surco Central. Entonces la Arteria Cerebral Anterior ser la encargada controlar Indirectamente la Inervacin Sensitiva y Motora del Miembro Inferior. Sin embargo, la Arteria Cerebral Anterior sigue avanzando y cuando avanza por el Dorso del Cuerpo Calloso, cambia de nombre y se denomina ARTERIA PERICALLOSA. La Arteria Pericallosa avanza y da ramas haca la Parte Superior hacia el GIRO CUADRILATERO, GIRO PRECUNEO. Sigue contorneando al Rodete del Cuerpo Calloso y finalmente termina teniendo anastomosis con Ramas de la ARTERIA CEREBRAL POSTERIOR. La Arteria Cerebral Anterior ser la responsable de irrigar una Parte del Lbulo Lmbico, el GIRO SINGULAR. Una Parte de las zonas Sensitivas y Motoras Primarias correspondientes al Miembro Inferior. Una Parte del Lbulo Frontal, especialmente al GIRO FRONTAL MEDIAL y una Parte Externa relacionada con el COMPORTAMIENTO. Un Dao en esta Arteria deja graves secuelas desde el punto de vista CONDUCTUAL e INERVACION DEL MIEMBRO INFERIOR. ARTERIA CEREBRAL POSTERIOR Se origina de la ARTERIA BASILAR y avanza por el SURCO DEL HIPOCAMPO de la Parte ms Anterior a la ms Posterior. Emite Ramas que se introducen en los Giros dispuestos a nivel de la Cara Basal del Cerebro. Emite las Ramas TEMPORALES ANTERIORES o TEMPOROOCCIPITAL ANTERIOR y las Ramas TEMPORALES POSTERIORES o TEMPOROOCCIPITAL POSTERIOR. Estas Ramas son las responsables de irrigar al GIRO PARAHIPOCAMPAL, el GIRO del HIPOCAMPO, GIRO OCCIPITOTEMPORAL MEDIAL, GIRO OCCIPITOTEMPORAL LATERAL y el GIRO OCCIPITOTEMPORAL INFERIOR. En la Parte ms Posterior la Arteria Cerebral Anterior emite su Arteria Terminal llamada Arteria Calcarina. La Arteria Cerebral Posterior ser la responsable de irrigar todas aquellas reas Visuales Primarias que estn cercanas al Surco Calcarino. (reas 17, 18 y 19). La ARTERIA CEREBRAL MEDIA no solo queda en la CARA EXTERNA sino que tambin a travs de las ARTERIAS COROIDEAS logran introducirse en el VENTRICULO LATERAL y forma Parte de los PLEXOS COROIDEOS para poder formar el LIQUIDO CEREBRO ESPINAL.
Tambin existen pequeas Arterias que se profundizan dentro de la CORTEZA, denominadas ARTERIAS LENTICULOESTRIADAS, lo que significa que se irn a una Parte del Ncleo Lenticular, a una Parte del Ncleo Caudado y a una Parte de los Ncleos Tlamicos Anteriores. La ARTERIA COROIDEA POSTERIOR emerge como una COLATERAL de la ARTERIA CEREBRAL POSTERIOR y hay otra Arteria Coroidea que se dirige a una Parte del 4 Ventrculo en una Posicin ms Medial. Estas Arterias Coroideas se ve en el LABORATORIO: Arteria Coroidea Posterior Lateral y la Arteria Coroidea Posterior Medial. A partir de la Arteria Cerebral Media hay Arterias que se profundiza para poder Irrigar Elementos que estn Profundos a la CORTEZA, NUCLEO LENTICULAR del TALAMO y LOBULO de la INSULA. Por ende una Lesin a la Arteria Cerebral Media provocara Alteraciones en los Ncleos Subcorticales debido a sus Ramificaciones.
ENFERMEDAD CEREBROVASCULAR DE TIPO ISQUMICA Un accidente cerebrovascular ocurre cuando el suministro de sangre a una parte del cerebro se interrumpe repentinamente. De la misma forma que se dice que una persona que sufre una prdida de flujo sanguneo al corazn tiene un ataque cardiaco, puede decirse que una persona con una prdida de flujo sanguneo al cerebro tiene un "ataque cerebral" o sufre un accidente cerebrovascular. Las clulas cerebrales mueren cuando dejan de recibir oxgeno y nutrientes de la sangre. Isquemia es el trmino utilizado para describir la prdida de oxgeno y nutrientes en las clulas cerebrales cuando no existe un flujo adecuado de sangre. La isquemia conduce finalmente a un infarto, la muerte de clulas cerebrales que con el tiempo son sustituidas por una cavidad llena de fluido en el cerebro lesionado. Cuando se interrumpe el flujo de sangre al cerebro, algunas clulas cerebrales mueren inmediatamente, mientras que otras permanecen sometidas a riesgo de morir. Estas clulas daadas constituyen la penumbra isqumica y pueden permanecer en un estado de riesgo por varias horas. Con tratamiento oportuno, estas clulas pueden salvarse. La penumbra isqumica se trata ms detalladamente en el Apndice. El ACV isqumico constituye la forma ms frecuente de apopleja, siendo la causa del 80% de todos los accidentes cerebrovasculares. Las embolias se producen por la formacin de cogulos que normalmente son de dos tipos: CAUSAS DEL ECV ISQUMICO Trombosis cerebral. Los trombos son cogulos sanguneos que se forman en el interior de algunas de las arterias del cerebro. Embolia. Los mbolos son cogulos que desde otros emplazamientos son arrastrados por la sangre, y se van acumulando en la arteria (mbolos).
El tratamiento inicial el evento isqumico no suele depender de su origen, pero es indispensable definir su causa para reducir el riesgo de una recurrencia. La sintomatologa inicial y los datos de la exploracin fsica son los elementos que a menudo sealan el origen del accidente o limitan las posibilidades a unas cuantas causas. A continuacin se presentan las causas ms frecuentes y las menos frecuentes de ECV Isqumico:
Causas frecuentes Trombosis Oclusin embolica Aneurisma del tabique interauricular
Causas poco frecuentes Hipercoagulacion Trombosis de senos venosos Displasia fibromuscular Vasculitis Cardigena Drogas
Hay una entidad conocida como Ataques Isqumicos Transitorios (TIA) que se puede definir como episodios de enfermedad cerebrovascular sintomtica que duran poco tiempo (menos de 24 horas, pero muchos de ellos duran hasta menos de 1 hora) el TIA constituye en ocasiones el signo premonitorio de un accidente, es u factor de riesgo importante que se debe estudiar por separado. Los TIA son consecuencia de una embolia enceflica o una trombosis de un vaso intracraneal. Es de especial importancia la amaurosis fugaz o ceguera, que se maneja como el sntoma especfico del TIA y es consecuencia del alojamiento de mbolos en la arteria central de la retina en un ojo; indica que la causa es una estenosis carotidea o un problema local de una arteria oftlmica. El riesgo de un ACV despus de un TIA es casi del 10-15% en los primeros tres meses y la mayor parte de los episodios se manifiestan dentro de los primeros dos das. Las causas del ECV y del TIA son idnticas, de manera que su evaluacin debe ser similar. FISIOPATOLOGIA El flujo sanguneo cerebral (FSC) es de 50-60 mL/min/100 g de tejido cerebral. Aproximadamente 750 mL/ min, siendo constante y correspondiendo al 20% del gasto cardaco. El 80% del flujo es para la sustancia blanca. El cerebro regula su flujo mediante mecanismos vasoconstrictores (endotelina-2) y vasodilatadores (xido ntrico) dependiendo de la actividad metablica local; as las regiones con mayor actividad en determinado momento recibirn un mayor flujo y en aqullas con menor actividad el flujo para asegurar la viabilidad del tejido cerebral ser menor; estos cambios de flujo son controlados principalmente por los astrocitos. El flujo depende la presin de perfusin cerebral (PPC) que normalmente es mayor de 70mmHg y es el producto de la presin arterial media (PAM) menos la presin intracraneana (PIC), cuyo valor es constante y se encuentra entre 5 y 10 mmHg (PPC=PAM-PIC) La PIC est determinada por tres compartimientos: la masa enceflica, el flujo sanguneo cerebral y el lquido cefalorraqudeo, el primero representa el 80% de la PIC y los otros dos el 10% cada uno. Como se mencion anteriormente el FSC es constante y la PPC es uno de los estmulos ms importantes en la autorregulacin de ste. Cuando la PPC es < 60 mmHg se produce vasodilatacin cerebral (VSC) como mecanismo compensatorio. Cuando la compliance complacencia es anormal se puede
producir hipertensin intracraneana (HIC). Si la PPC es > 100 mmHg se produce vasoconstriccin cerebral reduciendo el VSC. Con base en los estudios de isquemia global se han determinado los umbrales de falla neuronal. El primero corresponde al umbral de falla de sinapsis y se presenta cuando el FSC disminute de su valor normal de 50-60 mL/100g/min a 18/mL/100g/min presentndose falla en la transmisin sinptica, y el segundo es el umbral de falla de membrana cuando el FSC disminuye a 10 mL/ 100g/min ocurriendo una falla en la integridad de la membrana, alterndose la homeostasis inica. La zona cerebral con un flujo por debajo del umbral de integridad de membrana es la denominada zona de infarto o central y la zona con FSC entre los dos umbrales es la denominada zona de penumbra, la cual es una zona isqumica con bloqueo de su funcin pero sin dao estructural, y su recuperacin es el objetivo del tratamiento agudo. Cuando se presenta isquemia se produce una disminucin del apotre de oxigeno, lo cual se traduce en una disminucin en el ATP, el cual es necesario para el mantenimiento de la funcionalidad de las bombas, as cuando se llega a un flujo de umbral de falla de sinapsis la neurona trata de ahorrar ATP, con la falla de las bombas se presenta secuestro de calcio en el interior neuronal, y este exceso es responsable del origen de la casaca isqumica y activa la excitotoxicidad mediada por el glutamato a travs de sus receptores NMDA, los cuales permiten el ingreso de calcio, adicionalmente el glutamato a travs de sus receptores no NMDA que incrementan la entrada de sodio genera edema neuronal en los casos de acidosis.
Si el flujo disminuye a niveles de umbral de falla de integridad de membrana se presentar edema neuronal por la entrada de sodio. Adicionalmente, en la isqumica se activan las sintasas de xido ntrico de tipo inducido y neurales, las cuales generan xido ntrico que daan la membrana neurona, y bloquea la sintasa de xido ntrico endotelial que produce una disminucin en el tono vasodilatador, con incremento de la isquemia. En la etapa de reperfusin tisular se generan radicales libres de oxigeno los cuales producen una mayor lesin de la membrana y muerte neuronal al generar dao definitivo del DNA. En los procesos aterosclerticos la placa presenta actividad metablica local dada por los depsitos de colesterol LDL oxidado ocasionando crecimiento de la capa muscular del vaso, depsito de clulas espumosas y estados protrombticos generando oclusin del vaso (trombosis) o un desprendimiento de un pedazo de placa que viaja distalmente ocasionando embolia. El dao cerebral depende de tres factores: 1. La circulacin colateral 2. La duracin de la isquemia 3. La edad del paciente La circulacin colateral permite la sobrevida de la zona isqumica, pero cuando es pobre, la posibilidad de muerte tisular incrementa. La duracin de la isquemia es un factor crtico en la recuperacin de la zona de penumbra y ha dado origen al concepto de ventana teraputica, la cual es el tiempo mximo de intervencin en el que un procedimiento teraputico puede permitir la recuperacin de la zona lesionada. En relacin con la edad del paciente se sabe que los pacientes jvenes pueden tolerar periodos de isquemia mayores, posiblemente su red de circulacin colateral sea mayor y el dao endotelial menor. A partir de los estudios de neuroproteccin se ha logrado establecer que el tiempo de ventana teraputica es menor de 6 horas, de donde ha surgido el concepto el tiempo es cerebro con las nuevas tcnicas de imaginologa se puede detectar tejido muerto y el tejido en riesgo de muerte y zonas isqumicas con riesgo de transformacin a infarto hemorrgico, esto se puede establecer a partir de las tcnicas de difusin- perfusin por resonancia magntica cerebral o con la perfusin cerebral por tomografa cerebral de multidetectores.
FACTORES DE RIESGO
ENFERMEDAD CEREBROVASCULAR TROMBTICA El ACV trombtico se debe a un proceso gradual; la aterosclerosis, es el principal factor de riesgo. A medida que se va formando lentamente la placa aterosclertica en una arteria cerebral, va aumentando el riesgo de ictus trombtico. Si no se trata la placa, puede formarse un trombo o cogulo que obstruye an ms la arteria y provoca un dficit neurolgico que aparece en cuestin de horas, principalmente en horas de la maana, durante el reposo o en das; algunos de estos accidentes cerebrales son precedidos por Ataques Isqumicos Transitorios (AIT). En un accidente cerebro vascular (ACV) trombtico, se forma un cogulo de sangre (trombo) dentro de una de las arterias del cerebro y obstruye el flujo de sangre hacia una regin del cerebro. Esto hace que las clulas del cerebro en esta regin dejen de funcionar y mueran rpidamente. Los ACV trombticos pueden afectar las arterias grandes o pequeas en el cerebro. Cuando un ACV trombtico ocurre en una pequea arteria, esa arteria est generalmente alojada profundamente dentro del cerebro, y el ACV recibe el nombre especfico de infarto lacunar. Por otro lado, una causa menos comn del ACV trombtico es la migraa, en casos especialmente severos, una migraa puede hacer que una arteria cerebral sufra un espasmo durante largo tiempo, lo que hace que se forme un cogulo de sangre.
SIGNOS Y SINTOMAS Las manifestaciones clnicas de la ECV trombotico van a depender del lugar del cerebro en que se produzca la interrupcin de la circulacin. As, las manifestaciones ms caractersticas van a ser: Prdida de conocimiento Prdida de fuerza (o hemiparesia) que a veces puede llegar a ser total (hemiplejia), ms intensa en el brazo que en la pierna, del lado contra lateral a donde se ha producido la lesin Prdida de sensibilidad o hemianestesia del la mitad del cuerpo Alteraciones en la comprensin o elaboracin del lenguaje hablado o escrito (afasia) cuando se afecta el hemisferio dominante Incapacidad para una coordinacin adecuada de los msculos de la boca al hablar por lo que no se le entiende (disartria) Defectos en el campo visual del mismo lado de la lesin (hemianopsia o cuadrantanopsia) Desviacin de la comisura de la boca por afectacin del nervio facial del lado de la lesin (la boca se desva hacia el lado contrario al nervio afectado) Prdida del sentido de la posicin del cuerpo en el espacio; incapacidad para la deambulacin con inestabilidad (ataxia) Desviacin conjugada de la mirada hacia el lado de la lesin; incapacidad para la atencin, desorientacin, amnesia (no recuerda lo sucedido, no reconoce a los familiares) y confusin Incapacidad para la coordinacin necesaria para la realizacin de tareas fciles (como comer, atarse los zapatos) Dificultad o incapacidad para tragar (disfagia) Incontinencia de los esfnteres Visin doble (diplopia) Sensacin de hormigueo o acorchamiento (parestesias) de la cara, brazos o piernas Cuando se afecta el cerebelo es caracterstica la presencia de vrtigo, nauseas y vmitos, prdida de la sensibilidad trmica y dolorosa contra lateral
FACTORES DE RIESGO
Podemos encontrar factores de riesgos no modificables y modificables FACTORES DE RIESGO NO MODIFICABLES ASOCIADOS CON ACCIDENTES CEREBRO VASCULARES TROMBOTICOS Edad Sexo Raza Herencia ACV Previo
Edad avanzada: el riesgo de tener un ACV se incrementa a ms del doble por cada dcada de vida despus de los 55 aos. Sexo: la incidencia y prevalencia son iguales en hombres y mujeres, ms de la mitad de muertes por ACV ocurre en mujeres. Herencia (historia familiar) y raza: el riesgo de sufrir un ACV es mayor en personas que tienen historia familiar de ACV. Los afroamericanos tienen mayor riesgo de muerte e incapacidad generada por ACV que los blancos, en parte porque tienen mayor incidencia de hipertensin arterial y diabetes. Los asiticos y los hispanos tambin tienen mayor riesgo. ACV previo: El riesgo de repetir un ACV es mayor que en aquellas personas que no lo han padecido.
FACTORES DE RIESGO MODIFICABLES ASOCIADOS CON ACCIDENTES CEREBRO VASCULARES TROMBOTICOS Hipertensin arterial Tabaquismo Diabetes mellitus Dislipidemias Fibrilacin auricular no valvular Alcoholismo Tromboembolismo pulmonar Falla cardiaca Poliglobulia Anticonceptivos orales Embarazo Menopausia Factores alimentarios Sedentarismo Drogadiccin Ateroesclerosis Trombosis venosa profunda Enfermedad vascular de las cartidas
Estados de hipercoagulabilidad Infecciones crnicas
Obesidad
Estrs
Hipertensin arterial (HTA): se considera HTA en adultos cuando la presin sistlica es de 140 mm Hg o mayor y/o presin diastlica de 90 mm Hg o mayor, mantenida durante un perodo de tiempo. Este es el factor de riesgo ms importante para ACV. Muchos pacientes han alcanzado y mantenido un tratamiento antihipertensivo efectivo, esta es la razn de la disminucin acelerada en el porcentaje de muertes por ACV. Tabaquismo: en aos recientes los estudios han demostrado que fumar es un importante factor de riesgo de sufrir un ACV. La nicotina y el monxido de carbono del cigarrillo daa el sistema cardiovascular de muchas maneras. Diabetes mellitus: es un factor de riesgo independiente de sufrir un ACV y se correlaciona fuertemente con la HTA. An con un tratamiento adecuado de la diabetes, los pacientes tienen mayor riesgo de sufrir un ACV. Los pacientes diabticos a menudo tienen altos niveles de colesterol y sobrepeso, incrementando este riesgo an ms. Enfermedad vascular de las cartidas: la enfermedad vascular perifrica es el estrechamiento de las arterias que repercute sobre los msculos de los brazos o las piernas y es causada tambin por arterioesclerosis. Las arterias carotideas en el cuello aportan la sangre que llega al cerebro. El dao de una arteria carotdea puede generar un soplo que es escuchado con el estetoscopio. Las personas con enfermedad vascular perifrica tiene alto riesgo de padecer enfermedad carotdea que aumenta el riesgo de ACV. Enfermedad cardaca: las personas con patologas cardacas tienen ms de dos veces el riesgo de tener un ACV. La fibrilacin auricular (la rpida e irregular contraccin de las cmaras auriculares) aumenta en particular el riesgo de ACV. El ataque cardaco es tambin la mayor causa de muerte en pacientes que sobreviven de un ACV. Sedentarismo y obesidad: son factores de riesgo para las enfermedades cardacas, que a su vez lo son de la ECV. La obesidad tiene cierta relacin con la ECV en mujeres. Otros: las migraas, las apneas del sueo, la dieta rica en sal, la raza, factores genticos, un bajo nivel socioeconmico
IMGENES DIAGNOSTICAS
LAS ZONAS DONDE SE ALOJAN PREFERENTEMENTE LOS MBOLOS Son bifurcaciones arteriales (p. ej., entre la arteria cerebral media y la anterior), divisiones mayores de la arteria cerebral media, tercio distal de la arteria basilar y arterias cerebrales posteriores, reas Arteriales estenosadas por ateromatosis y ramas arteriales distales. Ciertas caractersticas son orientativas de este tipo de infarto, como la presencia de infartos en mltiples territorios arteriales cerebrales o sistmicos y la afectacin del territorio tanto superficial como profundo de la misma arteria. En la neuroimagen, no es infrecuente ver infartos con componente hemorrgico. Aproximadamente el 20% de los infartos cerebrales tienen este origen, siendo mayor la proporcin en pacientes jvenes (entre el 23 y el 36%). Infarto lacunar o enfermedad oclusiva de pequeo vaso Es un infarto de pequeo tamao lesional (menos de 15 mm de dimetro) localizado en el territorio de distribucin de las arteriolas perforantes cerebrales, que habitualmente ocasiona un sndrome lacunar, es decir, hemiparesia motora pura, sndrome sensitivo Puro, hemiparesia-ataxia, disartria-mano torpe o sndrome sensitivomotor. Adems de estos clsicos, existen otros muchos sndromes lacunares descritos, entre los que se encuentran: hemicorea, hemibalismo, hemidistona, sndrome cerebelo-piramidal, Ataxia crural pura, sndrome de la encrucijada hipotalmica, hemiataxia aislada, disartria aislada, etc. Una evolucin especial del infarto lacunar son el llamado sndrome pseudobulbar y el estado lacunar, que se produce por la acumulacin de numerosos Infartos lacunares de forma bilateral. Dado que estas arterias tienen pocas conexiones colaterales, la obstruccin del flujo sanguneo conduce generalmente a un infarto en el territorio de la arteria afectada. Con el tiempo el infarto se hace qustico y se rellena con el fluido tisular adyacente, de aqu el nombre de laguna o lago, generalmente inferior a 1,5 cm en el dimetro mayor. Observamos este tipo de infarto en pacientes con hipertensin arterial u otros factores de riesgo cerebrovascular. Aunque la arterioloesclerosis local con microateromas y la hipohialinosis son las principales causas, existen otras menos frecuentes como diabetes, cardioembolias, embolias arterioarteriales, estados protrombticos, angetis, etc. Este subtipo etiolgico representa alrededor del 15 al 20% del total de los infartos cerebrales. Infartos de causa inhabitual Son aquellos infartos cerebrales en los que, tras un correcto estudio diagnstico, la etiologa no se puede adscribir a ninguno de los grupos anteriores. Las afecciones ms comunes son: la diseccin arterial, la displasia fibromuscular, el aneurisma sacular, la malformacin arteriovenosa, la trombosis venosa cerebral, la angetis, las enfermedades sistmicas (conectivopatas, infecciones, neoplasias), las alteraciones de la coagulacin (en especial los estados protombticos), el infarto migraoso, los trastornos de base gentica (p. ej., CADASIL, sndrome de Sneddon), etc.
Su frecuencia est en torno al 6 -15%, siendo de alrededor del 25-35% en pacientes con edades inferiores a 45 aos. Es lgico que este tipo de infartos predominen en pacientes por debajo de esta edad, debido a la menor frecuencia de aterosclerosis y enfermedad de pequeo vaso en este grupo etreo. Dentro de las causas inhabituales, podramos resaltar la trombosis venosa cerebral. Clnicamente se puede manifestar como: hipertensin intracraneal, sndrome del seno cavernoso o afectacin cerebral focal, siendo esta ltima la manifestacin de un infart cerebral. Existe una amplia posibilidad de etiologas subyacentes que pueden agruparse en cuatro grandes apartados: alteraciones hematolgicas (como estados protrombticos, sndrome de hiperviscosidad), alteraciones de la pared vascular (sarcoidosis, conectivopatas, etc.), alteraciones del flujo sanguneo (como el fallo cardaco) y otras causas (idioptica, caquexia, frmacos, etc.). Infartos de origen indeterminado Son infartos de tamao generalmente medio o grande, de localizacin cortical o subcortical, que afectan al territorio carotdeo o vertebrobasilar y en los que, tras un correcto estudio diagnstico se ha descartado que pertenezcan a ninguno de los cuatro grupos anteriores, siendo ste un diagnstico de exclusin. Tambin incluiremos en esta categora los casos en que coexista ms de una posible etiologa (en el registro de infartos de Lausanne esto ocurri en un 3% de los casos, siendo lo ms frecuente la asociacin de enfermedad de grandes vasos y cardioembolia), as como los que quedaron sin determinar por no poder realizarse las exploraciones complementarias oportunas. Segn las series, su frecuencia estara en un intervalo del 8 a 30%, situndose en el lmite superior cuando nos referimos a pacientes jvenes.
ENFERMEDAD CEREBROVASCULAR TIPO HEMORRGICO Un accidente cerebrovascular hemorrgico implica el sangrado dentro del cerebro, lo que daa el tejido cerebral adyacente El 20% de lo ACV se producen por una hemorragia (sangrado repentino). Las embolias hemorrgicas pueden clasificarse por cmo y cundo ocurren: Hemorragia cerebral o parenquimatosa, se produce dentro del cerebro. Representan ms de la mitad de apoplejas hemorrgicas. Suelen ser principalmente resultado de una hipertensin que ejerce presin excesiva en las paredes arteriales daadas ya por la aterosclerosis. Los pacientes con ataque cardiaco que han recibido frmacos para romper los cogulos o frmacos para diluir la sangre tienen un riesgo ligeramente elevado de este tipo de apopleja. Hemorragia subaracnoidea, el otro tipo principal de embolia hemorrgica, se produce en los tejidos que rodean el cerebro. Suelen estar causadas por la ruptura de un aneurisma, una pared de un vaso sanguneo debilitada, que a menudo es un trastorno heredado. Malformacin o fstulas arteriovenosas (MAV), es una conexin anormal entre arterias y venas. Si se produce en el cerebro y se rompe, puede causar tambin una embolia hemorrgica.
Aunque no es tan frecuente, una presin sangunea demasiado baja puede reducir el suministro de oxgeno al cerebro y causar un ACV. Esta situacin puede darse en el caso de un infarto de miocardio, de un episodio hemorrgico grave, de una infeccin grave (sepsis), o del uso de anestesia quirrgica o un tratamiento excesivo de hipertensin. SNTOMAS DE UN ACV HEMORRGICO Los sntomas de una hemorragia cerebral, o parenquimatosa, suelen aparecer repentinamente y desarrollarse durante varias horas y, entre otros, son: Dolor de cabeza Nuseas y vmitos Alteracin del estado mental.
Hemorragia subaracnoidea. Cuando la hemorragia es de tipo subaracnoidea, pueden producirse una serie de seales de alerta desde unos das hasta un mes despus, debidas a un vaso sanguneo roto despus de que el aneurisma (dilatacin y debilitamiento de la pared del vaso) se desarrolle por completo y se rompa. Estas seales de alarma incluyen: Dolores de cabeza repentinos Nuseas y vmitos Sensibilidad a la luz. Diferentes sntomas neurolgicos
Cuando el aneurisma se rompe, el paciente puede presentar: Un terrible dolor de cabeza Rigidez de nuca Vmitos Alteracin del nivel de conciencia Los ojos pueden quedar fijos en una direccin o perder visin Puede producirse apata, rigidez y coma.
CLASIFICACIN DE LA ENFERMEDAD CEREBROVASCULAR HEMORRGICA 1. Hemorragia intraparenquimatosa Esta variedad es la hemorragia intracraneal mas frecuente, corresponde en promedio a 10% de los ACV y su ndice de mortalidad es de un 50%. La mayor parte de las hemorragias es causada por HTA, traumatismo, angipatiasamiloide cerebral. La senectud y el alcoholismo desenfrenado agravan el riesgo y de las causas ms importante en el joven es el consumo de cocana. 2. Hemorrgico Sub. Aracnoidea
La principal causa de Hemorragias Subaracnoideas es la rotura de un aneurisma intracraneano. Los aneurismas arteriales congnitos son dilataciones debidas a ausencia congnita de la capa media y o remanentes embriologicos, que por lo general son pediculados y asientan en su mayora en el polgono de Willis. Se considera que entre el 1 al 2% de la poblacin poseen esta malformacin (autopsias); mientras que la incidencia de Hemorragia subaracnoidea por aneurismas es de 10-20 pacientes por 100.000 habitantes y por ao. Predomina en la cuarta y quinta dcada de la vida, con leve predominio del sexo femenino 3:2. La localizacin ampliamente preponderante de los Aneurismas intracraneanos es en el polgono de Willis, situado en la base del crneo y dentro de el: 33 % Complejo cerebral-comunicante anterior 33 % Sifn carotideo 33% Otras localizaciones Entre 15-20 % tienen aneurismas mltiples
FACTORES DE RIESGO Edad y sexo: Personas mayores. Las personas con un riesgo mayor de ACV son las personas mayores, especialmente aquellas con presin arterial elevada, sedentarios, con sobrepeso, fumadores o diabticos. La edad avanzada est tambin vinculada con un ndice mayor de demencia post apopleja. En los grupos de mayor edad, los estudios son variados al respecto de los ACV segn el sexo. Las mujeres pueden tener un riesgo mayor de ACV hemorrgico que los hombres. Presin arterial alta (Hipertensin): La presin arterial alta (conocida como hipertensin) es uno de los factores causantes del 70% de los casos de ACV. De hecho, los investigadores han calculado que casi la mitad de los ACV podran evitarse si se controla bien la presin arterial. Fibrilacin auricular: Las mujeres con fibrilacin auricular corren un riesgo mayor de ACV que los hombres con este trastorno. La fibrilacin auricular puede suponer tambin un riesgo mayor de complicaciones tras una embolia. Tabaco: Las personas que fuman un paquete al da tienen casi un riesgo de 2 veces y media ms de riesgo de ACV que los que no fuman. Los factores especficos de un riesgo mayor de ACV en fumadores incluyen lo siguiente: Fumadores empedernidos Fumadores actuales. El riesgo puede seguir siendo elevado durante 14 aos despus de dejar e fumar. Las mujeres fumadores que toman anticonceptivos orales Dejar el tabaco reduce significativamente el riesgo. En un estudio, los ex fumadores tenan casi el mismo riesgo que aquellas personas que nunca haba fumado.
Diabetes y resistencia a la insulina: La diabetes es un factor de riesgo importante de la embolia isqumica, tal vez debida a los factores de riesgo acompaantes, como obesidad e hipertensin arterial. Los estudios han implicado tambin la resistencia a la insulina, que suele producirse en diabticos insulinodependientes, como factor independiente en la aparicin de la aterosclerosis y la embolia. Con este trastorno, los niveles de insulina son de normales a elevados, pero el cuerpo es incapaz de usar con normalidad la insulina para metabolizar el azcar en sangre. El cuerpo compensa al elevar el nivel de insulina (hiperinsulinemia), que puede, a su vez, aumentar el riesgo de cogulos sanguneos y reducir niveles HDL (forma beneficiosa de colesterol). La diabetes no parece aumentar el riesgo de una embolia hemorrgica. Obesidad y sedentarismo: La obesidad se asocia con la embolia, principalmente porque el sobrepeso refleja la presencia de otros factores de riesgo, incluyendo resistencia a la insulina y diabetes, hipertensin arterial y niveles de colesterol poco saludables. El peso que se centra en torno al abdomen (el sobrepeso denominado en forma de manzana) tiene una mayor asociacin con la embolia, como tambin con la enfermedad cardiovascular, que el peso distribuido entorno de las caderas (en forma de pera). Homocistena y deficiencias de vitamina B: Los niveles anormales en sangre del aminocido homocistena, que se producen con deficiencias de vitamina B6, B12, y cido flico, estn fuertemente vinculados a un aumento del riesgo de enfermedad de las arterias coronarias y de un accidente cerebrovascular. Algunos expertos creen que la homocistena es un factor de riesgo importante de embolia, seguido slo por la hipertensin arterial. La homocistena parece ser txica para las clulas que recubren las arterias y que contribuyen a la coagulacin sangunea. Colesterol y otros lpidos: Aunque un exceso del colesterol "malo" tiene gran importancia en la aterosclerosis que provoca la enfermedad cardaca, su importancia en la embolia est menos clara. Distintos factores del colesterol pueden tener efectos diferentes: Son pocas las pruebas que sealan la presencia de niveles elevados de colesterol y LDL (el considerado colesterol perjudicial) como desencadenantes de ACV isqumicos; de hecho, un nivel bajo de colesterol puede constituir un factor de riesgo de apopleja hemorrgica. Segn un estudio realizado en 1999, existe una asociacin entre la presencia de LDL y un riesgo elevado de demencia tras un accidente cerebrovascular.
Abuso de drogas, alcohol y caf: Alcohol. El abuso desmesurado de alcohol, especialmente un historial reciente de alcoholismo, se asocia con un riesgo elevado de ACV isqumico y hemorrgico. Sin embargo, algunos estudios han indicado que el consumo moderado de alcohol (de una a siete copas por semana) est asociado con un riesgo considerablemente ms bajo de apopleja isqumica, aunque no de apopleja hemorrgica. Caf. Algunos estudios sugieren que tomar tres o ms tazas de caf al da podra aumentar el riesgo de ACV en hombres mayores con hipertensin. Al parecer, el caf no comporta ningn peligro en el caso de hombres con una presin arterial normal.
Abuso de drogas. El abuso de drogas, especialmente en el caso de la cocana y, cada vez ms, de la metanfetamina (una anfetamina), constituye un factor importante de riesgo en la incidencia de casos de apopleja entre los jvenes. Los esteroides utilizados para la tonificacin del cuerpo tambin aumentan el riesgo. Factores genticos y congnitos La gentica puede ser responsable de la mayor parte de los casos de ACV. Los estudios indican que la existencia de una historia familiar de apopleja, especialmente en el padre, constituye un factor de riesgo importante. Gentica y hemorragia subaracnoidea. Los factores genticos son especialmente importantes en el caso de hemorragia subaracnoidea, siendo la causa del 7% al 20% de los casos. Los aneurismas fisurados que presentan dichos pacientes suelen aparecer a una edad ms temprana, ser menores, y presentar una probabilidad de recidiva ms elevada que en el caso de pacientes sin dicha condicin gentica. Un estudio realizado con personas que haban sufrido hemorragias subaracnoideas detect que los parientes ms cercanos de los pacientes con apopleja presentaban un riesgo elevado que oscilaba entre el 2% y el 5%. Algunos expertos recomiendan realizar pruebas de deteccin en personas con ms de un familiar cercano que haya sufrido una embolia hemorrgica. Trastornos hereditarios que contribuyen al ACV. Algunos casos de fibrilacin auricular pueden ser hereditarios. Las alteraciones genticas tambin estn asociadas con ACV producidos por hemorragia; entre stas se incluyen la enfermedad poliqustica renal, el sndrome de Ehlers-Danlos tipo IV, la neurofibromatosis tipo 1 y el sndrome de Marfan. Se recomienda realizar pruebas para la deteccin de posibles aneurismas en aquellas personas con ms de un pariente cercano que haya sufrido un ACV hemorrgico. Factores mentales y emocionales Estrs. En algunas personas, el estrs mental prolongado o frecuente causa un aumento exagerado de la presin arterial; con el tiempo, este efecto ha sido vinculado con un engrosamiento de las arterias cartidas. De hecho, una serie de estudios han descubierto una asociacin entre el estrs mental prolongado y un estrechamiento progresivo de la cartida. Depresin. La depresin tambin se ha vinculado a un riesgo ms elevado de apopleja e ndices de supervivencia inferiores despus de sufrir una. En un estudio del 2000, los pacientes con depresin grave tenan un riesgo de un 73% ms de ACV y aquellos con depresin moderada tenan un 25% de riesgo ms que la media. Migraa y factores de riesgo asociados Los estudios han descubierto que la migraa o el dolor de cabeza grave es un factor de riesgo de ACV tanto en hombres como en mujeres, especialmente antes de los 50. De hecho, la migraa se asocia con un 19% de todas las ACV. Hay que destacar que muchas personas con migraa presentan un riesgo bajo, un 2.7% para las mujeres y un 4.6% para hombres, segn un estudio.
Las mujeres del estudio corran un riesgo mayor entre 45 y 65 aos y los hombres antes de los 45. En ambos sexos, el riesgo disminua con la edad. Los anticonceptivos orales se aaden al riesgo de ACV en mujeres jvenes con migraa, pero slo que aquellas personas que sufren auras. Fumar intensifica este riesgo. Infecciones Los informes han indicado durante algn tiempo que determinadas bacterias y virus pueden tener importancia en la aterosclerosis y enfermedad cardiaca, provocando generalmente una respuesta inflamatoria en las arterias. Pueden funcionar tambin mecanismos similares con un ACV. Algunas pruebas que vinculan infecciones con los ACV son las siguientes: Infecciones pulmonares. En dos estudios del 2000, la infeccin crnica con Chlamydia pneumoniae, un microorganismo no bacteriano que causa una leve neumona en adultos se relacionaba con un aumento de riesgo de ACV. Uno de los estudios revelaba un engrosamiento de las paredes internas de los vasos de las arterias cartidas en pacientes portadores del microorganismo. La Chlamydia tambin ha sido vinculada con la enfermedad cardiaca. Un estudio del 1998 descubri que los pacientes hospitalizados por ACV eran tres veces ms propensos que los pacientes que no haban sufrido una apopleja de haber estado expuesto recientemente a las infecciones, normalmente infecciones leves en el aparato respiratorio. Enfermedad periodontal. La enfermedad periodontal ha sido asociada con un mayor riesgo de apopleja y enfermedad cardiaca. Las bacterias que causan periodontitis pueden estimular factores que causan coagulacin sangunea y otras protenas que contribuyen a un riesgo ms elevado. Virus Varicela Zster. El virus varicela zster (virus causante de la varicela y el herpes) ha sido asociado a la vasculitis cerebral, trastorno en que los vasos sanguneos del cerebro se inflaman. Es una causa de ACV en nios. El virus se ha asociado tambin con algunos casos de ACV en adultos jvenes.
Otros factores asociados Una serie de trastornos y situaciones puede contribuir al riesgo de ACV: La apnea del sueo, que puede contribuir al estrechamiento de la arteria cartida, parece aumentar el riesgo de ACV multiplicndolo por tres e incluso por seis. El embarazo comporta un riesgo mnimo de apopleja, principalmente se da en mujeres embarazadas con presin arterial alta o a aquellas a las que se les practica una cesrea. El riesgo parece ser mayor durante los perodos posteriores al parto, tal vez debido al cambio repentino de la circulacin y del nivel de hormonas. Casi un 40% de jvenes con ACV y un 10% de todos los pacientes con apopleja tienen componentes del sistema inmunitario conocidos como anticuerpos antifosfolpido que aumentan las probabilidades de coagulacin sangunea. Las personas con anemia falciforme corren riesgo de ACV a una edad temprana.
SNTOMAS DE LAS ENFERMEDADES CEREBROVASCULARES Los sntomas del accidente cerebrovascular dependen de qu parte del cerebro est daada. En algunos casos, es posible que una persona ni siquiera se d cuenta de que ha tenido un accidente cerebrovascular. Los sntomas generalmente se presentan de manera sbita y sin aviso o pueden ocurrir a intervalos durante el primero o segundo da. Los sntomas por lo general son ms graves apenas sucede el accidente cerebrovascular, pero pueden empeorar lentamente.
Se puede presentar un dolor de cabeza, especialmente si el accidente cerebrovascular es causado por sangrado en el cerebro. El dolor de cabeza: Comienza repentinamente y puede ser intenso. Ocurre al estar acostado. Lo despierta. Empeora cuando se cambia de posicin o cuando se agacha, hace esfuerzo o tose.
Otros sntomas dependen de la gravedad del accidente cerebrovascular y de la parte del cerebro afectada. Los sntomas pueden abarcar: Cambio en la lucidez mental (incluyendo coma, somnolencia y prdida del conocimiento). Cambios en la audicin. Cambios en el sentido del gusto. Cambios en la sensibilidad que afectan el tacto y la capacidad para sentir el dolor, la presin o temperaturas diferentes. Torpeza. Confusin o prdida de memoria. Dificultad para deglutir. Dificultad para leer o escribir. Mareos o sensacin anormal de movimiento (vrtigo). Falta de control de esfnteres. Prdida del equilibrio. Prdida de la coordinacin. Debilidad muscular en la cara, el brazo o la pierna (por lo regular slo en un lado). Entumecimiento u hormigueo en un lado del cuerpo. Cambios emocionales, de personalidad y estado de nimo. Problemas con la vista, incluyendo disminucin de la visin, visin doble o ceguera total. Problemas para hablar o entender a otros que estn hablando. Problemas para caminar.
ANEURISMA CEREBRAL
Un aneurisma cerebral (tambin conocido como aneurisma intracraneal o intracerebral) es un punto dbil o fino en un vaso sanguneo cerebral que sobresale como un baln y se llena de sangre. El aneurisma saliente puede poner presin sobre un nervio o tejido cerebral circundante. Tambin pueden perder o romperse, derramando sangre en el tejido circundante (llamado hemorragia). Algunos aneurismas cerebrales, particularmente los muy pequeos, no sangran o causan otros problemas. Los aneurismas cerebrales pueden producirse en cualquier lugar del cerebro, pero la mayora est ubicada junto al bucle de arterias que pasan entre la parte inferior del cerebro y la base del crneo. CAUSAS DE ANEURISMA CEREBRAL La mayora de los aneurismas cerebrales es congnita, debido a una anormalidad innata de una pared arterial. Los aneurismas cerebrales son ms comunes en las personas con ciertas enfermedades genticas, como trastornos del tejido conjuntivo y enfermedad del rin poliqustico, y ciertos trastornos circulatorios, como malformaciones arteriovenosas.* Otras causas pueden ser trauma o lesin craneana, alta presin arterial, infeccin, tumores, aterosclerosis (una enfermedad de los vasos sanguneos donde las grasas se acumulan dentro de las paredes arteriales) y otras enfermedades del sistema vascular, fumar cigarrillos y el abuso de drogas. Algunos investigadores han especulado que los anticonceptivos orales pueden aumentar el riesgo de desarrollar aneurismas. Los aneurismas que son consecuencia de una infeccin en la pared arterial se llaman aneurismas micticos. Los aneurismas relacionados con el cncer a menudo se asocian con tumores primarios o metastticos de la cabeza y el cuello. El abuso de drogas, particularmente el consumo habitual de cocana, puede inflamar los vasos sanguneos y llevar al desarrollo de aneurismas cerebrales CLASIFICACIN: Segn morfologa: Los aneurismas saculares es un saco de sangre redondeado o parecido a una bolsita que est unido por el cuello o pednculo a una arteria o rama de un vaso sanguneo. son abultamientos con forma de cereza de la pared arterial. La mayora se originan en bifurcaciones arteriales y constituyen del 66 % al 98 % de todos los aneurismas intracraneales, se dan tambin en personas que han contrado la enfermedad de la sfilis. La gran mayora de los aneurismas estn localizados en la circulacin anterior y slo el 15 % estn localizados en la circulacin posterior. La mayora de los aneurismas saculares no se consideran congnitos, sino que se desarrollan durante la vida. La teora patognica ms probable es que los aneurismas son adquiridos debido a cargas de tensin hemodinmica sobre las bifurcaciones arteriales que no tienen soporte. Aneurisma fusiforme est formado por el ensanchamiento de todas las paredes del vaso. Los aneurismas fusiformes son segmentos arteriales alongados, dilatados y tortuosos. El
trmino dolicoectasia describe un vaso gigante ectsico de este tipo de aneurismas. Los aneurismas fusiformes estn caracterizados por la ausencia de un cuello definido, afectacin circunferencial de la arteria principal y un trayecto largo. El aneurisma puede estar parcialmente trombosado, es decir, coagulado o tapado. Esta afecta en mayor proporcin a la circulacin posterior.
Aneurisma disecante: La diseccin arterial espontnea est bien identificada en la porcin cervical de la arteria cartida y en la porcin extracraneal de la arteria vertebral como una causa de enfermedad cerebro-vascular isqumico en adultos jvenes.. Los aneurismas disecantes ocurren con mayor frecuencia en el sistema vertebro-basilar y son ms frecuentes en hombres que en mujeres. Los aneurismas disecantes en la porcin extracraneal con mayor frecuencia son traumticos. Sin embargo, pueden ser tambin causados por displasia fibromuscular, ateroesclerosis, infeccin, artritis trastornos hereditarios de los tejidos conectivos u maniobras quiroprcticas, o pueden ocurrir espontneamente. Los aneurismas disecantes son aneurismas falsos consistentes en una luz falsa en el interior de la pared arterial lesionada.
Segn el tamao: Aneurisma muy pequeo: menor a 3 milmetros Aneurisma pequeo: menor de 11 milmetros Aneurisma grande: 11 a 25 milmetros
Aneurisma gigante: mayor de 25 milmetros
Segn localizacin: La localizacin ms frecuente de los aneurismas cerebrales es en las arterias de la base del cerebro, conocido como "crculo polgono de Willis". El 85 % de los aneurismas cerebrales se desarrollan en la porcin anterior del polgono de Willis y afectan la arteria cartida interna y sus ramas intracraneales. La localizacin ms frecuente incluye el complejo de la arteria comunicante anterior (39-35 %), el origen de la arteria comunicante posterior a partir de la arteria cartida interna (39-35 %), la bifurcacin de la arteria cerebral media (20 %), la bifurcacin de la arteria basilar y el resto de las arterias de la circulacin posterior (5 %). Pueden ser solitarios (70 % a 75 %) o lesiones vasculares mltiples (25 % a 30 %), usualmente localizados en el polgono de Willis. Segn etiologa: La mayora de los aneurismas intracraneales son verdaderos aneurismas que contienen todas las capas o componentes de la pared vascular normal. En contraste, en los aneurismas falsos o pseudo-aneurismas la luz del vaso no crece, aun cuando el dimetro externo del segmento anormal puede estar incrementado. Estos aneurismas son poco frecuentes dentro del crneo. Algunos factores externos como el tabaquismo, el consumo intenso de alcohol, y el uso de anticoagulantes y anticonceptivos parecen estar relacionados con la formacin de este tipo de aneurismas. La causa ms frecuente para el desarrollo de un aneurisma son lesiones vasculares inducidas hemodinmicamente, ateroesclerosis, vasculopatia subyacente y estados de alto flujo. Causas menos comunes son trauma, infeccin, abuso de drogas y neoplasias. Los aneurismas intracraneales no caen precisamente en la categora de verdaderas malformaciones vasculares; usualmente son adquiridos. La mayora de los aneurismas cerebrales resultan de una anormalidad innata en la pared de la arteria. Los aneurismas cerebrales son tambin ms frecuentes en personas con ciertas anomalas genticas, como las enfermedades del colgeno o enfermedad de riones poliquisticos y en ciertos trastornos circulatorios como las malformaciones arteriovenosas. Otras causas incluyen: Hipertensin arterial, trauma craneal, lesiones penetrantes craneales, infecciones, tumores, ateroesclerosis, y otras enfermedades vasculares, uso de drogas (Ej.cocana y el tabaquismo). Algunos investigadores especulan que el uso de anticonceptivos orales incrementa el riesgo para el desarrollo de un aneurisma. Los aneurismas que resultan de la infeccin en la pared de una arteria son llamados aneurismas micticos SINTOMAS: La mayora de los aneurismas cerebrales no muestran sntomas hasta que son muy grandes o estallan. Los aneurismas pequeos que no cambian generalmente no tendrn sntomas, mientras que un aneurisma ms grande que crece constantemente puede comprimir nervios y tejidos. Los
sntomas pueden comprender dolor por encima y detrs de los ojos; entumecimiento, debilidad o parlisis de un lado de la cara; pupilas dilatadas y cambios en la visin. Cuando un aneurisma sangra, el individuo puede tener una cefalea sbita intensa, visin doble, nuseas, vmitos, rigidez de la nuca o prdida del conocimiento. Los pacientes generalmente describen la cefalea como "la peor de su vida" y generalmente es diferente en intensidad y gravedad de otros dolores de cabeza que han tenido. Las cefaleas de advertencia o "centinelas" pueden deberse a un aneurisma que pierde desde das a semanas antes de romperse. Solo una minora de los pacientes tiene una cefalea centinela antes de la ruptura del aneurisma. Otros signos de que un aneurisma cerebral ha estallado son las nuseas y vmitos asociados con una cefalea intensa, un prpado cado, sensibilidad a la luz y cambios en el estado mental o nivel de conciencia. Algunos individuos pueden tener convulsiones, otros pueden perder el conocimiento brevemente o entrar en un coma prolongado. Las personas que tiene la "peor cefalea," especialmente cuando est combinada con otros sntomas deben buscar atencin mdica inmediata DIAGNSTICO DE ANEURISMAS: La mayora de los aneurismas cerebrales pasa desapercibido hasta que se rompe o se detecta por imgenes cerebrales que pueden haberse obtenido por otra afeccin. Se dispone de diversos mtodos diagnsticos para proporcionar informacin sobre el aneurisma y la mejor forma de tratamiento. Las pruebas generalmente se obtienen luego de una hemorragia subaracnoidea para confirmar el diagnstico de un aneurisma. La angiografa es una prueba con colorante usada para analizar las arterias o venas. Una angiografa intracerebral puede detectar el grado de estrechamiento u obstruccin de una arteria o vaso sanguneo en el cerebro, la cabeza o el cuello, y puede identificar cambios en una arteria o vena tal como un punto dbil, como un aneurisma. Se usa para diagnosticar el accidente cerebrovascular y para determinar con exactitud la ubicacin, el tamao y la forma de un tumor cerebral, aneurisma, o vaso sanguneo que ha sangrado. Esta prueba generalmente se realiza en la sala de angiografa de un hospital. Luego de la inyeccin de un anestsico local, se introduce un catter flexible dentro de una arteria y se avanza por el cuerpo hasta la arteria afectada. Una pequea cantidad de colorante de contraste (que se resalta en las radiografas) se libera en el torrente sanguneo y se deja que viaje hacia la cabeza y el cuello. Se toma una serie de radiografas y se anotan los cambios, si los hubiera. La tomografa computarizada (TC) de la cabeza es una herramienta de diagnstico rpida, indolora y no invasiva que puede revelar la presencia de un aneurisma cerebral y determinar, para aquellos aneurismas que han estallado, si ha pasado lquido al cerebro. A menudo, este es el primer procedimiento de diagnstico indicado por un mdico luego de la sospecha de una ruptura. Las radiografas de la cabeza se procesan en una computadora como imgenes transversales bidimensionales, o "tajadas," del cerebro y el crneo. Ocasionalmente se inyecta un colorante de contraste en el torrente sanguneo antes de la prueba. Este proceso, llamado angiografa TC, produce imgenes ntidas y ms detalladas del flujo sanguneo y las arterias cerebrales. La TC generalmente se realiza en un centro de pruebas o entorno hospitalario ambulatorio.
Las imgenes por resonancia magntica (IRM) usan radioondas generadas por computadora y un campo magntico poderoso para producir imgenes detalladas del cerebro y de otras estructuras corporales. La angiografa por resonancia magntica (ARM) produce imgenes ms detalladas de vasos sanguneos. Las imgenes pueden verse como tridimensionales o cortes transversales bidimensionales del cerebro y los vasos. Estos procedimientos indoloros y no invasivos pueden mostrar el tamao y la forma de un aneurisma no roto y pueden detectar el sangrado en el cerebro. Puede solicitarse un anlisis de lquido cefalorraqudeo si se sospecha una ruptura del aneurisma. Luego de la aplicacin de un anestsico local, se extrae una pequea cantidad de este lquido (que protege el cerebro y la mdula espinal) del espacio subaracnoideo, ubicado entre la mdula espinal y las membranas que lo rodean, con una aguja quirrgica y se examina para detectar cualquier sangrado o hemorragia cerebral. En los pacientes con sospecha de hemorragia subaracnoidea, este procedimiento generalmente se hace en un hospital.
IMAGENOLOGA: TAC La TAC permite identificar o excluir una hemorragia como causa de un ECV y adems comprobar la presencia de hemorragias extraparenquimatosas, neoplasias, abscesos y otros trastornos que simulan una ECV. Las imgenes que se obtienen en las primeras horas despus del infarto no suelen mostrar anomalas, de manera que no siemore se observa el infarto de forma fiable hasta pasadas 24 o 48 horas. Es posible que por TAC no se identifiquen los infartos pequeos en la superficiel cortical. Los TAC por medio de contraste aumentan la especificidad, puesto que resaltan los infartos subagudos y permiten observar las estructuras venosas. Gracias a su velocidad y a la prctica que se tiene en muchas instituciones, el TAC de cabeza sin medio de contraste es el mtodo imagenolgico preferido en los pacientes con un ECV.
SNTOMAS Y SIGNOS SEGN LA LOCALIZACIN El cuadro clnico est determinado por la localizacin y el tamao de la lesin cerebral. Dependiendo del territorio arterial afectado, los sntomas sern distintos. Asimismo, los infartos secundarios a trombosis venosa cerebral tendrn una traduccin clnica distinta. segn la zona cerebral involucrada. A continuacin describiremos los cuadros clnicos resultantes de la afectacin de grandes vasos. Es importante saber que la anatoma de la circulacin cerebral est dada por un sistema anterior o carotidio o posterior o vertebrobasilar. Arteria cartida interna La oclusin de la arteria cartida interna en el cuello no produce ningn cuadro clnico caracterstico. En presencia de un adecuado flujo colateral intracraneal, la oclusin de esta arteria puede no producir ningn sntoma o signo. Si este flujo no es adecuado, puede producirse desde un AIT a un gran infarto del hemisferio ipsilateral. El mecanismo puede ser hemodinmico si la circulacin colateral es pobre, por embolismo arterio-arterial o por propagacin u oclusin emblica distal.
El cuadro neurolgico puede variar desde la monoparesia a la hemiparesia con o sin defecto homnimo en la visin, deterioro del habla o lenguaje, diversas variedades de agnosia y defectos sensitivos desde parcial hasta total. Generalmente, el territorio afectado ser el de la arteria cerebral media, pues el territorio de la arteria cerebral anterior puede recibir perfusin colateral a travs de la comunicante anterior. Aunque la amaurosis fugax est comnmente asociada con estenosis u oclusin de la arteria cartida interna, la ceguera monocular permanente raramente tiene este origen. Otros cuadros menos frecuentes asociados a afectacin carotdea interna son: sncopes ortostticos, atrofia ptica y retiniana y claudicacin mandibular. Arteria cerebral media La arteria cerebral media comienza en la bifurcacin de la arteria cartida interna. La oclusin de la primera porcin de la arteria cerebral media (segmento M1) casi siempre produce dficit neurolgico. La mayora de las oclusiones aqu son debidas a mbolos, aunque tambin puede existir una estenosis ateromatosa. Dado que la oclusin es distal al polgono de Willis, la nica posibilidad de circulacin colateral se restringe al flujo anastomtico desde las arterias Cerebrales anterior y posterior en la superficie cerebral; cuando esto falla, la oclusin del segmento M1 origina un dficit grave que incluye hemipleja, hemihipoestesia, hemianopsia homnima, paresia de la mirada contralateral y, si el infarto es en el Hemisferio dominante, afasia. Sin embargo, la oclusin del tronco de la arteria cerebral media puede originar primariamente un dficit motor debido a la afectacin aislada del territorio profundo, que ocurre cuando existe una adecuada perfusin colateral en la superficie cerebral. Si el cogulo ocluyente se rompe y migra distalmente, se pueden ocluir las ramas y producirse sndromes parciales en funcin de la zona daada. Arteria cerebral anterior La obstruccin proximal suele ser bien tolerada, ya que se puede recibir flujo colateral a travs de la arteria comunicante anterior si est permeable. La obstruccin distal comnmente va asociada a debilidad del miembro inferior opuesto, generalmente ms importante en su parte distal y a veces asociada con debilidad de los msculos proximales de la extremidad superior. La afectacin sensitiva de la misma rea puede acompaar a la paresia. Tambin pueden aparecer apraxia, fundamentalmente de la marcha, apata, desviacin oculoceflica, trastornos del comportamiento, paratona contralateral, reflejos de liberacin frontal e incontinencia urinaria. SISTEMA VERTEBROBASILAR El sistema vertebrobasilar irriga el cerebelo, bulbo, protuberancia Mesencfalo, tlamo, lbulo occipital, e incluso porciones de las uniones temporoccipital y parietoccipital. Singularizamos tres grandes vasos: Arteria vertebral: La estenosis grave u oclusin de la arteria subclavia izquierda proximal al origen de la arteria vertebral puede causar un flujo sanguneo invertido en la misma. Esto generalmente no causa sntomas, salvo cuando se ejercita el miembro superior correspondiente, pues en ocasiones se producen cuadros de isquemia vertebrobasilar (sndrome del robo de subclavia). Cuando una de las arterias vertebrales est atrsica o finaliza en la arteria cerebelosa posteroinferior y la otra arteria vertebral se ocluye, puede haber un infarto del tronco del encfalo.
La oclusin de una arteria vertebral o de la arteria cerebelosa posteroinferior puede producir un infarto bulbar lateral; este sndrome se caracteriza por el comienzo sbito de vrtigo grave, nuseas, vmitos, disfagia, ataxia cerebelosa ipsilateral, sndrome de Horner ipsilateral, y descenso de la discriminacin de dolor y temperatura en la hemicara ipsilateral y el hemicuerpo contralateral. Arteria basilar: La oclusin de la arteria basilar puede producir infarto del tronco del encfalo o a veces un AIT o, raramente, no ocasionar sntomas. Generalmente la oclusin o estenosis importante de la arteria basilar genera signos de deterioro troncoenceflico bilateral, mientras que los sndromes debidos a la estenosis u oclusin de una rama afectan a estructuras slo de un lado del tronco del encfalo. Adems de las grandes ramas circunferenciales que van al cerebelo, la arteria basilar tiene muchas ramas cortas que irrigan el tronco del encfalo. Los sndromes que originan la afectacin de estas ramas pueden ser alternos, esto es, afectar motora o sensitivamente un lado de la cara y el hemicuerpo contralateral. El vrtigo puede ser un sntoma prominente y el nistagmos es un hallazgo frecuente. Son muy tpicos los sndromes del top de la arteria basilar, que se producen cuando se ocluye la parte distal de la misma, originando un cuadro muy grave por infarto de todos los territorios distales y el de trombosis de la basilar, que es tpicamente progresivo y de mal pronstico. Arteria cerebral posterior: La arteria basilar finaliza en dos arterias cerebrales posteriores. La oclusin es frecuentemente debida a mbolos y la mayora produce un defecto visual homolateral, generalmente hemianpsico o cuadrantonpsico. Otros trastornos visuales, ms complejos, que puede producir son: palinopsia, poliopa, metamorfopsia, visin telescpica, prosopoagnosia, etc. Hay problemas adicionales, como la dislexia y la discalculia, que ocurren debido a la afectacin del hemisferio dominante. La afectacin del hemisferio no dominante puede producir un sndrome parietal. En el infarto talmico puede ocurrir un dficit hemisensorial y, ocasionalmente, llevar a un sndrome talmico. Cuando ambas arterias cerebrales posteriores estn ocluidas, se produce la ceguera cortical y frecuentemente alteraciones del comportamiento. IMAGENOLOGA: TAC La TAC permite identificar o excluir una hemorragia como causa de un ECV y adems comprobar la presencia de hemorragias extraparenquimatosas, neoplasias, abscesos y otros trastornos que simulan una ECV. Las imgenes que se obtienen en las primeras horas despus del infarto no suelen mostrar anomalas, de manera que no siemore se observa el infarto de forma fiable hasta pasadas 24 o 48 horas. Es posible que por TAC no se identifiquen los infartos pequeos en la superficiel cortical. Los TAC por medio de contraste aumentan la especificidad, puesto que resaltan los infartos subagudos y permiten observar las estructuras venosas. Gracias a su velocidad y a la prctica que se tiene en muchas instituciones, el TAC de cabeza sin medio de contraste es el mtodo imagenolgico preferido en los pacientes con un ECV.
SNDROME DE NEURONA MOTORA SUPERIOR O PIRAMIDAL Se denomina sndrome piramidal o sndrome de la primera neurona motora, al ocasionado por toda lesin que afecte la neurona motora superior en cualquier punto de su recorrido. Etiologa CAUSAS ORGANICAS MAS FRECUENTES DEL SINDROME PIRAMIDAL Congnitas: Hemiplejias cerebrales infantiles que determinan un menor desarrollo muscular Adquiridas Traumatismos de crneo Lesiones vasculares o Hemorragias por ruptura arterial HTA Arterioesclerosis Aneurismas cerebrales o Isquemias Trombosis Embolias Espasmos arteriales Vasculitis Lesiones compresivas o Tumores benignos o malignos primarios o Granulomas o quistes del sistema nervioso central o Meningoencefalitis difusas o abscedadas
MANIFESTACIONES CLNICAS En el sndrome piramidal es posible reconocer alteraciones de diferentes funciones neurolgicas, las que se pueden agrupar segn un orden de importancia.
De todos los signos enunciados, la parlisis o paresias son los ms importantes y adems los mas evidentes, tanto para el paciente o sus familiares como para el mdico durante el examen neurolgico, y suelen ser los que motivan la consulta. A la parlisis o paresia debida a sndrome piramidal se le denomina corticoespinal o supranuclear, debido a que la lesin esta ubicada en algn punto del recorrido de la va motora por encima de los ncleos de origen de la neurona. Segn el sitio de la lesin, los trastornos de la motilidad puede ocasionar: Hemiplejia o hemiparesia, paraplejia o paraparesia, cuadriplejia o cuadriparesia, monoplejia o monoparesia.
HEMIPLEJIA Y HEMIPARESIA La hemiplejia y la hemiparesia consisten en la perdida de la motilidad voluntaria, total o parcial respectivamente, en una mitad del cuerpo. Se designan como hemiplejia o hemiparesia derecha o izquierda segn el lado de la paralisis. En una forma completa, el trastorno motor compromete los territorios del facial, el miembro superior y el miembro inferior del lado afectado, por lo que la hemiplejia o hemiparesia es en ese caso faciobraquiocrural. En ocasiones, el compromiso de la motilidad puede predominar a nivel de un territorio sobre los otros, por lo comn el miembro superior o inferior, en cuyo caso se dir que es compromiso motriz es a predominio braquial o crural respectivamente. La hemiplejia puede instalarse de manera sbita o gradual. En el primer caso puede ser acompaada por coma, y se produce el denominado ictus apopltico. Si el inicio es gradual, el cuadro puede ser precedido por prdromo tales como mareos, vrtigos, cefalea, parestesias, trastornos del sueo o cambios de conducta. La hemiplejia puede reconocerse asociada con tres cuadros de caractersticas semiolgicas distintas: 1. Hemiplejia en el paciente en coma. 2. Hemiplejia flccida. 3. Hemiplejia espstica. 1. Hemiplejia en el paciente en coma Si el paciente en coma se halla hemipljico: En la cabeza: Facies asimtrica por mayor amplitud del lado paralizado, con elevacin de la mejilla en cada espiracin a la manera de un velo inerte, como consecuencia de la paralisis del musculo buccinador de ese lado (signo del fumador de pipa); Desviacin conjugada de la cabeza y de los ojos hacia el lado de la lesin, es decir, en sentido contrario a la paralisis. Al apretar con energa el borde posterior de la rama ascendente de la mandibula para comprimir el nervio facial, solo se contrae la musculatura de la mitad sana de la cara, y la otra mitad queda inmvil (Maniobra de Foix); Miosis del lado paralizado debida a sndrome de Claude Bernard-Horner central (miosis, enoftalmos, ptosis palpebral) por compromiso de las fibras del simpatico;
Frecuente ausencia del reflejo corneopalpebral del lado de la paralisis por compromiso del nervio facial (Signo de Milian).
En los miembros: Al elevar los miembros sobre el plano de la cama y dejarlos caer, lo hacen mas abruptamente los del lado paralizado; Los reflejos profundos y osteotendinosos pueden faltar; Al explorar el reflejo cutneo plantar puede obtenerse un signo de Babinski bilateral; Los reflejos de automatismo medular pueden ser positivos.
En el tronco: Los reflejos cutaneoabdominales y cremasteriano estn abolidos del lado de la paralisis. Sean que la hemiplejia comience de manera sbita o ictal, o se inicie gradualmente, el trastorno suele adoptar como etapas sucesivas las formas flccida y espstica.
2. Hemiplejia flccida En la hemiplejia flccida se reconoce los siguientes signos: Hemiplejia faciobraquiocrural completa con hipotinia muscular o flaccidez; Hemicara paralizada con compromiso del facial inferior, en el facial superior el compromiso es mucho menos significativo porque recibe fibras de ambos hemisferios cerebrales; El paciente ocluye el ojo de lado paralizado con fuerza mucho menor que en el lado sano; El paciente no puede abrir u ocluir el ojo del lado paralizado de manera aislada (signo de Revilliod); En el lado paralizado estn abolidos los reflejos cutaneoabdominales y osteotendinosos; En el lado paralizado existe signo de Babinski; Los reflejos de automatismo medular son tanto mas intensos cuanto mas prximo se halle el paciente el momento de instalacin de la hemiplejia.
3. Hemiplejia espstica De manera lenta y gradual, la hemiplejia flccida se transforma en hemiplejia espstica, en la cual se pueden reconocer los siguientes signos: Hemiplejia del lado paralizado con hipertona muscular que puede llegar a contractura; Puede regularizarse los rasgos faciales o bien establecerse una contractura muscular del lado de la paralisis de con desviacion de la hemicara comprometida en sentido contrario al inicial, acentuacin de los pliegues faciales en esa hemicara, profundizacin del surco nasogeniano y lateralizacin de la comisura bucal hacia el lado de la hipertona; Actitud en flexion del miembro superior a raz de la contractura, con leve flexion del brazo, flexion del antebrazo sobre el brazo con ligera pronacin y dedos flexionados sobre la plama, aprisionando el pulgar entre los restantes; Paralisis predomnate en los musculos de funcion mas diferenciada, como los de la mano;
Actitud en extensin del miembro inferior por predominio de la contractura en los extensores sobre los flexores, con el miembro recto con cierto grado de aduccin y rotacin interna del pie, actitud que posibilita el apoyo y la marcha; Marcha de Todd, marcha de segador o helicpoda, ya que la pierna paralizada realiza un movimiento de circunduccion alrededor de la sana; Hiperreflexia profunda u osteotendinosa en el lado paralizado, con posible difusin e irradiacin de los reflejos (reflejos policineticos); Arreflexia superficial o cutaneomucosa en el lado paralizado, con ausencia de los reflejos cutaneoabdominales y cremasteriano; Reflejo cutaneoplantar en extensin en el lado paralizado (signo de Babinski), con posible obtencin de una respuesta similar con maniobras (Oppenheim, Gordon; Schffer); Clonus de pie y de rotula; Los reflejos de automatismo medular pueden estar presentes, pero mucho menos acentuados que en el periodo flaccido; Puede haber sincinesias, movimientos involuntarios del lado de la paralisis asociados con la realizacin de movimientos voluntarios en el lado sano, aunque sin valor semiolgico es menor que el de los signos precedentes; las sincinesias expresan automatismo de centros subcorticales y medulares por perdida de la funcin inhibitoria de la via piramidal sobre estos; Las atrofias musculares son tardias, ocurren al cabo de meses y no de manera precoz, carecen de reaccin de degeneracin y predominan en le hombro, la mano y la regin gltea del lado de la paralisis.
Cuando se ha reconocido la existencia del sndrome piramidal, se hace preciso efectualr a continuacin el diagnostico topogrfico de la lesin, para lo cual se reconocen en principio dos tipos de hemiplejias: Hemiplejias directas: Son aquellas en las que todas las areas paralizadas se encuentran en la misma mitad del cuerpo; lo habitual es que en este caso la lesin se halle a nivel de uno de los hemiferios cerebrales, afectando la via piramidal antes de su decusacion y por lo tanto, comprometiendo los territorios facial, braquial y crural del lado opuesto. Hemiplejias alternas: son aquellas en las que existen areas paralizadas en ambos hemicuerpos; la lesin que se encuentra a cierta altura del tallo cerebral genera el compromiso homolateral de las fibras, ya decusadas, de uno o mas nervios craneales despus de su nucleo de origen y, adems, de la via piramidal antes de su decusacion bulbar; por lo tanto, en estos casos existe paralisis perifrica de uno o mas nervios craneales del lado de la lesin, con hemiplejia en el lado opuesto.
Hemiplejias directas La localizacin de la lesin puede ser cortical, subcortical, capsular, talamica o espinal. Hemiplejia cortical: la lesin afecta la corteza cerebral en el area motora; si el dao es focal, puede existir solo monoplejia braquial o crural. El cuadro puede ser precedido por epilepsia jacksoniana y asociarse con dficit intelectual o, si la lesin es en el hemiferio dominante, afasia motriz, apraxia, astereognosia y agrafestesia. A veces se encuentra reflejo de presin forzada o plantrar tnico.
Hemiplejia subcortical: la lesin esta ubicada en el centro oval, antes de que la via piramidal alcance la capsula interna y acompaada por un cuadro siilar al anterior, pero sin convulsiones. Hemiplejia capsular: es la mas frecuente, y en ella la lesin compromete la via piramidal cuando esta se halla reunida en un pequeo territorio a nivel de la rodilla y el brazo posterior de la capsula interna, por lo cual la paraliss contralateral es completa y el cuadro responde a la descripcin tpica realizada. Hemiplejia talamica, o sndrome talamico, o sndrome de Djerine Roussy: la lesin se halla en el talamo; la hemiplejia puede ser transitoria, pero en el lado paralizado se obsrvan tambin signos estrapiramidales como corea y atetosis; hay tambin hemitemblor o hemiataxia, y signos sensitivos, en especial dolores intensos de tipo central (algias talamicas), que pueden abarcar la cara y los miembros, suelen aumentar con las emociones y estn acompaadas por hemianestesia superficial tctil y profunda, y hemianopsia homnima si la lesin se extiende dorsalmente hacia el pulvinar. Hemiplejia medular: se trata de una posibilidad dificilemente observable en la prctica, ya que requerira un dao puntual de la via piramidal a nivel medular inmediatamente despus de la decusacion de la via motora. El sndrome de hemiseccion medular transversa, o sndrome de Brown Sequard, que si bien se ha descrito en la siringomielia o en la esclerosis en placa tiene carcter mas experimental que clnico, puede reproducir en parte este tipo de hemiplejia.
Hemiplejias alternas En estas hemiplejias, dada su proximidad, pueden aparecer junto con los signos motores otros pertenecientes a la lesin de las vas cerebelosas, extrapiramidal y sensitivas. Las hemiplejias alternas se dividen segn la altura de la lesin en pedunculares, protuberenciales y bulbares, las que a su vez comprenden distintos sndromes segn localizacin del proceso en cada uno de los rganos del tallos cerebral. PARAPLEJIA O PARAPARESIA Se trata del compromiso de la motilidad de dos regiones simetricas del cuerpo, y se sobreentiende que se refiere a la de ambos miembros inferiores. Cuando el compromiso es de los miembros superiores, se lo denomina dipleja braquial. En este caso, la lesin de la primera neurona en algn punton de su trayecto medular es bilateral y la paralisis se designa como paraplejia espstica. Las causas de la paraplejia son las enfermedades de la medula espinal o de las estructuras vecinas, con compromiso medular secundario, muchas veces de tipo compresivo. Con frecuencia se trata de compresiones medulares lentas producidas por tumores medulares, menngeos o vertebrales, mal de port o aracnoiditis crnicas. Tambin pueden ser enfermedades demielinizantes, como la esclerosis multiple o la siringomielia, y los trastornos circulatorios que generan isquemia medular permanente o intermitente, como la claudicacin intermitente medular de Djerine por espasmo de arterias medilares.
Los signos de compromiso piramidal en el examen del paciente se hallaran a distinta altura segn el sitio de la lesin y por debajo de ella y son: Paraplejia o paraparesia; Hipertona, que puede ser precedida por una fase de flaccidez; Actitud de miembros inferiores en extensin, muslos y rodillas juntos y apretados, con masas musculares duras que oponen resitencia a los movimientos pasivos; Marcha de tipo paretoespastico, cuando esta es posible; Piramidalismo bilateral por debajo de la lesin con hiperreflexia profunda, abolicin de reflejos cutaneoabdominales, signo de Babinski y reflejos de automatismo medular exagerados; Alteraciones esfinterianas, como retencin o incontinencia urinaria y constipacin.
CUADRIPLEJIA O CUADRIPARESIA Consiste en la afectacin motora de los cuatro miembros por lesin bilateral de la via piramidal a nivel cervical. Sus causas son iguales a las de la paraplejia. En este nivel, y habitualmente con una causa vascular, puede observarse el llamado Sindrome de cautiverio por infarto isqumico ventral de la protuberancia, que consiste en cuadripeljia con conservacin de la conciencia, dipleja facial y paralisis de los pares craneales inferiores, situacin en la que el paciente solo conserva la mitilidad vertical de los ojos y parpados. En el examen del paciente se comprueban compromiso de la mitilidad en los cuatro miembros y los mismos signos de la expresin de piramidalismo. MONOPLEJIA O MONOPARESIA Es el trastorno de motilidad de un solo miembro, que puede ser braquial o crural. Las monoplejias cerebrales son raras y, como se ha mencionado, pueden corresponder a hemiplejias directas corticales en las que, por lo circunscripto de la lesin solo est afectada la motilidad de un miembro. La monoplejia medular por compromiso piramidal son espsticas; un ejemplo de estas es el sndrome de hemiseccion medular transversa o de Brown Sequard.
SNDROME DE NEURONA MOTORA INFERIOR O DE LA SEGUNDA MOTONEURONA Se denomina sndrome de la segunda neurona motora al causado por la lesin de la segunda neurona de la va motora, neurona motriz perifrica o neurona espinomuscular. Por ello, al trastorno motor originado por este sndrome se le designa parlisis espinomuscular y tiene dos formas posibles: Si la lesin asienta sobre los ncleos de origen de la segunda neurona a nivel del tallo cerebral o de la mdula espinal, se habla se parlisis nuclear. Si la lesin asienta en algn punto del trayecto de las firbras que conforman la va motora despus de su emergencia en el ncleo de origen y hasta el efector perifrico, se dice que la parlisis es infranuclear.
Las posibles etiologas de este sndrome se mencionarn al describir cada una de sus formas de presentacin. Manifestaciones clnicas
La existencia de una hemipleja por lesin de la segunda neurona motora es casi inhallable en la prctica. Para que ello ocurriera deberan comprometerse las astas anteriores de la mdula o las races anteriores de los nervios perifricos de manera uniforme y de un solo lado. Por lo tanto, el sndrome de la segunda neurona motora slo suele presentarse en cuatro formas posibles: parapleja o paraparesia, monopleja o monoparesia, polineuropata o parlisis nerviosa aislada. PARAPLEJA O PARAPARESIA Se trata de una parlisis flccida cuya causa puede asentar a nivel de la mdula espinal o del nervio perifrico, dando lugar a las llamadas paraplejas flccidas medular o neurticas, respectivamente.
Parapleja flccida medular: La lesin asienta en el cuerpo de la segunda motoneurona a nivel de las astas medulares anteriores, o bien en el trayecto intramedular de sus axones respectivos. Puede ser causa por la poliomielitis, mielitis aguda transversa, hematomielia, o secciones medulares completas por traumatismos, fracturas de columna o compresiones medulares de origen tumoral. El inicio de la parlisis suele ser rpido, y con los signos de sndrome de segunda neurona descritos se pueden asociar los siguientes: Signos de piramidalismo, que al principio pueden faltar, como Babinski Sucedneos y reflejos de automatismo medular, ocasionados por lesin de la va piramidal en su trayecto a nivel del sitio de la lesin medular Anestesia total distal hasta el nivel de la lesin Trastornos esfinterianos, incialmente retencin y luego incontinencia fecal o urinaria.
Parapleja flccida neurtica: La lesin puede asentar en las races del nervio perifrico (forma radicular) o en el propio nervio (forma troncular). Pueden originarla traumatismos o tumnores que generen comprensin de las races anteriores, polineuropatas txicas, como la alcohlica o el saturnismo, la diabetes o el sndrome de Guillain-Barr, o polirradiculoneuritis. El incio del cuadro suele ser lento y tiene los siguientes trastornos concomitantes: Parestesias y dolores prodrmicos Dolor a la compresin de msculos o trayectos nerviosos Parlisis incompleta, ya que no todos los msculos tienen igual compromiso Trastornos de la sensibilidad por afectacin de las fibras sensitivas a nivel radicular o toncular perifrico Ausencia de trastornos esfinterianos, lo que constituye una importante diferencia con el grupo anterior
Las paraplejas o diplejas branquiales son raras. Para que se produzcan es necesario que haya un dao localizado en las astas anteriores a nivel cervival en la poliomielitis, o en las races anteriores o nervios perifricos a nivel alto y de manera simtrica, lo cual no es comn en la radiculitis o en polineuropatas perifricas. MONOPLEJA O MONOPARESIA Puede ser medular o radiuclar, segn que la lesin asiente en la mdula o en las races anteriores, de manera similar a la descrita para la parapleja. Son causas de monopleja las compresiones nerviosas por tumores, traumatismo, mal de Pott, procesos inflamatorios como aracnoiditis o radiculitis, o enfermedades vertebrales o discales como hiperostosis o hernias de disco. En las monoplejas medulares, como en las paraplejas de igual tipo la segunda motoneurona puede estar lesionada en el asta anterior o en su trayecto intraespinal. En las monoplejas radiculares pueden estae afectadas de manera completa o incompleta las races de los plexos branquiales o crurales. En todos estos casos existir parlisis flccida con trastornos, sensitivos como dolor, parestesias o disminucin de la sensibilidad si hay compromiso asociado de las fibras sensitivas.
POLINEUROPATA La afectacin troncular del nervio perifrico tiene su expresin ms caracterstica en las polineuropatas, en las que se comprometen varios nervios de manera simultnea y simtrica, tanto en sus fibras motoras como sensitivas. Las causas ms frecuentes de polineuropatas son: Trastornos metablicos: diabetes, porfiria Txicos: alcohol, plomo, arsnico, insecticidas clorados, talio, mercurio. Trastornos carenciales ( vitamina B) Polirradiculoneuropata desmielinizante aguda ( Sndrome de Guillain-Barr) Infecciones: enfermedades virales o bacterianas ( Difteria, brucelosis, lepra) Colagenipatas y vasculitis Enfermedades neoplsicas: Linfomas, sndromes paraneoplsicos
Al compromiso nervioso sucesivo y asimtrico se lo designa, en cambio, mononeuritis mltiple. Las mononeuritis mltiples son ms frecuentes en la diabetes, la lepra, las neoplasias, la periarteritis nudosa y la sarcoidosis. Los signos de estos trastornos son los correspondientes al sndrome distal de los miembros, en especial los inferiores, y a ellos pueden agregarse: Steppage, marcha de polineurtico o paso de parada, tipo de marcha partica que se caracteriza por elevacin marcada del mioembro inferior para envitar el roce sobre el suelo del pie pndulo, consencuencia del compromiso motor que impide su flexin dorsal. Alteraciones de la sensibilidad superficial y profunda, que pueden ser de igual, mayor o menos intensidad que los trastornos motores, de distribuccin distal en bota o guante y con dolor a la compresin de masas musculares o trayectos nerviosos PARLISIS NERVIOSA AISLADA Implica la lesin exclusiva de un nervio perifrico. Algunas parlisis asiladas de nervios perifricos suelen tener signos caracteristicos. La parlisis dfel nervios radial, cuya funcin es la extensin del miembro superior, se hace ostensible al extender el miembro mediante la cada pendular de la mano ( mano en gota o cada), con los dedos semiflexionados; la extensin de las manos y los dedos es imporible. La parlisis del nervio mediano por lesin proximal afecta la motilidad de los msculos de la emincencia tenar, lo que imposibilita la oposicin del pulgar a los dems dedos; si la lesin es en la mueca, resulta la flexipn de la mano. La parlisis del nervio cubital produce la llamada mano en garra o garra cubital , con flexipn de las dos ltimas falanges de los dedos meiques y anular sobre la palma de la mano. La parlisis del citico poplteo externo impide la flexin dorsal del pie y es responsale de la marcha denominada en steppage.
Das könnte Ihnen auch gefallen
- Mezclas Comunes en La Unidad de Cuidados Intensivos Actualizada 15 Julio 018Dokument9 SeitenMezclas Comunes en La Unidad de Cuidados Intensivos Actualizada 15 Julio 018Fabian Ramirez HincapiéNoch keine Bewertungen
- ESQUEMA MEDICOS RAMIREZDokument4 SeitenESQUEMA MEDICOS RAMIREZFabian Ramirez HincapiéNoch keine Bewertungen
- Manual Amv PDFDokument214 SeitenManual Amv PDFpablogarlandeiraNoch keine Bewertungen
- Monopol I Art RitisDokument7 SeitenMonopol I Art RitisCristóbal A. Carvajal HausdorfNoch keine Bewertungen
- Guía abordaje vejez RIAS EPSDokument1 SeiteGuía abordaje vejez RIAS EPSFabian Ramirez HincapiéNoch keine Bewertungen
- Guia de Neumonia Adquirida en La ComunidadDokument23 SeitenGuia de Neumonia Adquirida en La ComunidadFabian Ramirez HincapiéNoch keine Bewertungen
- Guia Rias AdultezDokument1 SeiteGuia Rias AdultezFabian Ramirez HincapiéNoch keine Bewertungen
- Recomendaciones y Signos de AlarmaDokument15 SeitenRecomendaciones y Signos de AlarmaFabian Ramirez HincapiéNoch keine Bewertungen
- RIAS Adolescentes 19 GuiaDokument2 SeitenRIAS Adolescentes 19 GuiaFabian Ramirez HincapiéNoch keine Bewertungen
- Temario Preparacion Estudio Residencia 2020Dokument3 SeitenTemario Preparacion Estudio Residencia 2020Fabian Ramirez HincapiéNoch keine Bewertungen
- Lab Oratorio en ReumatoDokument14 SeitenLab Oratorio en ReumatoFelipe Senn GuerreroNoch keine Bewertungen
- Temas de Estudio MedDokument6 SeitenTemas de Estudio MedFabian Ramirez HincapiéNoch keine Bewertungen
- Guia de Bloqueo Auriculo Ventricular.Dokument16 SeitenGuia de Bloqueo Auriculo Ventricular.Fabian Ramirez HincapiéNoch keine Bewertungen
- Recomendaciones 1Dokument11 SeitenRecomendaciones 1Fabian Ramirez HincapiéNoch keine Bewertungen
- Diapositivas Manejo de Via AereaDokument20 SeitenDiapositivas Manejo de Via AereaFabian Ramirez HincapiéNoch keine Bewertungen
- Epoc Guia MD Flia 2015Dokument17 SeitenEpoc Guia MD Flia 2015Fabian Ramirez HincapiéNoch keine Bewertungen
- Breve Descripción Del MunicipioDokument2 SeitenBreve Descripción Del MunicipioFabian Ramirez HincapiéNoch keine Bewertungen
- Guia de Manejo Cefalea 2015Dokument8 SeitenGuia de Manejo Cefalea 2015Fabian Ramirez HincapiéNoch keine Bewertungen
- Guia Intrahospitalaria DiabetesDokument6 SeitenGuia Intrahospitalaria DiabetesFabian Ramirez HincapiéNoch keine Bewertungen
- F.ps - PP.40 Formato Registro Toma Resultados Citologias 2015Dokument1.482 SeitenF.ps - PP.40 Formato Registro Toma Resultados Citologias 2015Fabian Ramirez HincapiéNoch keine Bewertungen
- Sección 3Dokument45 SeitenSección 3William Argandoña AlvarezNoch keine Bewertungen
- Anti Grip Al NiñosDokument253 SeitenAnti Grip Al NiñosFabian Ramirez HincapiéNoch keine Bewertungen
- G04 Dermatologia PDFDokument9 SeitenG04 Dermatologia PDFFabian Ramirez HincapiéNoch keine Bewertungen
- Red MedicaDokument108 SeitenRed MedicaFabian Ramirez HincapiéNoch keine Bewertungen
- G13 NeumologiaDokument15 SeitenG13 NeumologiaFabian Ramirez HincapiéNoch keine Bewertungen
- 9 Clase Semiología de Especialidades. VascularDokument11 Seiten9 Clase Semiología de Especialidades. VascularFabian Ramirez HincapiéNoch keine Bewertungen
- Hoja de Vida Ivonne 1Dokument4 SeitenHoja de Vida Ivonne 1Fabian Ramirez HincapiéNoch keine Bewertungen
- G09 GinecobstetriciaDokument14 SeitenG09 GinecobstetriciaFabian Ramirez HincapiéNoch keine Bewertungen
- Asfixia Perinatal PDFDokument9 SeitenAsfixia Perinatal PDFFabian Ramirez HincapiéNoch keine Bewertungen
- Eco de Rutina III TrimestreDokument11 SeitenEco de Rutina III TrimestreFabian Ramirez HincapiéNoch keine Bewertungen
- Trombectomia Venosa Farmacomecanica CiDokument4 SeitenTrombectomia Venosa Farmacomecanica CisofiaNoch keine Bewertungen
- Gestión Del Cuidado en Paciente Con ACVDokument70 SeitenGestión Del Cuidado en Paciente Con ACVNatiiifiorellaNoch keine Bewertungen
- Síndrome de Embolia GrasaDokument12 SeitenSíndrome de Embolia GrasaJen C. PortilloNoch keine Bewertungen
- TEP: Trombosis PulmonarDokument6 SeitenTEP: Trombosis PulmonarJHEISON RODRIGO GUZMAN DELGADILLONoch keine Bewertungen
- Resumen Patologia Es 135432 Downloadable 4078963Dokument8 SeitenResumen Patologia Es 135432 Downloadable 4078963daniela silva galvezNoch keine Bewertungen
- VanessaDokument18 SeitenVanessaVanesaNoch keine Bewertungen
- Dimensión BiológicaDokument13 SeitenDimensión Biológicaaxel Ortiz AlvarezNoch keine Bewertungen
- Diferencia Entre Trombo y ÉmboloDokument2 SeitenDiferencia Entre Trombo y ÉmboloCarolinaNoch keine Bewertungen
- .-ENFERMEDADES NeurologicasDokument20 Seiten.-ENFERMEDADES NeurologicasRAUL FRANCIS PEREZ TATAMUESNoch keine Bewertungen
- Hemostasia y Coagulación OficialDokument32 SeitenHemostasia y Coagulación OficialwendyNoch keine Bewertungen
- Trastornos Vasculares Pulmón 2018Dokument49 SeitenTrastornos Vasculares Pulmón 2018victoriaNoch keine Bewertungen
- Accidente Vascular EncefálicoDokument45 SeitenAccidente Vascular Encefálicoclaudio henriquezNoch keine Bewertungen
- ETIOLOGÍA DEL DAÑO CEREBRAL Material Neuro II DocumentoDokument12 SeitenETIOLOGÍA DEL DAÑO CEREBRAL Material Neuro II DocumentoCharly DuranNoch keine Bewertungen
- Mareos AncianoDokument69 SeitenMareos Ancianoluar3003Noch keine Bewertungen
- Trastornos Circulatorios, Todo JuntoDokument112 SeitenTrastornos Circulatorios, Todo JuntoCVictoria NievesNoch keine Bewertungen
- Complicaciones de Las FracturasDokument18 SeitenComplicaciones de Las Fracturasladygarcia.escNoch keine Bewertungen
- Sindrome Embolia GrasaDokument11 SeitenSindrome Embolia GrasaLuis Arturo Tamara FernandezNoch keine Bewertungen
- Shock ObstructivoDokument27 SeitenShock Obstructivorepre6475% (4)
- Dra. María Bertha Tucci P. Dpto. de Ciencias FisiológicasDokument9 SeitenDra. María Bertha Tucci P. Dpto. de Ciencias FisiológicasMeryNoch keine Bewertungen
- Derrame PleuralDokument13 SeitenDerrame PleuralMelanie CardozoNoch keine Bewertungen
- 18 EmbolectomiaDokument9 Seiten18 Embolectomiaclinicameta0% (1)
- Trastornos Hemodinámicos, Enfermedad Tromboembólica y ShockDokument6 SeitenTrastornos Hemodinámicos, Enfermedad Tromboembólica y ShockKerenNoch keine Bewertungen
- Enfermedad Vascular de Las ExtremidadesDokument17 SeitenEnfermedad Vascular de Las ExtremidadesNILTOMNoch keine Bewertungen
- Revista Mundial de Cirugía de EmergenciaDokument88 SeitenRevista Mundial de Cirugía de Emergencialilia hernand aramNoch keine Bewertungen
- Spanish Stroke Inpatient BrochureDokument34 SeitenSpanish Stroke Inpatient BrochureMarco Antonioo CondoriNoch keine Bewertungen
- ACV: Causas, Tipos, Síntomas y Tratamiento del Accidente CerebrovascularDokument22 SeitenACV: Causas, Tipos, Síntomas y Tratamiento del Accidente CerebrovascularYazmin Ramos ZarateNoch keine Bewertungen
- Embolia Grasa 2009Dokument18 SeitenEmbolia Grasa 2009Felipe RangelNoch keine Bewertungen
- Cuidados en La Enfermedad Tromboembólica VenosaDokument20 SeitenCuidados en La Enfermedad Tromboembólica VenosaNicolle Pinto RuizNoch keine Bewertungen
- Curso de Extensión Universitaria para La Preparación Del Examen Nacional para Aspirantes A Residencias MédicasDokument49 SeitenCurso de Extensión Universitaria para La Preparación Del Examen Nacional para Aspirantes A Residencias MédicasAngelica BolañosNoch keine Bewertungen
- Trastornos HemodinámicosDokument32 SeitenTrastornos HemodinámicosEdgardAlexisAlbarran100% (1)