Beruflich Dokumente
Kultur Dokumente
Modulo Iv
Hochgeladen von
lisandroaolOriginaltitel
Copyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Modulo Iv
Hochgeladen von
lisandroaolCopyright:
Verfügbare Formate
1 Curso virtual de Actualizacin en Infecciones de Transmision Sexual
MODULO IV
Virus Herpes Virus Papiloma Humano (VPH)
Docentes: Bioq. Claudia Bossa Dra. Mara Jos Trezza, Esp. en Anatoma Patolgica. Dr. Gustavo Peralta. Esp en Tocoginecologia. Profesor UCC. Dr. Luis Kremer. Esp. en Infectologa. Profesor UNC Bioq. Fernando Venezuela, Esp. en Virologa. Profesor UNC
ITS
I Curso Virtual de Actualizacin en ITS
VIRUS HERPES
AGENTE ETIOLGICO, CLASIFICACIN Y COMPONENTES ESTRUCTURALES Los virus herpes fueron nombrados as por su propiedad de ser fcilmente transmitidos de una persona a otra .Proviene de la palabra griega herpein, que significa reptar o arrastrarse. La familia Herpesviridae, presenta un considerable polimorfismo gentico, con una elevada similitud estructural; homologa en el DNA y en algunos determinantes antignicos, pero con diferencias biolgicas. Tabla 1. CLASIFICACIN DEL VIRUS HERPES
Subfamilia Nombre Clulas infectadas Latencia Neuronal (trigmino, sacro, vago y cerv. superior) Neuronal (trigmino, sacro, vago y cerv. superior) Neuronal Monocitos linfocitos posiblemente otros Transmisin Infeccin primaria Tpica Gingivoestomatitis Queratoconjuntivitis Herpes cutneo Herpes genital Encefalitis Herpes genital Herpes cutneo Gingivoestomatitis Meningoencefalitis Herpes neonatal Varicela Sind. Mononucleosico Hepatitis Enfermedad congnita por inclusin citomeglica Asociacin con cnceres en humanos Carcinoma de Clulas escamosas de orofaringe (???)
Aphaherpesvirinae
Virus Herpes Simplex 1 (HSV 1)
Mucoepitelio
Contacto cercano
Virus Herpes Simplex 2 (HSV 2) Virus Varicela Zoster (VVZ) (Herpes 3)
Mucoepitelio
Contacto cercano, usualmente sexual Contacto o va respiratoria Sexual, respiratorio transfusiones sanguneas, transplante, congnito
Cncer de cuello Uterino (????)
Mucoepitelio
Ninguna
Citomegalovirus (CMV) (Herpes 5) Betaherpesvirinae
Epitelio, monocitos, linfocitos
NO
Virus Herpes Linfotrpico (Herpes 6)
Linfocitos T, otros
Linfocitos T, otros
Contacto, ruta respiratoria
Roseola no Lutica
Linfomas B en SIDA Linfomas no Hodgkin Carcinoma oral y cervical (???????) Linfoma Burkitt tipo africano. Linfomas Carcinoma Nasofarngeo Sarcoma de Kaposi Linfomas difusos (PEL) Enf Castelman Linfomas B
Virus Herpes Humano-7 (VHH 7) (Herpes 7)
Linfocitos T, otros
Linfocitos T, otros
desconocida
Exantema sbito y sndrome mononuclesico Mononucleosis Hepatitis Encefalitis fiebre alta y erupcin maculopapular sin linfoadenopatas ni ulceraciones orales.
Gammherpesvirinae
Virus Epstein-Barr (VEB) (Herpes 4)
Linfocito B, epitelio
Linfocito B
saliva
Herpes Virus Humano-8 Herpes Virus asociado al Sarcoma de Kaposi (VHSK)
Clulas endoteliales
Desconocida
Intercambio de fluidos corporales?
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
En ste mdulo solamente se trataran las especies causantes de ITS. La importancia de la infeccin del herpes genital crece paulatinamente con un marcado aumento en la prevalencia de HSV 1 y HSV 2 con una amplia distribucin mundial. La morbilidad, la naturaleza crnica de la infeccin con episodios recurrentes y las posibles complicaciones como el herpes neonatal, lo han convertido en una gran preocupacin para pacientes y la Salud Pblica. Los virus herpes simplex son la causa ms frecuente de lceras genitales, la cual es una patologa prevalente en mujeres de edad frtil y una consulta frecuente en el embarazo. MORFOLOGA DE LA PARTCULA VIRAL. Son virus con envoltura con un tamao aproximado de 120-300 nm.Tienen un 50% de homologa del genoma viral, presentan un crecimiento rpido, efecto citoltico y latencia a nivel neuronal. En la envoltura se encuentran ciertas protenas, que son las responsables de la penetracin celular y respuesta inmune; stas son: GB, gp145, gp48, gM, gpUL18 Las protenas estructurales, tienen diferente ubicacin y funcin. A nivel de la cpside se encuentra la Proteina Mayor de Cpside (p155), cuya funcin es un antgeno comn de grupo, Proteina menor de Cpside (p34). Las protenas P150, pp65, p28, p212 y pp71, se localizan en el tegumento, cuya funcin es la replicacin viral y respuesta inmune. El genoma viral est compuesto por una doble cadena de ADN lineal, asociado a protenas y rodeado por la cpside icosadrica. La nucleocpside est envuelta por el tegumento, una sustancia amorfa y fibrosa. La tercera capa que envuelve externamente la estructura es una membrana trilaminar, en las que estn insertas glicoprotenas virales que forman las espculas
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
VIRUS HERPES
HISTORIA NATURAL DE LA INFECCIN La infeccin por virus HSV se inicia por la exposicin al virus de las superficies mucosas y piel. Tras la inoculacin, el virus penetra en las clulas epiteliales, donde replica. Durante la replicacin, se dan varios ciclos de multiplicacin viral en el sitio de inoculacin, pudiendo aparecer lesiones o no; la visualizacin de vesculas de lisis celular y una reaccin inflamatoria son caractersticas de sta infeccin, las vesculas se curan usualmente sin secuelas cicatrizantes. Despus de la replicacin viral, en un perodo variable (entre 2 y 20 das) se produce la diseminacin del virus a las clulas prximas y luego a las proyecciones mucocutneas de los nervios sensitivos o autnomos que inervan la zona afectada. La migracin ocurre en direccin ascendente por los axones; cuando la zona infectada es la mucosa orofarngea (generalmente por VHS 1), son afectados los ganglios del trigmino, en la infeccin genital (predominantemente por el virus HVS 2) el virus replica en el tracto anogenital y la migracin viral afecta a los ganglios de la regin sacral. Durante la primera semana de la infeccin primaria, la viremia aumenta (fase aguda). Cuando cesa, entra en la fase de latencia en ganglios nerviosos regionales anteriormente nombrados. El virus puede permanecer en ese estado durante toda la vida del portador o sufrir reactivaciones, por diversos estmulos (estrs, radiaciones, traumatismo, inmunosupresin, etc.), producindose as la recurrencia.
3 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
De sta forma la patognesis de la infeccin por HSV puede dividirse en 5 fases: Infeccin mucocutnea. Infeccin ganglionar aguda. Establecimiento de latencia. Reactivacin. Infeccin recurrente.
LA INFECCIN PRIMARIA Si el contacto con el virus es por primera vez, se denomina: Infeccin Primaria, esta puede ser clnicamente inaparente en el 50% de los casos. En los casos sintomticos el perodo de incubacin vara entre 1 y 5 das. Adems de los sntomas locales, se observa frecuentemente sntomas sistmicos de diversa severidad, incluyendo fiebre, cefalea, decaimiento y mialgia. En el 25% de los pacientes puede documentarse viremia y eventualmente complicaciones extragenitales.
RECURRENCIA El 90% de las personas con infeccin primaria sintomtica por HSV sufren de reactivaciones clnicas y el 98% de los mismos excrecin de partculas virales. Durante las recurrencias, se han detectado partculas virales en la piel del pene, uretra, ano, y ocasionalmente en el semen de los hombres y en el cuello del tero, vulva, ano, y uretra de mujeres. La mediana de recurrencia es de 4 y 5 episodios clnicos anuales con rango de 5 a ms de 10. Aunque el nmero de recurrencias en general disminuye a partir del tercero a quinto ao de la primoinfeccin, hasta un 20% de los pacientes refieren un aumento de los episodios. EL nmero de recurrencias del HSV 2 es mayor que por HSV 1. En comparacin con los sntomas de la infeccin primaria, los sntomas locales durante las recurrencias son de menor intensidad y duracin y con menor compromiso sistmico. En horas o das previos a una recurrencia, son comunes los sntomas prodmicos que varan en intensidad y duracin. Los pacientes describen desde un cosquilleo mucocutneo en la zona donde formaron las vesculas hasta dolor lacerante, referido a nalgas, piernas o caderas. Un tercio de las recurrencias clnicas pueden presentarse con lesiones atpicas incluyendo fstulas lineales o lcera serpiginosas sin la caracterstica base de eritema.
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
RESPUESTA INMUNE La respuesta humoral se manifiesta por la produccin de anticuerpos especficos contra las glicoprotenas de superficie son: IgM durante la primera semana, seguidos de anticuerpos IgG e IgA. Los anticuerpos neutralizantes y los citotxicos aparecen generalmente entre la 2 y 6 semanas de la infeccin y tienden a persistir de por vida. La inmunidad humoral no puede prevenir las recurrencias ni las re-infecciones exgenas. La inmunidad celular es fundamental en el control de la infeccin. Las clulas T citotxicas y los macrfagos forman la rama de la respuesta y eliminan clulas infectadas. El virus tambin puede diseminarse de una clula a otra sin entrar en el espacio extracelular en donde contactara con los anticuerpos; es por ello que la respuesta mediada por clulas es vital para el control de la infeccin. La respuesta mediada por clulas e inflamatoria conduce a algunos de los sntomas de la enfermedad.
MANIFESTACIONES CLNICAS En forma muy relativa se asoci al HSV 1 a infecciones arriba de la cintura y al HSV 2 a la localizacin genital. En realidad en la actualidad existe un porcentaje importante y variable de infecciones genitales inducidas por HSV 1 y faciales por HSV 2.
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
En la mujer los signos locales caractersticos son el dolor, prurito, disuria, secrecin vaginal y/o uretral acompaada de adenopatas inguinales bilaterales dolorosas. En genitales externos, pudiendo aparecer tambin en nalgas: las lesiones pueden presentarse en diferentes estadios de evolucin incluyendo: mculas, seguidas de vesculas, pstulas, ulceras dolorosas en ramilletes sobre una base eritematosa y costras. La cervicitis por HSV 2 se caracteriza por flujo purulento o sanguinolento y no se diferencia clnicamente de la infeccin por chlamydias o gonococos.HSV puede aislarse en la uretra del 5-10% de las mujeres con Sndrome uretral. Ocasionalmente, la enfermedad por HSV del tracto genital se manifiesta por endometritis y salpingitis. El tiempo promedio de resolucin de las lceras es de 2 y 3 semanas. En el hombre adems de las lesiones caractersticas que pueden aparecer en pene, glande y rea perianal, se presenta tambin dolor, ardor, disuria y ocasionalmente puede manifestarse prostatitis. HSV tambin se asocia a infecciones anales y/o rectales sintomticas o asintomticas. Provocando dolor anorectal, secrecin anal, tenesmo (sensacin de necesidad de defecar) y constipacin. Es importante tener en cuenta que la eliminacin del virus no es constante, en las infecciones primarias dura en promedio 19 das, en cambio, en la recurrencias es ms limitada, 2 a 5 das. Tanto en la recurrencia sintomtica o asintomtica el paciente puede estar transmitiendo la infeccin.
COMPLICACIONES La infeccin genital primaria por HSV puede acompaarse de sntomas tpicos de una meningitis viral aguda: fiebre, cefalea, vmitos, fotofobia y rigidez de nuca. Usualmente comienza entre 3 y 12 das posteriores a la aparicin de las lesiones genitales, alcanzando su mayor expresin en 2 a 4 das, resolviendo en 48 a 72 horas sin dejar secuelas. En una serie de casos, entre 13 y 36 % de las infecciones primarias presentan sntomas referidos al sistema nervioso central.
6 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
La infeccin diseminada que sigue de una infeccin primaria o reactivacin, se manifiesta por vesculas en piel del tronco y extremidades, adems de compromiso heptico, pulmonar y del sistema nervioso central (la encefalitis herptica en gran parte de los casos deja secuelas e incluso puede llevar a la muerte). La encefalitis herptica es una infeccin grave del sistema nervioso central. Se estima que afecta al menos a 1/500.000 individuos por ao. La mayora de los casos de encefalitis herptica son causados por HSV1. Slo un 10 % de los casos de encefalitis herptica se debe a VHS2. Uno de cada 3 casos resulta de una infeccin primaria por HSV1, predominando en individuos menores de 18 aos, mientras que los otros 2/3 ocurren en personas seropositivas, algunas de las cuales tienen historia de herpes sintomtico recurrente. La encefalitis herptica es causada por transmisin retrgrada del virus desde un lugar perifrico, reactivndose y viajando a travs de los axones nerviosos hasta el tejido cerebral.
Corte en resonancia cerebral que muestra aumento de intensidad en los lbulos temporales incluyendo las formaciones hipocampales, nsula y del giro parahipocampal.
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
HERPES Y EMBARAZO La transmisin perinatal del HSV fue reconocida hace aproximadamente 60 aos y, a pesar de la aparicin de tratamientos antivirales efectivos sigue teniendo alta morbimortalidad. La transmisin vertical es de 1 en 2000 a 10000 nacimientos vivos por ao. El neonato puede adquirir la infeccin por contagio intrauterino, en el momento del parto o despus del nacimiento. La primoinfeccin en las primeras 20 semanas de gestacin se asocia con aborto espontneo, prematuridad y malformaciones congnitas. La recurrencia es la forma ms habitual y la trasmisin al feto est relacionada con la excrecin cervical del virus en el momento del parto. Las mujeres con antecedentes de herpes genital presentarn tasas de recurrencia ms elevadas durante la gestacin que en las mujeres no embarazada PREVENCIN EN EMBARAZO Actualmente, la principal medida para la prevencin del herpes neonatal es la identificacin de las mujeres embarazadas con herpes genital. Pero, la realidad es que no siempre es posible hacer diagnstico retrospectivo del mismo, tanto sea porque los sntomas fueron inconsistentes y no motivaron una consulta mdica o, an habiendo consultado el diagnstico clnico result dificultoso si la presentacin fue atpica. Ms de la mitad de las madres de recin nacidos con herpes neonatal no tienen diagnstico previo de Herpes genital. En aquellas mujeres con historia de herpes, los verdaderos esfuerzos en prevencin del herpes neonatal estn dirigidos al control de la recurrencia en el momento del parto y a una eficiente deteccin de las excretoras asintomticas. Es crucial el interrogatorio de la gestante y su pareja durante la consulta obsttrica, de saber si tiene o ha tenido Herpes genital. HERPES EN INMUNOSUPRIMIDOS Las formas clnicas tienden a ser ms graves y duraderas, caracterizadas por la extensin progresiva de las lesiones. La diseminacin por contigidad o va hemtica puede determinar una afeccin visceral; las formas viscerales afectan esfago, trquea y pulmones (se dan raramente).
HERPES GENITAL EN LA INFECCIN POR HIV En pacientes co-infectados HSV-VIH las lesiones mucocutneas por HSV pueden ser extensas, de aspecto necrotizante y sin tendencia a la resolucin. En los pacientes VIH la cronicidad y severidad de las lesiones es inversamente proporcional al recuento de CD4.
9 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
MANIFESTACIONES CLNICAS: Las lesiones pueden aparecer como lceras o fisuras lineales. Pueden ser ms extensas, ms numerosas y curar con mayor lentitud. Puede haber co-infeccin con otros patgenos. HSV suele ser causa de prostatitis en hombres que tienen sexo con hombres. Las lesiones por HSV ubicadas en sacro pueden ser confundidas con lceras por decbito. Las lesiones causadas por HSV resistentes son especialmente atpicas, ms extensas, severas y difciles de curar. En pacientes con bajos recuentos de CD4, las lceras son gigantes (ms de 20 cm. de dimetro). Algunos de estos pacientes, muy inmunisuprimidos, pueden desarrollar, aunque raramente, infecciones diseminadas. Las lesiones herpticas crnicas de ms de un mes de duracin son definitorias de SIDA
(este tema se ver con mayor profundidad en el modulo de VIH-SIDA)
EPIDEMIOLOGA. Entre el 20 y 60 % de la poblacin adulta sexualmente activa tiene anticuerpos contra HVS 2. La seroprevalencia de la infeccin por HVS 2 en los pases occidentales ha aumentado mucho en las ltimas dcadas, situndose alrededor del 20 % de la poblacin general, siendo baja antes de los 15 aos y alcanzando mayor incidencia a partir de los 40. Segn la OMS hay ms de 500 millones de infectados por herpes genital (20 millones de personas cada ao entre 15 y 49 aos de edad). El VHS-2 es ms frecuente en mujeres (aprox. 1 cada 4) que en hombres (aprox. 1 cada 8) y mayor en los que viven en la ciudad. A su vez se ha informado que ms de 1/3 de la poblacin mundial padece infecciones recurrentes. FACTORES DE RIESGO Entre los factores de riesgo se encuentran las mltiples parejas sexuales, la edad, el sexo femenino, las malas condiciones socioeconmicas y la infeccin por VIH. DIAGNSTICO Si bien la observacin de las lesiones es un elemento de importancia en la evaluacin diagnstica y generalmente se obtienen buenos resultados, tiene alta dependencia de la experiencia del observador, por lo tanto este, es un mtodo menos sensible y especfico que el diagnstico de laboratorio. Es importante la realizacin de diagnstico diferencial con otras ITS tales como: sfilis, cancroide, escabiosis, enfermedades sistmicas como lceras aftosas, porfiria, enfermedad inflamatoria intestinal, enfermedad de Behcet, etc. Las cuales pueden presentar caractersticas clnicas semejantes al herpes genital. Otras localizaciones incluyen la faringitis o uretritis que pueden presentarse sin las lesiones cutneas caractersticas.
10 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
DIAGNSTICO VIROLGICO El diagnstico virolgico es la nica forma de establecer la etiologa de los herpes, especialmente en sus formas menos frecuentes. La identificacin virolgica del HSV facilita la decisin teraputica. El advenimiento de los mtodos diagnsticos moleculares permiti observar que la causa ms frecuente de lceras genitales a nivel mundial es el HSV 2 (80%). Las muestras a utilizar pueden ser: Hisopado del fondo de las vesculas de las lesiones. Biopsias de tejidos. LCR. Saliva. Sangre. Tejidos de autopsias.
11
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
DIAGNSTICO DIRECTO Aislamiento viral: El cultivo celular es la tcnica de referencia. Las lneas celulares ms utilizadas son clulas VERO, clulas de rin de conejo, fibroblastos humanos, y hep-2. La presencia viral se sospecha con la aparicin del efecto citoptico (ECP). Para la identificacin se utilizan anticuerpos monoclonales mediante las tcnicas como inmunofluorescencia (IF) o enzimoinmunoensayo (EIA).
Efecto citoptico (ECP): Sobre el cultivo celular se puede observar la aparicin de cuerpos de inclusin, la formacin de clulas gigantes multinucleadas y luego focos de lisis que provoca el desprendimiento de la monocapa celular.
Deteccin de antgeno: Es un diagnstico rpido, se utiliza muestras obtenidas de las lesiones. Se realiza en muestras clnicas con anticuerpos monoclonales o policlonales con distintos sistemas indicadores, su sensibilidad es baja en infecciones asintomticas. La tcnica ms utilizada es la IF. Otro mtodo para la deteccin de antgeno, que no requiere de un observador experimentado como en IF, es el EIA. Tcnicas moleculares: La tcnica de Reaccin en Cadena de la Polimerasa (PCR) permite detectar el ADN viral y diagnosticar el HSV en muestras en donde es difcil aislar el virus, como LCR. Es un diagnstico rpido de la infeccin an cuando se ha iniciado el tratamiento antiviral (entre 2 y 5 das) y hasta 27 das despus del inicio de los sntomas neurolgicos. Permite detectar el ADN del virus en clulas donde ste permanece latente. Una variante es el Nested PCR permite aumentar la especificidad y la sensibilidad. DIAGNSTICO INDIRECTO: Las pruebas serolgicas tienen valor limitado ya que la respuesta inmune es tarda y no brinda informacin para el tratamiento. Es til para el diagnstico de infecciones primarias y estudios seroepidemiolgicos. Los mtodos ms utilizados son ELISA y Western Blot. TRATAMIENTO Hay una variedad de frmacos anlagos de nuclesidos para tratar las infecciones por herpes, muchos de los cuales son de alta especificidad. Ya que estos frmacos toman ventaja porque son activados por una enzima vrica, la timina cinasa. El frmaco solo se activa en clulas infectadas (donde se encuentra expresada la enzima), significa que estos frmacos tienen muy pocos efectos secundarios. Actan contra el virus en replicacin (se incorpora al ADN viral mientras se copia), por eso son inefectivos contra los virus latentes. Los antivirales disponibles para el tratamiento de las lesiones genitales incluyen el Aciclovir, Famciclovir, Valaciclovir, etc. Foscarnet, Cidofovir, son alternativas de uso parenteral en casos de fracasos por resistencia al Aciclovir.
12 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
FARMACO Aciclovir Valaciclovir Famciclovir
TRATAMIENTO DEL PRIMER EPISODIO DE HERPES GENITAL Dosis, intervalo y duracin (*) 400 mg tres veces al da durante 7-10 das o 200mg cinco veces al da durante 7-10 das 100 mg dos veces al da durante 7-10 das 250 mg tres veces al da durante 7-10 das
(*) El tratamiento puede extenderse mas de 10 das si no se alcanz la cicatrizacin completa de las lesiones
TRATAMIENTO DE RECURRENCIAS: Las recurrencias son por lo general leves, infrecuentes y autolimitadas, de manera que muchos pacientes no reciben tratamientos. Sin embargo mejora los signos y sntomas, reduce el tiempo de la curacin y reduce el tiempo de excrecin viral. Al igual que en la primoinfeccin, en la recurrencia, el tratamiento se administra para reducir la intensidad y duracin de los sntomas adems de la infectividad, sin que influya en la frecuencia de recurrencias posteriores. En pacientes que experimentan un alto grado de recurrencias, ej. ms de 6 episodios anuales, puede recomendarse un tratamiento supresivo. La terapia supresiva reduce en forma adicional el riesgo de infeccin a una pareja sexual seronegativa.
TRATAMIENTO DE RECURRENCIAS Dosis, intervalo y duracion (*) 500 mg dos veces al dia durante 3-5 dias 1000 mg una vez por da durante 5 das 1000 mg dos veces por da durante 24 hs 500 mg inicial seguido de tres dosis de 250mg cada 12 hs 400 mg tres veces al da durante 5 das 800 mg dos veces al da durante 5 das 800 mg tres veces al da durante 2 das 125 mg dos veces al da durante 5 das
Farmaco
Valaciclovir
Aciclovir
Farmciclovir
Un estudio reciente demostr que Aciclovir 800 mg 3 veces por da, va oral tiene un efecto beneficioso.
Frmaco Aciclovir Farciclovir Valaciclovir TRATAMIENTO SUPRESIVO DE LAS RECURRENCIAS Dosis e intervalo 400 mg dos veces por da 250 mg dos veces por da 500 mg una vez por da (*) 1000 mg una vez por da
(*) Menos efectivo que 1000 mg diarios en pacientes con ms de 10 episodios anuales
No est definido el tiempo que se debe realizar esta terapia crnica supresiva, todo depende de la eficiencia en disminuir la intensidad y frecuencia de las recurrencias y si su pareja sexual es susceptible o no. En el caso de las embarazadas SOLO SE TRATA LA PRIMOINFECCION Y LOS CASOS SEVEROS, y para ello se utiliza Aciclovir
13 Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
TRATAMIENTO DE HSV GENITAL EN PACIENTES CON VIH El tratamiento inicial de las lesiones mucocutneas en estos pacientes con retecuento de CD4 mayor de 200 CD4 /mm3, es similar al utilizado en pacientes inmunocompetente (TRATAMIENTO DEL PRIMER EPISODIO DE HERPES GENITAL). En pacientes con recuentos de CD4 menor de 200 CD4/mm3 u oncolgicos se debe administrar Aciclovir va oral 400mg 3 a 5 veces al da hasta resolucin del episodio, siendo en estos pacientes los episodios ms prolongados y severos. En pacientes con enfermedad severa y limitaciones para usar la va oral se administra Aciclovir intravenoso 5mg/Kg/ cada 8 horas, durante 7 a 10 das o hasta que las lesiones alcancen estado de costra, para luego hacer el cambio a la va oral cuando se recupere la tolerancia a la misma. Para las recurrencias se utiliza como terapia Aciclovir 400mg 3 veces por da o Valaciclovir 500 mg va oral 2 veces por da durante 5 a 10 das. PREVENCIN Advertir al paciente de evitar contacto sexual cuando presentan prdromos o lesiones Ayudar a reconocer los sntomas Informar sobre los riesgos de transmisin durante la excrecin viral asintomtica Aconsejar que comparta su status de infeccin con su pareja, y recomendar su testeo. El uso de preservativo se asocia con disminucin de riesgo de adquirir HVS 2. El uso de preservativos puede proteger solamente si cubre la zona de lesin. Promover el uso de preservativo aumenta la proteccin contra HVS 2 en ambos sexos La circuncisin masculina reduce la incidencia de HVS 2
RECORDAR QUE SE PUEDE TRANSMITIR LA INFECCIN AN EN LOS PERODOS ASINTOMTICOS.
14
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
BIBLIOGRAFA
Javier Aguilar, Alicia Cmara. Familia de virus herpes. Manual de virologa Mdica de diagnstico virolgico. .Instituto Virolgico Dr. J. M. Vanella. Facultad de Ciencias Mdicas. UNC. 2010. Mandell, Gerald; Bennett, John E.; Dolin, Raphael. enfermedades infecciosas y Prcticas. 7ma Ed. 2011. Corey ; Wald A. Genital herpes. In: holmes kk, Sparling PF, Mardh P et al (eds.) Sexually Transmitted Disease, 3ra Ed. New York: Mc Graw-Hill, 1999, p 285-312. Sociedad Argentina de infectologa Primer Consenso de Diagnstico, Tratamiento y Prevencin de Enfermedades de Transmisin sexual.2011 Sociedad Argentina de infectologa. Recomendaciones y tratamiento para las Enfermedades de Transmisin sexual.2010. Unicef, Direccin Nacional de Maternidad e Infancia, Ministerio de Salud. Presidencia de la Nacin. Gua de Prevencin y Tratamiento de las Infecciones Congnitas y Perinatales. 2010. Sociedad espaola de enfermedades infecciosas y Microbiologa Clnica. (SEINC). Protocolos Clnicos de Enfermedades de Transmisin sexual 2007 M. Jos Martnez G. Diagnstico microbiolgico de infecciones de transmisin sexual. Parte II. ITS virales. Instituto de Ciencias Biomdicas. Programa Virologa. Facultad de Medicina. Universidad de Santiago de Chile. 2005 Center for the Diseases Control and Prevention (CDC) Sexually transmitted diseases treatment guidelines 20010 < http://. Cdc.gov/std/treatment/2010. Recomendaciones de la Sociedad espaola de enfermedades infecciosas y Microbiologa Clnica. (SEINC).Diagnstico Microbiolgico de las infecciones de herpesvirus. 2005.
15
Docentes: Bioq. Claudia Bossa, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
VIRUS PAPILOMA HUMANO (VPH-HPV)
AGENTE ETIOLGICO Histricamente, los virus del papiloma se agruparon junto con los poliomavirus para formar la familia papovavirus. Sin embargo, estudios comparativos realizados por biologa y clonacin molecular de su informacin gentica indicaron que haba diferencias fundamentales en la organizacin genmica de estos dos gneros, lo que ha llevado a los papilomavirus y poliomavirus a ser considerandos dos familias de virus diferentes. Los Papilomavirus son especie especficos y el rpido incremento en el nmero de virus papiloma detectados, gener la necesidad de una clasificacin taxonmica dentro de la familia, la cual est basada en la homologa de sus cidos nucledos, principalmente de la regin que codifica para la protena L1 por ser la ms conservada. As el Comit Internacional de Taxonoma de Virus (ICTV) design a cada gnero con una letra griega, por ejemplo: el gnero alpha () incluye a aquellos que producen lesiones mucosas y mucocutneas; de alto y bajo riesgo, en humanos y primates. De esta manera se considera un nuevo tipo viral cuando la diferencia de homologa en la regin L1 es mayor a un 10%; un subtipo cuando la homologa oscila entre un 2 a 10% y una variante cuando la divergencia es menor al 2%. Actualmente se han identificado ms de 100 tipos de Virus Papiloma Humano (VPH), 40 de los cuales infectan la regin anogenital. Sern stos, los que abordaremos en el mdulo. Este virus de tamao pequeo, muy resistente, posee una cpside de simetra icosadrica formada por 72 capsmeros, sin envoltura. Su ADN es una doble cadena circular cerrada superhelicoidal asociado a histonas celulares, en forma de cromatina en las clulas infectadas. Tiene alrededor de 8000 pares de bases y est organizado en dos grupos: genes de estructura que codifican para las protenas de la cpside, de expresin tarda (regin L) y genes codificadores de las funciones tempranas, que intervienen en la replicacin del virus y la transformacin celular (regin E). Cada una de las protenas codificadas por los diferentes marcos abiertos de lectura (ORF), cumplen una funcin. En este curso solo hablaremos en forma resumida la funcin de alguna de ellas. E2: codifica para protenas necesarias para la replicacin extracromosomal y el ciclo viral. Adems codifica dos protenas que inhiben/activan la transcripcin de la regin E. El gen E2 puede ser expresado en dos formas, una protena completa que es un regulador positivo y una protena que solamente tiene el dominio de unin al ADN que funciona como represor. E5: oncogn viral con dbil capacidad transformante.
Docentes: Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
E6: oncogn viral. Permite la replicacin del virus, con capacidad de inmortalizar y transformar la clula. E6 se une a la protena supresora de tumores p53, resultando en su degradacin por la va de la ubiquitina. E7: oncogn viral. Permite la replicacin del virus, con capacidad de inmortalizar y transformar la clula. Se une a las protenas oncosupresoras de la familia retinoblastoma (Rb). Esta interaccin disocia esta protena del factor de transcripcin E2F. El factor E2F libre puede activar genes que podran promover la progresin del ciclo celular y la proliferacin celular induciendo inestabilidad genmica (aneuploida). L1: protena mayor de la cpside; se sintetiza en estadios tardos de la replicacin y contiene los eptopes neutralizantes. Es una de las ms conservadas entre las diferentes especies de Virus Papiloma Humano (VPH).
Fig 1: Genoma ADN circular de doble cadena.
- Partcula viral del Papilomavirus Humano
El VPH, presenta un tropismo especfico por las clulas epiteliales y es dependiente del estado de maduracin de los queratinocitos, razn por la cual su desarrollo en cultivos celulares es nulo o de escasa recuperacin. A medida que estas clulas se van diferenciando, vara la expresin de los diferente ORF en VPH. De tal manera que en las capas basales se expresan las protenas tempranas y luego aparecen las protenas tardas o estructurales, para finalmente ensamblar las partculas virales en las clulas ms superficiales, prximas a descamarse.
Docentes: Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Fig.2 Patogenia de la Infeccin por VPH: A medida que las clulas epiteliales basales entran en diferenciacin, la replicacin viral pasa por diferentes etapas, amplificacin, asamble y liberacin, con el consiguiente cambio en los patrones de expresin de genes.
TRANSMISIN La infeccin genital por VPH es principalmente una ITS, sin embargo se ha demostrado la existencia de otras formas de transmisin, como a travs de fmites, transmisin perinatal de madre a hijo, etc. En ese sentido, se ha informado que no es necesario tener relaciones sexuales (entindase en esta ocasin; pene-vagina, peneano) para la transmisin del VPH. Existe evidencia de que el contacto digital-genital y oral-genital puede dar lugar a la transmisin del VPH. As, se ha establecido que las infecciones por el virus del papiloma se transmiten a travs del contacto de piel a piel o de mucosa a mucosa. En tal sentido tambin, se ha demostrado que el uso del preservativo reduce, pero no elimina, la transmisin del VPH (ver Prevencin). An as el preservativo previene con gran eficacia la mayora de las infecciones por VPH.
MECANISMO DE INFECCIN Y TRANSFORMACIN El microtrauma del epitelio genital, en particular en la zona de transformacin del epitelio cervical, permite la exposicin de las clulas basales en activa proliferacin, a los diferentes tipos de VPH, permitiendo la unin entre el receptor de la clula basal con la protena de la cpside viral L1. Es posible definir una poblacin viral no productiva, localizado en el estrato basal, en la cual se mantiene la replicacin del ADN viral en un nmero de copias bajo (30-50 copias por clula infectada), en forma extracromosmica, llamados episomas. Las clulas basales proliferantes migran a los estratos parabasal y espinoso, amplificndose la expresin de genes virales tempranos, los cuales permiten producir
Docentes: Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
ADN a cientos de copias por clula; sta etapa en el ciclo viral es conocida como la fase vegetante, proliferante o productiva. Pero lo clave, desde el punto de vista de la oncognesis viral, es que el DNA viral permanece episomal (no integrado al DNA celular) en los papilomas y lesiones benignas, mientras que en los carcinomas aparece integrado. Por lo tanto, la prueba molecular para demostrar el inicio de un proceso maligno es la integracin del DNA viral, el cual se manifiesta en la ausencia de produccin vrica o viriones, y la expresin abundante de las oncoprotenas virales E6 y E7. El proceso de integracin viral ocurre en la regin que codifica para la protena E2 lo que permite la perdida de la traduccin de esta protena. Despus de la integracin, la eliminacin de este freno permite la expansin de las clulas que llevan anomalas genticas de diferentes tipos.
Estos procesos hicieron que el Dr. Harald zur Hausen postulara la estrecha relacin existente entre la infeccin por VPH y el Cncer de cuello uterino (CCU). Fue as que en 1995, la Organizacin mundial de la Salud (WHO) y la Agencia Internacional para la Investigacin del Cncer (IARC), informaron que el VPH es la causa necesaria, no suficiente (tener en cuenta los factores de riegos) del cncer de crvix. Esto permiti una nueva clasificacin de los VPH respecto a su asociacin con el cncer de crvix. As se llama genotipo de bajo riesgo (preferentemente VPH 6, 11, 42, 43, 44, 54, 61, 70, 72, 81, etc) a los comnmente presentes en las lesiones benignas (condilomas y lesiones intraepiteliales de bajo grado), de riesgo intermedio (VPH 26, 53,66) y genotipo de alto riesgo (VPH 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82) los cuales bajo la forma de infeccin persistente pueden conducir al cncer.
Docentes: Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
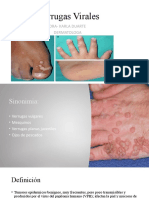
PRESENTACION CLINICA El perodo de incubacin vara entre 3 semanas y 20 meses. La infeccin por VPH tiene dos fases, una primera transitoria seguida por otra persistente. En caso de los genotipos de alto riesgo oncognico, stos se ponen en contacto inicialmente con el epitelio del cuello uterino o anal sin provocar modificaciones. Est bien establecido que con el tiempo se van produciendo alteraciones en las clulas (displasia leve) que con el establecimiento de la infeccin persistente generan lesiones invasivas en forma progresiva. Aproximadamente el 80% de las infecciones por VPH son transitorias, asintomticas y se resuelven espontneamente. Alrededor del 5% progresan y puede presentar verrugas, ya sea en la vagina, meato uretral, pene, perine, ano, recto, boca, faringe, laringe, o lesiones pre cancerosas, o cncer, asentadas preferentemente en el cuello uterino, o los lugares previamente citados. El 95% de los cnceres de cuello estn precedidos por estadios pre invasores detectables por un periodo de alrededor de ocho aos (Papanicolaou y colposcopia). Las lesiones verrugosas pueden ser pediculadas, ssiles, en cualquiera de las mucosa o piel. Estas lesiones se pueden traumatizar, incluso infectar y esto puede llegar a provocar dolor. Sin embargo, en general se detectan visualmente o al tacto, ya sea por parte de la propia paciente, un tercero, o el mdico al momento del examen fsico o durante la realizacin de algn estudio en particular, como acontece cuando su ubicacin es en el interior de la vagina o recto. Las lesiones vaginales, cervicales y anales intraepiteliales se encuentran normalmente asociadas con genotipos de alto riesgo oncognico, mientras que en las vulvares pene y escroto predominan los de bajo riesgo. Los genotipos de bajo riesgo son los responsables de los condilomas, habitualmente asintomticos, pero que pueden ser dolorosos, pruriginosos o friables segn el tamao y la localizacin anatmica. Los genotipos de alto riesgo pueden ocasionar condilomas, pero se asocian ms frecuentemente a displasias y neoplasias intraepiteliales. Cncer asociados a VPH: en pases desarrollados y en desarrollo
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Condilomas y verrugas en pene, vulva, ano, y boca
TRATAMIENTO Consiste en la destruccin local de la lesin, ya sea de manera quirrgica, o mediante la aplicacin de topicaciones qumicas destructivas locales. Verrugas externas El objetivo de tratar las verrugas radica en la extirpacin de aquellas sintomticas. Si no se tratan pueden desaparecer espontneamente, permanecer sin cambios o aumentar de tamao o nmero. No est claro si la extirpacin reduce la transmisin ya que estudios evaluando la persistencia de ADN viral en tejido genital luego de su extirpacin muestran resultados dispares. Se deber evaluar en cada caso riesgo/beneficio del tratamiento. La modalidad de tratamiento depender del tamao de la verruga, su nmero, su localizacin anatmica, su forma, la preferencia del paciente, el costo del tratamiento su conveniencia, los efectos adversos y la experiencia del profesional. En general las verrugas localizadas en superficies hmedas o en zona de pliegues responden mejor que las ubicadas en superficies ms secas. Existen tratamientos que pueden ser aplicados por el paciente y otros que deben ser realizados por el mdico. En general se necesita una serie de aplicaciones. La recurrencia es habitual principalmente en los 3 primeros meses luego del tratamiento. Las complicaciones son raras. Los pacientes deben saber que la hipo o hiperpigmentacin residual son
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
frecuentes. Las cicatrices son raras pero pueden ocurrir. Raramente pueden producirse cuadros de hiperestesia en la zona del tratamiento. A ser aplicado por el paciente: Podofilox 0,5% en solucin o gel. Dos aplicaciones diarias por 3 das y descansar por 4 das. Se repetirn estos ciclos segn necesidad hasta un mximo de 4 ciclos. La superficie a tratar no debe exceder los 10 cm2 ni el volumen total de podofilina exceder los 0,5 ml/da. Imiquimod 5% en crema. Aplicacin una vez por da al acostarse 3 veces por semana por un mximo de 16 semanas. Ocho a 10 hs despus de la aplicacin se debe lavar con agua y jabn. Por profesionales. Alternativo Interfern intralesional Lser Verrugas cervicales Crioterapia con nitrgeno lquido. El crioprobe est contraindicado por riesgo de perforacin. cido bi- o tri-cloroactico 80-90%. Verrugas en mucosa oral Crioterapia con nitrgeno lquido Extirpacin quirrgica HPV subclnico: No se recomienda el tratamiento de las formas leves, que son las ms comunes; la mayora (70 %) cura sin tratamiento y dentro de los 6 meses de su aparicin. Si coexiste con SIL, el manejo se basar en los hallazgos histopatolgicos Embarazo En muchos casos se requiere tratamiento porque durante el embarazo las verrugas pueden proliferar, se tornan friables y sangran. Imiquimod, Podofilina y podofilox estn contraindicados durante el embarazo. La cesrea no debe indicarse de rutina por esta causa. VPH en pacientes VIH + En pacientes VIH+ y en relacin directa a su nivel de CD4, se ha observado mayor persistencia del VPH, mayor frecuencia de reactivacin y mayor riesgo de desarrollar displasia. La persistencia de lesiones de alto grado y la progresin a cncer invasivo parece relacionarse con los cambios genticos celulares y no con la inmunosupresin, por lo que el riesgo de cncer anal no disminuye con la terapia antirretroviral, al contrario, es probable que con la mayor sobrevida que otorga el TARV se incremente en el tiempo el cncer anal. Seguimiento El control peridico de los pacientes, que incluyan mtodos de estudios complementarios o de screening como el Papanicolaou y la colposcopia, ms aun si pudiramos agregar informacin a travs de la determinacin de la variedad del HPV presente en nuestras pacientes, a travs de la captura hibrida o PCR, son la
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
herramienta que nos permitir llegar a un diagnostico temprano y oportuno de las lesiones evitando de esta manera un carcinoma y sus implicancias.
PREVENCION 1. Medidas generales que tienden a disminuir el riesgo de infeccin por HPV: Evitar o disminuir el comportamiento de alto riesgo sexual, disminuyendo el nmero de contactos sexuales, lo que tambin reduce la exposicin a otras ITS. Abandonar o modificar el hbito de fumar. Adoptar hbitos alimentarios que incluyan alimentos de alto valor nutritivo. El Instituto Nacional del Cncer recomienda dieta rica en frutas, beta caroteno, cido flico, Vitamina A y C. 2. Preservativo: No proveen una proteccin absoluta dada la presencia de papilomas en perin, escroto y regin perianal, es decir en reas no cubiertas por el preservativos. Las mujeres de parejas que adhieren regularmente al preservativo presentan menor incidencia de displasia y cncer de cervix. 3. Test de Papanicolau peridico. Es til para evaluar cambios celulares que permitan actuar preventiva- o precozmente sobre una neoplasia. - Screening en Mujeres: El 80 a 90 % de mujeres con displasia cervical tienen VPH. La deteccin, tratamiento y control peridico de una displasia anal o cervical es esencial porque son consideradas precursoras del cncer anal y de cuello uterino. El PAP de rutina forma parte del componente estndar ginecolgico. El resultado del pap cervical no predice el del anal ni viceversa, son independientes y se debe realizar su evaluacin por separado. Las guas y recomendaciones varan con relacin a los intervalos en que debe realizarse. No hay recomendaciones de rutina para realizar el screening del cncer anal. El Instituto de SIDA del estado de Nueva York recomienda screening anal a las mujeres HIV+ con antecedentes de displasia vulvar o cervical y a cualquiera con antecedentes de condiloma anogenital. - Screening en Hombres: En la actualidad, no hay recomendaciones de rutina para realizar el screening del cncer anal. Sin embargo el Instituto de SIDA del estado de Nueva York recomienda screening anal a los homosexuales varones y a cualquiera con antecedentes de condiloma anogenital. Se reconoce mayor riesgo en varones homosexuales y es menor la informacin en heterosexuales. El objetivo del screening anal es la prevencin primaria del cncer invasivo anal por reconocer y erradicar las lesiones precancerosas. La presencia de mltiples tipos de HPV se asocia con progresin a mayor grado
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
de neoplasia intraepitelial anal. Esto destaca la necesidad de prevenir la infeccin y las reinfecciones por HPV. 4. Vacuna. El descubrimiento de que la protena mayor de cpside, L1 puede autoensamblarse para formar partculas semejantes a virus (PSV), con una antigenemia similar a la nativa, impuls el desarrollo de la vacuna. Las PSVs; son idnticas morfolgicamente a los viriones de VPH, pero al no contener ADN viral no pueden transmitir el virus ni ocasionar la enfermedad, sin embargo inducen la generacin de anticuerpos neutralizantes y confieren proteccin contra la adquisicin del VPH.
El gen que codifica para la protena L1 es insertado en el genoma de la clula de levadura, donde luego se traduce en las protenas L1 que formarn la cpside viral con ausencia de genoma
Cinco protenas L1 libre forman un capsmero y 72 capsmeros constituyen las PSV que son inyectadas e inducen la generacin de anticuerpos neutralizantes capaces de evitar la infeccin con VPH.
Secuencia en la formacin de partculas no infecciosas (VLP) del virus papiloma humano (VPH) en la vacuna cuadrivalente
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Actualmente existen dos vacunas polivalentes contra VPH estn disponibles en nuestro medio: la vacuna bivalente (Cervarix, GlaxoSmithKline) y la vacuna tetravalente (Gardasil, Sanofi Pasteur MSD). Ambas vacunas son seguras, bien toleradas, y protegen con una eficacia del 100% frente a la infeccin persistente por los VPH 16 y 18, un paso biolgico intermedio clave en la carcinognesis cervical. Su eficacia frente a la neoplasia cervical intraepitelial grado 2 o superior producida por los VPH 16 y 18, precursores del cncer cervical, es tambin del 100% en funcin de los datos ya difundidos; en el caso de la cuadrivalente, el grado de eficacia es igualmente elevado en la proteccin frente a las verrugas genitales por VPH 6 y 11. Si consideramos que los VPH 16 y 18 suponen aproximadamente la causa del 70% de los cnceres del crvix, y que los VPH 6 y 11 son responsables de prcticamente todos los casos de papilomatosis respiratoria recurrente y de casi el 90% de las verrugas anogenitales, la implementacin de estas vacunas tendr un impacto muy significativo contra estas patologas.
El Ministerio de Salud de la Nacin incorpor al Programa Nacional de Control de Enfermedades Inmunoprevenibles, con carcter gratuito y obligatorio, la inmunizacin con la vacuna anti-VPH a todas las nias de once aos de edad, e integr la misma al Calendario Nacional de Inmunizaciones, bajo la resolucin 563/2011, publicada el da 13 de mayo del ao 2011 en el Boletn Oficial. La medida se dio en el marco de la estrategia integral para prevenir una de las principales causas del cncer de cuello uterino. La vacunacin junto con las revisiones mdicas peridicas, Papanicolaou, y colposcopia reducirn el riesgo de cncer mucho ms que revisiones mdicas solas o Papanicolaou aislados.
Docentes: Dr. Gustavo Peralta, Dr. Luis Kremer y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
EPIDEMIOLOGA La incidencia de infeccin a nivel mundial est en aumento, el 50-80% de las mujeres sexualmente activas se infectar en algn momento de la vida con VPH. Anualmente se presentan a nivel mundial aproximadamente 500.000 mujeres con CCU de las cuales 250.000 mueren. El 80% de estos bitos ocurre en pases en vas de desarrollo, donde constituye la principal causa de muerte por cncer en mujeres. Las proyecciones para 2050 indican que ms de 1 milln de nuevos casos de cncer de cuello uterino se producirn cada ao. Por cada milln de mujeres infectadas con VPH 100.000 desarrollaran lesiones pre neoplsicas, 8000 desarrollaran cncer, y 1600 van a desarrollar cncer invasor si la displasia cervical no es tratada. El CCU es una importante carga sanitaria, psicolgica, y social para mujeres de todo el mundo y en nuestro pas ocupa el 2 lugar detrs del cncer de mama, como causa de muerte por enfermedad oncolgica en mujeres. En la Argentina se diagnostican alrededor de 4.000 casos nuevos por ao y mueren 2.000 mujeres por esta enfermedad. Como se mencion anteriormente el VPH es la causa necesaria, pero no suficiente del CCU; los cofactores (fumar, multiparidad, multiples parejas sexuales, incio temprano de las relaciones sexuales, uso de los anticonceptivos orales, la edad, etc.) juegan un papel muy importante Antes de la epidemia del VIH/SIDA el cncer anal era una rara malignidad que se observaba en mujeres heterosexuales y varones homosexuales. Actualmente la incidencia en varones homosexuales es mayor al 80 % con relacin a los heterosexuales, y ocurre principalmente entre los VIH + (VIH +: 174 /100.000 personas/ao vs. VIH-: 2/100.000 personas/ao). La incidencia acumulada de cncer anal a la edad de 60 aos en HIV+ es de 2.8%. La prevalencia de neoplasia intraepitelial anal de alto grado en mujeres HIV+ es de 9%. El cncer anal es 7 veces ms frecuente en mujeres HIV+ que en HIV -. (Se adjuntan 2 archivos de trabajos realizados en Crdoba)
DIAGNSTICO
Se pueden aplicar numerosos mtodos para el diagnstico virolgico de VPH. La correcta eleccin del mtodo debe realizarse en funcin de la evaluacin comparativa de las distintas tcnicas de acuerdo al objetivo que se desea alcanzar y de la complejidad o disponibilidad metodolgica del laboratorio.
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
TCNICA
Microscopia electrnica Histologa
MATERIAL
Macerado de tejido Cortes de biopsia
TCNICA
Citologa Inmunohistoqumica
MATERIAL
Extendidos celulares Extendidos celulares, cortes histolgicos
DETECCIN DE ADN Hibridacin por Southern blot Clulas o tejidos frescos Hibridacin in situ Cortes histolgicos, extendidos citolgicos Hisopado crvico-vaginal
Captura de Hbridos
Hisopado crvico-vaginal
Cervista HPV test
Amplicor HPV test
Clulas o tejidos
PCR MY 09, 11 - RFLP
Clulas o tejidos, frescos o fijados. Clulas o tejidos, frescos o fijados.
PCR GP 5+ 6+ Hibridacin en dot blot PCR-Secuenciacin
Clulas o tejidos, frescos o fijados.
PCR Hibridacin reversa (LiPA: Line Blott Assay)
Clulas o tejidos, frescos o fijados. DETECCION DE E6/E7 ARNm
Nuclisens HPV
Clulas o tejidos
HPV onco tect
Clulas o tejidos
DETECCION DE PROTENAS Deteccin de protena humana p16INK4A Extendidos celulares, cortes de biopsias
En la actualidad, la citologa cervical es la herramienta ms usada para el cribado del cncer cervical. Por ello primero haremos hincapi en esta metodologa para luego profundizar en las tcnicas moleculares. CITOLOGIA E HISTOPATOLOGIA La citologa del crvix y el estudio histolgico de las displasias o de lesiones por el virus del papiloma humano (VPH) junto a la colposcopa son las bases que sustentan el diagnostico de la neoplasia intraepitalial cervical y su correlacin brinda un buen ndice de diagnostico para el VPH. La colposcopia localiza, la citologa detecta y la histologa diagnostica. La citologa cervical ha sido el mtodo clsicamente utilizado para la deteccin preventiva del cncer de cervix, sin embargo, los estudios recientes muestran que el VPH est implicado en muchos de estos procesos cancerosos. De manera que es fundamental evaluar el papel de la citologa en la deteccin de este virus a nivel cervical. La deteccin de signos morfolgicos por infeccin de VPH, es sencilla mediante el examen citolgico (PAP) o histopatolgico. Sin embargo, el PAP presenta
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
un significativo porcentaje de falsos negativos, que es mayor en las lesiones de bajo grado. Esto significa que el virus puede estar presente y el resultado ser normal. Adems, debe considerarse que la pesquisa de VPH mediante estos exmenes no permite la tipificacin viral, por lo que el anlisis citolgico cervical no desalienta el uso de pruebas auxiliares conjuntas. En el extendido citolgico las clulas infectadas se muestran discarioticas, con un ncleo hipercromico, muchas veces doble, irregular, de bordes angulosos, rodeado de citoplasma tumefacto, en el que se observa un halo perinuclear y una membrana citoplasmtica engrosada. Las clulas transformadas de ese modo se denominan coilocitos y son patognomnicos de infeccin por VPH. Existen tambin las llamadas anormalidades indirectas que incluyen alteraciones en la tincin, modificaciones estructurales, paraqueratosis y disqueratosis entre otras. La infeccin por el virus puede derivar en una transformacin displasica del epitelio, es decir, en la formacin de lesiones intraepiteliales cervicales que incluso pueden progresar hacia un carcinoma invasor. El efecto citoptico viral es bien evidente en la infeccin, mientras que lo es menos en la neoplasia intraepitelial asociada con infeccin y est casi por completo ausente en la neoplasia invasiva. Los cambios anatomopatologicos caractersticos de la infeccin por HPV incluyen la coilocitosis del epitelio del exocervix y del endocervix, adems de algunos cambios menos especficos tales como acantosis, papilomatosis, nucleos gigantes, clulas multinucleadas, queratinizacin individual, hipergranulosis,ortoqueratosis y paraqueratosis. Como se menciono anteriormente el virus puede generar una transformacin displasica del epitelio que en el extremo ms bajo (CIN I) muestra aumento del tamao nuclear, hipercromasia en las clulas epiteliales superficiales y atipia coilocitica. El siguiente cambio en el espectro (CIN II) consta de la aparicin de clulas atpicas con cambios en la relacin nucleo- citoplasma, variacin en el tamao nuclear, perdida de la polaridad, figuras mitticas e hipercromasia. A medida que la lesin evoluciona, hay perdida de diferenciacin con atipia en mas capas del epitelio, hasta que queda totalmente reemplazado (CIN III).Cuando los cambios son marcados y afectan a todo el espesor epitelial, manteniendo la membrana basal intacta se denomina carcinoma in situ. Cuando se desplazan mas all de la misma invadiendo estroma, el tumor es invasor. La deteccin de antgenos de VPH por mtodo de inmunohistoqumica es de baja sensibilidad, por lo que no se recomienda su uso como mtodo de rutina.
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
INTERPRETACION DE LOS HALLAZGOS Despus de la evaluacin de un preparado citolgico debe efectuarse su interpretacin diagnostica para determinar si se trata de un hallazgo normal o patolgico. En caso de ser patolgico debe definirse si se trata de un proceso benigno o maligno. La regla general es aclarar si se dispone de suficiente material celular del sitio de extraccin, si se encuentra en un estado que permita su evaluacin y si se cuenta con material celular endocervical. El componente ms importante de un informe citolgico es la informacin acerca de la normalidad o la patogenicidad del frotis. En cuanto a las clasificaciones, no existe ninguna nomenclatura internacional obligatoria y las mismas han ido variando a lo largo del tiempo. En 1963 Papanicolaou introdujo un esquema representado por nmeros romanos en una escala del I al V. La clase I significa hallazgo normal, la clase II alteraciones inflamatorias, clase III hallazgos dudosos, clase IV sospecha de cncer y clase V certeza de cncer. La clasificacin de la OMS (Tavassoli y Devillee, 2003) incluye el termino displasia que desde el punto de vista histolgico se refiere a cambios anormales en las clulas de la superficie del cuello uterino. La displasia puede ser leve, moderada, severa y el carcinoma in situ. La clasificacin CIN (Richart) consta de tres grados. Las lesiones CIN I se corresponden en trminos generales con la displasia leve, las lesiones CIN II con la displasia moderada y las lesiones CIN III abarcan tanto la displasia severa como el carcinoma in situ. Por ltimo la nomenclatura de Bethesda , introducida en 1989 y ampliada en 2001, que se utiliza principalmente en los EEUU. Propone principalmente una divisin binaria en lesiones intraepiteliales de bajo y alto grado ( LSIL y HSIL). Los cambios celulares denominados efecto citopatico por HPV (coilocitosis) y la displasia leve o neoplasia cervical intraepitelial (CIN I) designan lesiones de bajo grado. La displasia moderada, la displasia severa y el carcinoma in situ (CIN II CIN III) se denominan lesiones intraepiteliales de alto grado. Este sistema tambin destaca entre otros parmetros una subdivisin de los hallazgos dudosos en: clulas problemticas en el epitelio plano (ASCUS: clulas escamosas de significacin no determinado) y en el epitelio glandular (AGUS: clulas glandulares de significacin no determinada). Es preciso comentar que el Sistema Bethesda, aunque universalmente conocido y ampliamente utilizado, no ha sido adoptado en todos los pases. QUE SE REALIZA EN LA DIRECCION DE MEDICINA PREVENTIVA El Laboratorio de citologa dependiente del Departamento de Prevencin del cncer genital femenino de la Direccin de Medicina Preventiva recepta todas las muestras ginecolgicas (extendidos cervicovaginales, mamarios) obtenidas de pacientes que concurren a los centros de salud y UPAS de la ciudad de Crdoba, as
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
como tambin de las que directamente se dirigen al servicio de ginecologa de Medicina Preventiva (bajo demanda espontanea o derivadas desde centros perifricos municipales). Llegadas al laboratorio, las muestras son procesadas y coloreadas con la tcnica habitual de PAP para luego ser analizadas por profesionales especialistas que plasmaran el informe en fichas que regresan al lugar donde fue atendida la paciente. Aquellos casos en que se evidencia infeccin viral y / o lesiones intraepiteliales o invasoras son archivadas en un sector especial del laboratorio. En el caso de ser pacientes provenientes de centros perifricos se cita a las mismas para que concurran al servicio de ginecologa de medicina preventiva a fin de realizarse colposcopia, nuevas tomas citolgicas y en casos determinados biopsias. Luego se decide el tratamiento adecuado para cada caso.
DETECCION GENMICA DE VPH La deteccin de secuencias genmicas de VPH se basa especialmente en la amplificacin de fragmentos blanco por PCR o por hibridacin. Las limitaciones de los mtodos estn dadas por su sensibilidad, utilidad clnica, complejidad, fiabilidad, facilidad de ejecucin y disponibilidad comercial. En los ltimos 20 aos, con el advenimiento de nuevas tcnicas de biologa molecular, el diagnstico de VPH por deteccin del ADN viral ha cobrado una gran importancia. Las metodologas utilizadas han sido variadas, cada una de ellas con su impacto desde el punto de vista de sensibilidad y/o especificidad. Conociendo la diferente conducta epidemiolgica de VPH de bajo y alto riesgo, la deteccin de VPH y su genotipificacin podra tener valor pronstico del curso clnico de la lesin y contribuir al manejo adecuado del paciente infectado. Si bien todava existen controversias, se han destacado ciertas situaciones en las que, la genotipificacin de VPH presenta un comprobado valor clnico: Esclarecimiento de discordancia histocolposcpica. Ej.: reepitelizaciones atpicas. Ayuda en diagnsticos diferenciales o confirmacin de enfermedad. Ej.: distrofias / metaplasmas; metaplasmas atpicas / neoplasia cervical intraepitelial (CIN) grado III. Apoyo en el discernimiento de anomalas citolgicas no concluyentes (ASCUS). Orientacin teraputica y de seguimiento. Ej.: CIN de bajo grado (la indicacin de tratamiento y la frecuencia de los controles durante el seguimiento pueden ser orientados de acuerdo al tipo viral asociado: alto o bajo riesgo; infecciones transitorias o persistentes). Control post-terapia: enfermedad o recidivante.
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Desarrollo del tamizaje poblacional: la deteccin de VPH presenta un elevado valor predictivo negativo (mayor del 98%), lo que permitira espaciar los controles entre 3 y 5 aos en mujeres repetidamente VPH negativas. El valor predictivo positivo es dependiente de la edad, alcanzando un mximo valor en mujeres mayores de 30 aos.
La mayora de las tcnicas moleculares estn dirigidas a la deteccin de una regin del ADN viral que codifica para la protena L1, ya que sta es la ms conservada. Como se observa en la tabla anterior las metodologas son muy variadas; aqu abordaremos en forma resumida las dos tcnicas ms utilizadas. CAPTURA DE HIBRIDOS La tcnica consiste en la formacin de un hibrido, entre una sonda de ARN (de bajo y/o alto riego) y la secuencia target del ADN viral, posteriormente este hbrido es capturado en una columna a travs de anticuerpos especficos, y detectado por medio de una reaccin quimioluminicente.
DESNATURALIZACIN (del ADN viral)
HIBRIDACIN CON SONDAS ARN DE
ALTO Y BAJO RIESGO
CAPTURA DEL HBRIDO ADN/ARN MEDIANTE ANTICUERPOS ANTI-ADN/ARN
FIJACIN AL HBRIDO DE ANTICUERPOS ANTI-
ADN/ARN MARCADOS CON FOSFATASA ALCALINA
DETECCIN DE LA ENZIMA FIJADA MEDIANTE
SUSTRATO QUIMIOLUMINISCENTE
El equipo puede adquirirse con cctel de sondas para la deteccin de genotipos de Alto o Bajo Riesgo. La Sensibilidad de la tcnica es adecuada a procesos de cribado de VPH (1 pg/mL= 120.000 particulas ,RLU1, Unidad Relativa de Luz) y esta aprobada por la FDA. Tiene entre sus ventajas la posibilidad de semicuantificar, est estandarizada, es automatizable, permite procesar un gran nmero de muestras, su procedimiento es simple y de buena reproducibilidad; lo que permite que un operador sin demasiado entrenamiento pueda ejecutarla. Como desventajas se puede mencionar que: No distingue los diferentes tipos virales (es decir solo informa genotipos de alto o bajo riesgo, pero no indica que genotipo es el que est presente), no detecta infecciones mltiples (este tipo de infecciones son frecuentes en pacientes VIH+), Se ha informado la existencia de
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
reacciones cruzadas entre las sondas de alto riesgo y ciertos tipos virales de bajo riesgo, menor sensibilidad que PCR , existencia de falsos negativos (sobre todo por bajo nmero de copias), ausencia de control de celularidad de la muestra ( Globina.) y alto costo. En nuestro pas, el Ministerio de Salud de la Nacin ha aprobado la incorporacin del la captura de hbridos como mtodo de tamizaje para la prevencin del CCU. En el ao 2011, el Instituto Nacional del Cncer, en colaboracin con el Programa Nacional de Prevencin de Cncer Crvico-uterino, ha iniciado un proyecto para la incorporacin de esta prueba en los servicios de salud de la provincia de Jujuy; con la idea de que en los prximos aos, esta prueba se vaya incorporando a los programas de tamizaje del resto de las provincias. Esta tecnologa complementada con la citologa, permitir alcanzar una reduccin de la incidencia y mortalidad por CCU. Este test no se realiza de rutina por debajo de los 30 aos por la alta prevalencia de esta infeccin que raramente presenta malignizacin a edad tan temprana. Por encima de los 30 aos, el Colegio Americano de Ginecologa y Obstetricia recomienda en su Gua (agosto de 2003) que se realice la determinacin de ADN viral junto con el Pap y el examen ginecolgico.
REACCION EN CADENA DE LA POLIMERASA (PCR) La PCR es una tcnica que puede presentar diferentes configuraciones y permite (utilizando las sondas adecuadas) detectar diferentes regiones del genoma viral, por lo cual se puede utilizar en la deteccin, cuantificacin, secuenciacin, anlisis de mutaciones, anlisis de integracin viral y en el caso de las RT-PCR (deteccin del ARN) poder inferir un pronstico del proceso de infeccin. En el modulo nos referiremos a la PCR de deteccin (diagnstico). El proceso comienza primero, por una extraccin del ADN viral de la muestra colectada, posteriormente un proceso de desnaturalizacin de la hebra de ADN a unos 94C, continua con una unin de las sondas especificas hacia la regin target a 54C, y el ciclo culmina con la extensin de las nuevas hebras, gracias a la enzima polimerasa y a la presencia de nucletidos a 72C. Este ciclo se repite por 30-40 veces, lo que permite la obtencin de una gran concentracin de ADN amplificado.
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
La PCR es la tcnica de referencia para el diagnostico de VPH, es la tcnica molecular ms sensible (10 copias/1.106 cel) y flexible. Permite identificar los genotipos presentes en la muestra y analizar, por posterior secuenciacin, la presencia de mutaciones, que puedan generar algn cambio en la partcula viral. Tiene como desvantajas, la exigencia de un laboratorio adecuado y personal altamente capacitados. Al ser tan elevada su sensibilidad, si el pedido de deteccin viral no se realiza con un criterio clnico adecuado, ocurrira una sobre estimacin de la infeccin; cuando se utilizan sondas consenso, en infecciones mixtas con ms de tres genotipos presentes, se dificulta la genotipificacin. Por ltimo no permite el proceso de un gran volumen de muestras. Ambas tcnicas son comparables, su eleccin debe basarse en las condiciones individuales de cada laboratorio y el volumen de muestras por procesar
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
BIBLIOGRAFIA Consenso de Actualizacin Papiloma virus Humano (HPV) y Herpes simplex virus (HSV). 30 septiembre 2004. Sociedad Argentina de Dermatologa. Bosh FX, Manos M, Fiander A, Nimako M, Man S, Wilkinson GW, et al. Prevalence of human papillomavirus in cervical cancer. A worldwide perspective. J Natl Cancer Inst, 1995; 87: 796-802. Muoz N, Bosch FX, de Sanjose S, Herrero R, Castellsague X, Shah KV, Snijders PJ, Meijer CJ; International Agency for Research on Cancer Multicenter Cervical Cancer Study Group. Epidemiologic classification of human papillomavirus types associated with cervical cancer. N Engl J Med. 2003 Feb 6;348(6):518-27. Morbidity and Mortality Weekly Report. Quadrivalent Human Papillomavirus Vaccine. Recom mendations of the Advisory Committee on Immunization Practices (ACIP) March 23, 2007 /Vol. 56 / RR-2 Lewis MJ. Anlisis de la situacin del cncer cervicouterino en Amrica Latina y el Caribe. Washington DC. Boletn OPS 2004. Tatti S, Fleider L, Tinnirello MA, Suzuki V, Vighi S, Provenzano S. Hacia la Prevencin Primaria del Cncer Cervical: eficacia de los mtodos de prevencin secundaria y prevalencia de tipos virales en el cncer cervical Anlisis de cohorte 1940-2005. Premio Nicholson Academia Nacional de Medicina 2008. National Cancer Institute. Accesed on 13/08/2010 at http://www.cancer.gov/cancertopics/ factsheet/Detection/Pap-test. Morbidity and Mortality Weekly Report. Sexually Transmitted Diseases. Treatment Guidelines 2002. May 10, 2002 / Vol. 51 / RR-6. E. Bouza. Protocolos Clnicos SEIMC. Cap VIII Enfermedades de transmisin sexual; Infeccin por papilomavirus, pag 29 -31. At http://www.seimc.org/documentos/protocolos/clinicos/ on July 2010. Manhart L, Koutsky L. Do Condoms Prevent Genital HPV Infection, External Genital Warts, or Cervical Neoplasia?: A Meta-Analysis Sexually Transmitted Diseases 2002; 29(11):725-735 Center for Disease Control and Prevention. Accesed 13/08/2010 at: http://www.cdc.gov/cancer/ cervical/basic_info/screening.htm NYS 2007 Guidelines recommendations on anal pap smears in HIV infected populations. Accessed July 2010 at http://www.natap.org/2010/HIV/032510_01.htm Villa LL, Costa RL, Petta CA, Andrade RP, Ault KA, Giuliano AR, Wheeler CM, Koutsky LA, Malm C, et al. Prophylactic quadrivalent human papillomavirus (types 6, 11, 16, and 18) L1 virus-like particle vaccine in young women: a randomised double-blind placebo-controlled multicentre phase II efficacy trial. Lancet Oncol. 2005 May;6(5):271-8. Villa LL, Costa RL, Petta CA, Andrade RP, Paavonen J, Iversen OE, Olsson SE,Hoye J, Steinwall M,et al. High sustained efficacy of a prophylactic quadrivalent human papillomavirus types 6/11/16/18 L1 virus-like particle vaccine through 5 years of follow-up. Br J Cancer. 2006 Dec 4;95(11):1459-66. Harper DM, Franco EL, Wheeler CM, Moscicki AB, Romanowski B, Roteli-Martins CM, Jenkins D, Schuind A, Costa Clemens SA, Dubin G; HPV Vaccine Study group. Sustained efficacy up to 4.5 years of a bivalent L1 viruslike particle vaccine against human papillomavirus types 16 and 18: follow-up from a randomised control trial. Lancet. 2006 Apr 15;367(9518):1247-55. Massad LS, Ahdieh L, Benning L, Minkoff H, Greenblatt RM, Watts H, Miotti P, Anastos K, Moxley M, Muderspach LI, Melnick S. Evolution of Cervical Abnormalities Among Women With HIV -1: Evidence From Surveillance Cytology in the Womens Interagency HIV Study. Journal of Acquired Immune Deficiency Syndromes 2001;27:432-442. Palefsky JM, Holly EA, Ralston ML, Da Costa M, Bonner H, Jay N, Berry JM, Darragh TM. Effect of Highly Active Antiretroviral Therapy on the Natural History of Anal Squamous Intraepithelial Lesions and Anal Human Papillomavirus Infection Journal of Acquired Immune Deficiency Syndromes 2001;28:422-428. Dorrucci M; Barbara Suligoi; Diego Serraino; Umberto Tirelli; Giovanni Rezza. Italian HIV Seroconversion Study. Incidence of Invasive Cervical Cancer in a Cohort of HIV-Seropositive Women Before and After the Introduction of Highly Active Antiretroviral Therapy Journal of AIDS 2001;26:377-380 Siverberg M, Xu L, Chao C, et al. Immunodeficiency, HIV RNA levels, and risk of non-AIDS-defining cancers. Program and abstracts of the 17th Conference on Retroviruses and Opportunistic Infections; February 16-19, 2010; San Francisco, California. Abstract 28 Silverberg M, Lau B, DSouza et al. Trends in cumulative incidence of cancer among HIV-infected patients in North America. Program and abstracts of the 17th Conference on Retroviruses and Opportunistic Infections; February 16-19, 2010; San Francisco, California. Abstract 758. Holly EA, Ralston ML, Darragh TM, Greenblatt RM, Jay N, Palefsky JM. Prevalence and risk factors for anal squamous intraepithelial lesions in women. J Natl Cancer Inst. 2001;93:843-849. Hessol N, Holly E, Efird J, et al. Anal intraepithelial neoplasia in a multisite study of HIVinfected and high-risk HIV-uninfected women. AIDS. 2009;23:59-70 Frisch M, Biggar RJ, Goedert JJ. Human papillomavirus-associated cancers in patients with human immunodeficiency virus infection and acquired immunodeficiency syndrome. J Natl Cancer Inst. 2000;92:1500-1510 Young T, Lee A, Roark R, et al Cervical and anal Pap smear correlation among HIV infected women. XII Conference on Retroviruses and Opportunistic Infections; Abstract Q 114.
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
I Curso Virtual de Actualizacin en ITS
Massad LS; Katherine A. Riester; Kathryn M. Anastos; Rachel G. Fruchter; Joel M. Palefsky; Robert D. Burk; David Burns; Ruth M. Greenblatt; Laila I. Muderspach; Paolo Miotti. For the Womens Interagency HIV Study Group Prevalence and Predictors of Squamous Cell Abnormalities in Papanicolaou Smears From Women Infected With HIV-1 Journal of AIDS 1999;21:33-41 Infectious Diseases Society of America. Guidelines for Preventing Opportunistic Infections Among HIVInfected Persons -2002. Recommendations of the U.S. Public Health Service and the Infectious Diseases Society of America. Human Papillomavirus Infection. Centres for Disease Control. Human Papillomavirus Infection. Accessed on June 2010. Accessed on June 2010, at http://www.cdc.gov/std/hpv. AIDS Malignancy Consortium. Neoplastic Complications of HIV Infection. Accessed on June 2010, at http://www.amc.uab.edu Sociedad Argentina de Infectologa, Comsin de SIDA y ETS. Neoplasia intraepitelial cervical y neoplasia intraepitelial. Recomendaciones para el tratamiento y profilaxis de las infecciones oportunistas y otras enfermedades relacionadas en pacientes HIV+. 2008: 142-143. International Agency Cancer for Research in Cancer. Incidence and Mortality Worldwide in 2008 Globocan. [en lnea]. OMS/IARC. [consulta: 9 de noviembre de 2011]. Disponible en: http://globocan.iarc.fr/ Direccin de Estadsticas e Informacin en Salud. DEIS: estadsticas vitales. Informacin bsica Ao 2009. [en lnea]. Buenos Aires: Ministerio de Salud de la Nacin, 2010. [consulta: 9 de noviembre de 2011] Disponible en: http://www.deis.gov.ar/publicaciones/archivos/Serie5Nro53. De Villiers E, Fauquet C, Broker T, Bernard H, Hausen H. Classification of papillomaviruses. Virology 2004; 324: 17-27. Narechania A, Chen Z, Desalle R, Burk R. Phylogenetic incongruence among oncogenic genital alpha human papillomaviruses. J. Virol 2005; 79(24): 1550315510. Sarkar A. K., Tortolero-Luna G., Follen M., And Sastry K. J. Inverse correlation of cellular immune responses specific to synthetic peptides from the E6 and E7 oncoproteins of HPV-16 with recurrence of cervical intraepithelial neoplasia in a cross-sectional study. Gynecol Oncol 2005; 99: 251-261. Weinstock H, Berman S, Cates W, Jr. Sexually transmitted diseases among American youth: incidence and prevalence estimates. Per spect Sex eprod Health 2004;36: 6 10 Martinelli M, Zappa A, Bianchi S, et al. Human papillomavirus (HPV) infection and genotype frequency in the oral mucosa of newborns in Milan, Italy. Clin Microbiol Infect 2012;18: E1979. Wright T. Natural history of HPV infections. J Fam Pract. 2009 vol 58. Gavillon N, Vervaet H, Derniaux E, et al. How did I contract human Papillomavirus (HPV)?. Gynecol Obstet Fertil 2010;38(3):199-204. Winer RL, Hughes JP, Feng Q, et al. Condom use and the risk of genital human papillomavirus infection in young women. N Engl J Med 2006;354:2645-2654. Giroglou T, Florin L, Schfer F, Streeck RE, Sapp M. Human Papillomavirus Infection Requires Cell Surface Heparan Sulfate. J Virol 2001; 75(3): 1565- 70. Ruesch MN, Stubenrauch F, Laimins LA. Activation of Papillomavirus Late Gene Transcription and Genome Amplification upon Differentiation in Semisolid Medium Is Coincident with Expression of Involucrin and Trasglutaminase but Not Keratin-10.J Virol 1998; 72(6): 5016-24. Holmgren SC, Patterson NA, Ozbun MA, Lambert PF. The Minor Capsid Protein L2Contributes to Two Steps in the Human Papillomavirus Type 31 Life Cycle. J Virol 2005; 79(7): 3938-48. Del Vecchio AM, Romanczuk H, Howley PM, Baker CC. Transient Replication of Human Papillomavirus DNAs. J Virol 1992; 66(10): 5949-58. Frattini MG, Laimins LM. Binding of the human papillomavirus E1 origen-recognition protein is regulated through complex formation with the E2 enhancer- binding protein. Proc Natl Acad Sci USA 1994; 91: 1239802. Doorbar J, Elston RC, Napthine S, Raj K, Medcalf E, Jackson D, et al. The E1-E4 Protein of Human Papillomavirus Type 16 Associates with a Putative RNA Helicase through Sequences in Its C Terminus. J Virol 2000; 74(21): 10081-95. Lazo Pa. The molecular genetics of cervical carcinoma. Brit J Cancer 1999; 80 (12): 2008-2018. Prof. Dr. Med. Hans Friedrich Nauth, Fiac Alteraciones benignas de los genitales femeninos. Citodiagnstico Ginecolgico. Editorial Mdica Panamericana, 2005. Prof. Dr. Med. Hans Friedrich Nauth, Fiac Evaluacin y Eficacia Citodiagnstico Ginecolgico Editorial Mdica Panamericana, 2005. Diane Salomon , MD; Ritu Nayar, MD. Hallazgos no neoplasicos. El sistema Bethesda para informar citologa cervical Primera Edicin Bs. As. Journal, 2005. G. Dallenbach Hellweg, MV. Knebel Doeberitz M.J. Trunk Inflamaciones especficas Histopatologia de cuello uterino. Atlas color Editorial Journal, Bs. As, 2006
Docentes: Dra. Maria Jos Trezza, Bioq. Claudia Bossa y Bioq. Fernando Venezuela
Das könnte Ihnen auch gefallen
- Manual Easton 2003Dokument32 SeitenManual Easton 2003Albrecht von WallensteinNoch keine Bewertungen
- HomopatiaurgDokument0 SeitenHomopatiaurgMateu GiliNoch keine Bewertungen
- Manual IniciaciónCALDokument49 SeitenManual IniciaciónCALlisandroaolNoch keine Bewertungen
- Baikal-SiberiaMMC PpsDokument34 SeitenBaikal-SiberiaMMC PpslisandroaolNoch keine Bewertungen
- Cetoacidosis DiabéticaDokument49 SeitenCetoacidosis DiabéticaJoel Arrivillaga100% (1)
- El Secreto Tibetano de La Eterna Juventud PDFDokument54 SeitenEl Secreto Tibetano de La Eterna Juventud PDFjaimusic78% (9)
- Medicina Familia Atender NiñosDokument3 SeitenMedicina Familia Atender NiñoslisandroaolNoch keine Bewertungen
- Descubriendo El Cerebro y La Mente n74Dokument70 SeitenDescubriendo El Cerebro y La Mente n74lisandroaolNoch keine Bewertungen
- Contra Baj I SimoDokument1 SeiteContra Baj I SimolisandroaolNoch keine Bewertungen
- Teatro y MemoriaDokument9 SeitenTeatro y MemorialisandroaolNoch keine Bewertungen
- 0000000113cnt 2013 05 Guia Prevencion Transmision Vertical 2013Dokument87 Seiten0000000113cnt 2013 05 Guia Prevencion Transmision Vertical 2013lisandroaolNoch keine Bewertungen
- Manual Impresora HP PSC 1610Dokument152 SeitenManual Impresora HP PSC 1610aaa100% (3)
- El Secreto Tibetano de La Eterna Juventud PDFDokument54 SeitenEl Secreto Tibetano de La Eterna Juventud PDFjaimusic78% (9)
- Modulo ViiDokument48 SeitenModulo ViilisandroaolNoch keine Bewertungen
- Diagn Stico de La Demencia Causada Por La Enfermedad de AlzheimerDokument7 SeitenDiagn Stico de La Demencia Causada Por La Enfermedad de AlzheimerlisandroaolNoch keine Bewertungen
- Manual Impresora HP PSC 1610Dokument152 SeitenManual Impresora HP PSC 1610aaa100% (3)
- Esencia de La Materia Medica VithoulkasDokument138 SeitenEsencia de La Materia Medica VithoulkasGènia100% (9)
- Adria Ferran - Cocina Con Firma 02 - Pescados Carnes Y PostresDokument57 SeitenAdria Ferran - Cocina Con Firma 02 - Pescados Carnes Y PostresGeorgeNoch keine Bewertungen
- Manual Impresora HP PSC 1610Dokument152 SeitenManual Impresora HP PSC 1610aaa100% (3)
- Tabla Pares Biomagneticos 2012Dokument43 SeitenTabla Pares Biomagneticos 2012Verónica Pedrón García90% (30)
- Emdr Deporte Protocolos3.PhpDokument5 SeitenEmdr Deporte Protocolos3.Phplisandroaol100% (1)
- Protocolos Banerji cáncer parte IDokument57 SeitenProtocolos Banerji cáncer parte IlisandroaolNoch keine Bewertungen
- Emdr Deporte Protocolos3.PhpDokument5 SeitenEmdr Deporte Protocolos3.Phplisandroaol100% (1)
- Duelos Complicados Emdr Protocolos2.PhpDokument4 SeitenDuelos Complicados Emdr Protocolos2.Phplisandroaol100% (1)
- Protocolos Homeopáticos Banerji - Remedios y Diluciones ÓptimasDokument55 SeitenProtocolos Homeopáticos Banerji - Remedios y Diluciones ÓptimasTxema Bañón95% (42)
- Oftalmologia 2Dokument5 SeitenOftalmologia 2Dalbag Singh MahalNoch keine Bewertungen
- Cuadro Sinóptico Reumatología 1Dokument7 SeitenCuadro Sinóptico Reumatología 1Agustin Martinez MoraNoch keine Bewertungen
- 1 Hi Laser de Alta IntensidadDokument9 Seiten1 Hi Laser de Alta IntensidadDepartamento ComercialNoch keine Bewertungen
- Etapa Prenatal-MaterDokument2 SeitenEtapa Prenatal-MaterRoxana Gamarra HuamanNoch keine Bewertungen
- Monografia - Lesiones BucalesDokument14 SeitenMonografia - Lesiones BucalesIvan ArrietaNoch keine Bewertungen
- Neonatalogia 2019 Con Forros PDFDokument386 SeitenNeonatalogia 2019 Con Forros PDFMarianaFiguera50% (2)
- CARCINOSINUMDokument6 SeitenCARCINOSINUMRUFUS8893Noch keine Bewertungen
- Universidad Nacional Autónoma de Nicaragua UNAN-León .: Medicina V Órganos de Los Sentidos II RotaciónDokument29 SeitenUniversidad Nacional Autónoma de Nicaragua UNAN-León .: Medicina V Órganos de Los Sentidos II RotaciónMarcos Velasquez GonzalezNoch keine Bewertungen
- Mapa conceptual bronquiolitisDokument3 SeitenMapa conceptual bronquiolitisYeya Barreto OspinaNoch keine Bewertungen
- Categorias Apta 3.0Dokument373 SeitenCategorias Apta 3.0Valeria Tabares SanchezNoch keine Bewertungen
- Guía para La Selección de DonantesDokument34 SeitenGuía para La Selección de DonantesazaNoch keine Bewertungen
- PYTECV II- DislipidemiasDokument2 SeitenPYTECV II- DislipidemiasElizabeth LópezNoch keine Bewertungen
- Regreso personalDokument13 SeitenRegreso personalJOSENoch keine Bewertungen
- Megabacteriosis y Sindrome de Dilatacion Proventricular en Una Cacatua NinfaDokument1 SeiteMegabacteriosis y Sindrome de Dilatacion Proventricular en Una Cacatua NinfaSimon MoralesNoch keine Bewertungen
- Remsas 2021Dokument6 SeitenRemsas 2021MarcelaRozasOchoaNoch keine Bewertungen
- Indicaciones Electromiografia y NeuroconduccionDokument2 SeitenIndicaciones Electromiografia y Neuroconduccionsindy suarez0% (1)
- Enfermedades Inmunoprevenibles JloDokument15 SeitenEnfermedades Inmunoprevenibles JloBeatriz VillarrealNoch keine Bewertungen
- Base de Datos Epistemología HechasDokument48 SeitenBase de Datos Epistemología HechasJuan Diego HurtadoNoch keine Bewertungen
- Formato de Valoracion MedicaDokument2 SeitenFormato de Valoracion MedicaGuadalupe FloresNoch keine Bewertungen
- Neurologia ClinicaDokument416 SeitenNeurologia ClinicaJosué Pérez LópezNoch keine Bewertungen
- HomeopatiaDokument99 SeitenHomeopatiaMoises Campo QuesadaNoch keine Bewertungen
- Phylum SarcomastigophoraDokument2 SeitenPhylum SarcomastigophoraDaneska PeñaNoch keine Bewertungen
- Verrugas ViralesDokument20 SeitenVerrugas ViralesIsabel BrownNoch keine Bewertungen
- Triptico GlaucomaDokument3 SeitenTriptico GlaucomaPatricia Andrea Pérez GonzálezNoch keine Bewertungen
- ARM Act11Dokument5 SeitenARM Act11NoaNoch keine Bewertungen
- Amoxicilina + Acido Clavulánico en Perros y GatosDokument8 SeitenAmoxicilina + Acido Clavulánico en Perros y GatosSol Martín Hernández0% (1)
- Historia Clinica Medicina FamiliarDokument5 SeitenHistoria Clinica Medicina FamiliarDiego Molina100% (1)
- Plantillas Cajas Piramide ConoDokument35 SeitenPlantillas Cajas Piramide ConoEdgar YioNoch keine Bewertungen
- Excel de Llenado de His OdontologiaDokument95 SeitenExcel de Llenado de His OdontologiacleopatramaNoch keine Bewertungen
- Proyecto Intervencion Salud Hta YoelsyDokument15 SeitenProyecto Intervencion Salud Hta YoelsyEdwin VillarrealNoch keine Bewertungen