Beruflich Dokumente
Kultur Dokumente
Paper
Hochgeladen von
Alessandro ZadraCopyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Paper
Hochgeladen von
Alessandro ZadraCopyright:
Verfügbare Formate
F.
NARDI
A.S. Bongo - C. Cimminiello - G. Iraghi - A. Lupi
Nuovi
Anticoagulanti
Orali
Indicazioni e utilizzo nella pratica clinica
Presentazione a cura di
M. Gulizia
EDIZIONI MINERVA MEDICA
NARDI.indd 1 13/07/13 13:30
Alle mie figlie: Virginia e Nicole
Ai miei nipoti: Andrea, Simone, Luca e Marco
Perché le nuove generazioni, partendo da vecchie e
consolidate certezze, siano portatrici di innovazioni
volte a migliorare il futuro
Le fotocopie per uso personale del lettore possono essere effettuate nei limiti del 15% di ciascun volume/fascicolo di
periodico dietro pagamento alla SIAE del compenso previsto dall’art. 68, commi 4 e 5, della legge 22 aprile 1941 n. 633.
Le fotocopie effettuate per finalità di carattere professionale, economico o commerciale o comunque per uso diverso da
quello personale possono essere effettuate a seguito di specifica autorizzazione rilasciata dal CLEARedi, Centro Licenze
Le fotocopie per uso personale del lettore possono essere effettuate nei limiti del 15% di ciascun volume/fascicolo di periodico dietro pagamento alla
e Autorizzazioni per le Riproduzioni Editoriali, Corso di Porta Romana 108, 20122 MILANO, e-mail autorizzazioni@
SIAE del compenso previsto dall’art. 68, commi 4 e 5, della legge 22 aprile 1941 n. 633.
clearedi.org e sito web www.clearedi.org
Le riproduzioni effettuate per finalità di carattere professionale, economico o commerciale o comunque per uso diverso da quello personale possono
essere effettuate a seguito di specifica Autorizzazione rilasciata da AIDRO, Corso di Porta Romana n. 108, Milano 20122, e-mail segreteria@aidro.
org e sito web www. aidro. org
ISBN 978-88-7711-782-3
© 2013 – EDIZIONI MINERVA MEDICA S.p.A. – Corso Bramante 83/85 – 10126 Torino
Sito Internet: www.minervamedica.it / e-mail: minervamedica@minervamedica.it
I diritti di traduzione, memorizzazione elettronica, riproduzione e adattamento totale o parziale, con qualsiasi mezzo
(compresi microfilm e copie fotostatiche), sono riservati per tutti i Paesi.
NARDI.indd 2 13/07/13 13:30
PREsentaZIONE
È mio grande piacere presentare questo libro che rappresenta un manuale di pratica utilità
clinica, frutto di un accurato lavoro svolto da esperti della cardiologia italiana e del suo princi-
pale autore e ispiratore Federico Nardi.
La farmacoterapia delle patologie cardiovascolari ha presentato un’enorme espansione negli
ultimi decenni, con una particolare accelerazione nel campo della terapia della fibrillazione
atriale e delle complicanze a essa associate, prima tra tutte lo stroke.
La fibrillazione atriale (FA) rappresenta oggi l’aritmia sostenuta di più frequente riscontro
nella pratica clinica ed è responsabile del più alto impatto in termini di ospedalizzazioni, acces-
si ambulatoriali e costi diretti e indiretti per la sanità.
La sua prevalenza nella popolazione generale (dell’ordine dell’1% con picchi sino al 9%
negli ultraottantenni) sembrerebbe essere in rapido incremento negli anni a venire, con una
previsione entro l’anno 2050 di un notevole aumento dei pazienti affetti da FA negli Stati
Uniti (dagli attuali 2,5-6 milioni a 6-15 milioni).
Prevenire, quindi, le sequele cliniche di tale evento morboso rappresenta oggi un dovere cui
ogni cardiologo debba dedicare ogni sforzo assistenziale.
La terapia anticoagulante orale (TAO) a base di dicumarolici costituisce da molti anni il
trattamento specifico di maggiore importanza per la cura e la prevenzione delle malattie trom-
boemboliche ed è praticata routinariamente dal cardiologo e dall’internista che, sottoponendo
il paziente a periodici controlli, ne ottimizzano l’efficacia riducendone al minimo i rischi.
I pazienti sottoposti a questa terapia sono molto numerosi nel nostro Paese come in tutto il
mondo e tendono ad aumentare costantemente tanto che oggi se ne contano circa un milione
trattati con dicumarolici in Italia, pari al 2% della popolazione totale, con un incremento rile-
vante, soprattutto fra le persone anziane.
Purtroppo, nonostante una meticolosa e accurata sorveglianza della TAO mediante il moni-
toraggio regolare e sistematico dell’INR da parte del medico e del paziente, la complicanza più
frequente relativa all’impiego di warfarin e dicumarolici rimane certamente quella emorragica.
L’avvento dei nuovi farmaci anticoagulanti orali a dose fissa (NAO), già approvati per la
vendita in Europa e di imminente uscita in Italia, rappresenta da un canto la risposta alla
grande aspettativa per la loro dimostrata efficacia insieme alla riduzione fino al 70% del
rischio di emorragie cerebrali e dall’altro canto suscita apprensione per le incognite relative
alla gestione dello switching dalla terapia convenzionale ai NAO, alla gestione della dose
ottimale e alla scelta di quale NAO e per quale paziente, a come far fronte alla necessità di
una pronta ricoagulazione, tanto per citarne alcune.
Le risposte a questi e a molti altri quesiti sono contenute in quest’opera ormai necessaria
visto lo sviluppo del settore. Le 11 sezioni di cui è composta spaziano dalla fisiologia dell’emo-
stasi e della coagulazione al trattamento del tromboembolismo nei diversi setting patologici,
NARDI.indd 3 13/07/13 13:30
NUOVI ANTICOAGULANTI ORALI
IV dalla gestione dello switching “da TAO a NAO” alla gestione delle complicanze emorragiche
acute con i NAO, dal ruolo dell’infermiere nell’approccio al paziente anticoagulato ai trucchi
e ai suggerimenti per l’utilizzo dei NAO, per finire con una dettagliata descrizione delle diver-
se metodiche ecocardiografiche, RMN e TC cardio per la migliore stratificazione del rischio
tromboembolico.
Ogni sezione, inoltre, include un’ampia e comprensiva varietà di immagini, illustrazioni e
tabelle che rappresenta un rilevante strumento di insegnamento visivo.
I continui progressi tecnologici in campo aritmologico, l’avvento dei nuovi farmaci antiarit-
mici e anticoagulanti orali (dabigatran, rivaroxaban, apixaban), il maggiore ricorso a tecniche
di ablazione transcatetere della fibrillazione atriale, l’iniziale diffondersi dell’utilizzo dei nuovi
dispositivi per la chiusura dell’auricola hanno rappresentato i principali miglioramenti delle
terapie già esistenti dagli ultimi 10 anni e molti altri si stanno aggiungendo in questi giorni.
Avere ancora il desiderio di mettersi a disposizione della comunità medica realizzando un
compendio cartaceo di informazioni scientifiche aggiornate su nuove categorie farmacologiche
è meritevole e apprezzabile.
Desidero pertanto congratularmi con gli editori e con tutti gli autori di quest’opera per aver
sviluppato quello che credo sarà un manuale pratico di rilevante importanza per l’apprendi-
mento e l’approfondimento delle conoscenze concernenti l’utilizzo dei NAO.
Mi auguro che quest’opera incontri il favore e l’apprezzamento dei cardiologi italiani e di
tutta la classe medica e che possa contribuire consistentemente a quell’aggiornamento cultura-
le da cui deriva il miglior beneficio per i nostri pazienti.
Michele Massimo Gulizia
Direttore UOC. Cardiologia
A.R.N.A.S. “Garibaldi-Nesima”, Catania
NARDI.indd 4 13/07/13 13:30
PREfaZIONE
“… se invero uno propone ad un
altro cose che non sono incluse nei
principi per sé noti, o che non
appaiono chiaramente incluse,
non produrrà in lui sapere,
ma forse opinione o fede”.
Tommaso d’Aquino
Quando nel 1930 circa, venne descritta una strana “epidemia emorragica” di bovini, nessu-
no poteva immaginare che a un secolo di distanza, quella sostanza incriminata “il dicumarolo”,
contenuta nel trifoglio odoroso, avrebbe salvato e continuato a salvare tante vite.
Le scoperte scientifiche sono costellate da tanti personaggi illustri, alcuni perseveranti nella
ricerca altri coraggiosi e illuminati da una buona stella, come il presidente Eisenhower che
provò su se stesso, quello che fino ad allora era considerato solo un veleno per topi, aprendo al
mondo intero l’era della terapia anticoagulante orale.
Nonostante il secolo trascorso, il campo delle cure era e rimane in rapido mutamento e te-
nere il passo con questa turbolenta evoluzione è impresa ardua sia per i clinici che i ricercatori.
Così abbiamo pensato un testo su vecchi e nuovi anticoagulanti orali, che potesse mettere a
disposizione di medici, infermieri e personale sanitario in genere, nozioni tecnico-scientifiche
all’insegna dei più recenti trial clinici senza, però, tralasciare gli aspetti di pura utilità pratica
nel campo dell’anticoagulazione.
Ma un testo di questo tipo poteva riuscire solo con l’ausilio, la collaborazione e l’integra-
zione di tanti professionisti che spaziano dalla cardiologia, alla medicina interna, all’anestesia
e alle scienze infermieristiche. Pertanto, grazie al prezioso aiuto dei Co-editor e dei tanti Co-
autori, penso che questo testo sia meritevole di entrare a far parte del bagaglio culturale del
professionista in campo sanitario.
Federico Nardi
Resp. Ecocardiografia II livello, SOC Cardiologia, Ospedale Castelli, Verbania
Prof. a contr. facoltà di Medicina e Chirurgia dell’Università Vita-Salute San Raffaele, Milano
NARDI.indd 5 13/07/13 13:30
AUTORI
Daniele Andreini
Unità Operativa TC Cardiovascolare, Centro Cardiologico Monzino, IRCCS, Milano
Dipartimento di Scienze Cliniche e di Comunità, Sezione Cardiovascolare, Università degli Studi di Milano
Gian Carlo Avanzi
Medicina e Chirurgia d’Accettazione e d’Urgenza, AOU “Maggiore della Carità”, Novara
Università del Piemonte Orientale “A. Avogadro”, Novara
Maria Renata Bacchin
Struttura Complessa di Anestesia e Terapia Intensiva Post Operatoria e del dolore,
Istituto Ortopedico Rizzoli, Bologna
Stefano Bertuol
SOC Cardiologia, Ospedale Castelli, Verbania
Stefano Bonarelli
Struttura Complessa di Anestesia e Terapia Intensiva Post Operatoria e del dolore,
Istituto Ortopedico Rizzoli, Bologna
Angelo Sante Bongo
Divisione di Cardiologia Ospedaliera, AOU Maggiore della Carità, Novara
Mauro Campanini
Medicina Interna 2, Centro Trombosi, AOU “Maggiore della Carità”, Novara
Giancarlo Casolo
Struttura Complessa di Cardiologia, Ospedale Versilia, Camaiore
Luigi Mario Castello
Medicina e Chirurgia d’Accettazione e d’Urgenza, AOU “Maggiore della Carità”, Novara
Università del Piemonte Orientale “A. Avogadro”, Novara
Chiara Cavallino
Divisione di Cardiologia Ospedaliera, AOU Maggiore della Carità, Novara
Claudio Cimminiello
Dipartimento Internistico, PO di Vimercate, AO Desio e Vimercate
Paolo Colonna
Diagnostica non invasiva, Cardiologia, Ospedale Policlinico di Bari
Gabriele Iraghi
Struttura Complessa di Cardiologia Azienda Sanitaria Locale, Verbano Cusio Ossola
NARDI.indd 7 13/07/13 13:30
VIII NUOVI ANTICOAGULANTI ORALI
Alessandro Lupi
Divisione di Cardiologia Ospedaliera, AOU Maggiore della Carità, Novara
Sergio Macciò
Divisione di Cardiologia, Ospedale S. Andrea, Vercelli
Ennio Michelotto
Divisione di Cardiologia Ospedaliera, AOU Maggiore della Carità, Novara
Mauro Molteni
Medicina Alta Intensità, Dipartimento Internistico, PO di Vimercate, AO Desio e Vimercate
Federico Nardi
Struttura Complessa di Cardiologia, Ospedale Castelli, Verbania
Eraldo Occhetta
SSD Elettrofisiologia e Cardiostimolazione, Dipartimento Cardiologico, AOU Maggiore della Carità, No-
vara
Mirella Pettorusso
Ospedale Civile Legnano, Milano
Roberta Re
Medicina Interna 2, Centro Trombosi, AOU “Maggiore della Carità”, Novara
Andrea Rognoni
Divisione di Cardiologia Ospedaliera, AOU Maggiore della Carità, Novara
Elisa Rondano
Divisione di Cardiologia, Ospedale S. Andrea, Vercelli
Vittoria Sorrentino
Ospedale Civile Legnano, Milano
NARDI.indd 8 13/07/13 13:30
INDICE
PRESENTAZIONE ..................................................................................................................................................................... V
Prefazione ............................................................................................................................................................................ VII
AUTORI .......................................................................................................................................................................................... IX
1 fisiologia dell’emostasi e della coagulazione
S. Bertuol, F. Nardi, G. Iraghi ......................................................................................................................................... 1
2 EFFICACIA E RISCHIO EMORRAGICO DEI FARMACI ANTICOAGULANTI
TRADIZIONALI: DAGLI STUDI CLINICI AL MONDO REALE
M. Molteni, C. Cimminiello ............................................................................................................................................. 9
3 TRATTAMENTO DEL TROMBOEMBOLISMO VENOSO: TERAPIE ATTUALI
E PROSPETTIVE CON I NAO
M. Campanini, R. Re ....................................................................................................................................................... 29
4 PROFILASSI DELLA trombosi venosa profonda
e dell’EMBOLIA POLMONARE NEL PAZIENTE ORTOPEDICO COMPLESSO
S. Bonarelli, M.R. Bacchin ............................................................................................................................................. 43
5 PROFILASSI DELLA TROMBOEMBOLIA NELLA FIBRILLAZIONE ATRIALE
E NELL’ABLAZIONE
E. Rondano, E. Occhetta ............................................................................................................................................... 57
6 NUOVI ANTICOAGULANTI ORALI NELLE SINDROMI CORONARICHE ACUTE
A. Lupi, A. Rognoni, A.S. Bongo, F. Nardi ................................................................................................................ 69
7 NAO: TIPS AND TRICKS - DALLA FARMACOLOGIA ALLA CLINICA
E QUESTIONI IRRISOLTE
A. Rognoni, A. Lupi, C. Cavallino, A.S. Bongo, F. Nardi ...................................................................................... 79
8 GESTIONE DELLE COMPLICANZE EMORRAGICHE ACUTE NEI PAZIENTI
IN TRATTAMENTO CON I NUOVI ANTICOAGULANTI ORALI
L.M. Castello, G.C. Avanzi .............................................................................................................................................. 87
9 APPROCCIO AL PAZIENTE IN TERAPIA ANTICOAGULANTE E GESTIONE DELLE
COMPLICANZE EMORRAGICHE DAL PUNTO DI VISTA INFERMIERISTICO
V. Sorrentino, M. Pettorusso......................................................................................................................................... 95
10 SWITCHING DA TAO A NAO
S. Macciò, E. Rondano ................................................................................................................................................ 111
11 RUOLO DELLA DIAGNOSTICA PER IMMAGINI NELLA STRATIFICAZIONE
DEL RISCHIO TROMBOEMBOLICO nella fibrillazione atriale
F. Nardi, P. Colonna, E. Michelotto, D. Andreini, G. Casolo ........................................................................... 117
NARDI.indd 9 13/07/13 13:30
Fisiologia dell’emostasi
e della coagulazione 1
S. Bertuol, F. Nardi, G. Iraghi
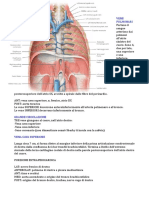
Il processo emocoagulativo-emostatico è un Emostasi primaria (Fig. 1.2)
complesso di eventi articolato e controllato,
che hanno come scopo l’arresto delle emor- Il danno vascolare rappresenta il primum
ragie mediante la formazione del trombo movens nella fisiologica formazione del tappo
emostatico 1. piastrinico, iniziando, così, il processo di ade-
Tale processo (Fig. 1.1) può essere distin- sione delle piastrine al tessuto danneggiato, che
to in due fasi di cui una, cronologicamente segue la fase vascolare mediata dalla liberazio-
precoce, l’emostasi primaria o più semplice- ne di fattori vasocostrittivi quali endothelium-
mente emostasi, porta alla formazione del derived contracting factors, endoteline, adeno-
cosiddetto “trombo bianco” e la seconda, la sin difosfato (adenosine diphosphate, ADP).
coagulazione propriamente detta o emosta- Il processo di adesione è mediato preva-
si secondaria, che porta alla formazione del lentemente dal fattore di von Willebrand
“trombo rosso” 2. (von Willebrand factor, vWF) (proteina pre-
sente sia nel plasma che nella matrice extra-
cellulare del sub-endotelio vascolare), il quale
Via Intrinseca Via Estrinseca permette e favorisce sia l’adesione che la resi-
(attivazione da contatto)
stenza nei confronti delle turbolente correnti
Fattore
XI
tissutale
X di flusso ematico.
(TF) Inoltre, la presenza dei recettori sulla mem-
XII XIIa HKa
TF-I TF-I brana piastrinica favorisce l’adesione delle
IX piastrine stesse al collagene sub-endoteliale.
XIa I processi di attivazione e aggregazione
ATIII piastrinica iniziano dopo la loro adesione e
PL
IXa
VIIIa
vengono favoriti, a loro volta, da diversi me-
ATIII Xa
diatori:
–– plasmatici umorali (adrenalina, trombina
Via Comune PL ecc.);
Va
Protrombina
–– piastrinici, rilasciati dalle piastrine stesse
XIII
ATIII
Trombina LESIONE ENDOTELIALE PIASTRINE ATTIVATE
ATIII
XIIIa
Fibrinogeno Fibrina Rete fibrina - Endothelium-deried - ADP
contractin factors - Serotonina
- Endoteline - Trombossano A2
Attività vasocostringente
Fig. 1.1 Schema delle vie intrinseca, estrinseca e
comune, della cascata coagulativa. Fig. 1.2 Schema emostasi primaria.
NARDI.indd 1 13/07/13 13:30
NUOVI ANTICOAGULANTI ORALI
2 dopo la propria attivazione (ADP, seroto- so il rilascio del fattore attivante le piastrine
nina ecc.); (platelet activating factor, PAF).
–– della matrice extracellulare vasale (collage-
ne, vWF ecc.). Coagulazione
Dopo la fase di attivazione, le piastrine (emostasi secondaria)
“secernono” sostanze contenute al loro inter-
no che amplificano l’aggregazione e inibisco- L’emostasi secondaria avviene mediante
no la fisiologica attività anticoagulante. un complicato processo che, attivato per via
L’aggregazione piastrino-piastrinica richia- intrinseca o estrinseca, porta infine alla for-
ma, a sua volta, ulteriori cellule piastriniche mazione di fibrina.
dal torrente circolatorio, favorendo la forma- Fino a non molto tempo fa, la cascata de-
zione del trombo che viene stabilizzato da gli eventi che porta alla coagulazione veniva
una sorta di rete di fibrina. Sulla superficie scissa in due “vie” ben distinte tra loro: la via
piastrinica è presente la glicoproteina IIb/ estrinseca (oppure detta del fattore tissutale)
IIIa che viene attivata a seguito “dell’attiva- e la via intrinseca (chiamata anche dell’attiva-
zione piastrinica”, rendendola così in grado zione da contatto), riassunte e schematizzate
di legarsi al fibrinogeno e al vWF. Questo nella figura 1.1. Infatti, a oggi è noto che la
rappresenta un passo fondamentale per una via coagulativa pur iniziando dall’esposizio-
rapida formazione di una fitta rete di pon- ne e attivazione del TF attraverso la classica
ti intercellulari di fibrinogeno portando alla via estrinseca, viene completata e amplificata
formazione del tappo emostatico detto anche dalla stessa via intrinseca.
“trombo bianco” (Fig. 1.3), alla quale parte- I fattori della coagulazione rappresentano
cipano anche leucociti e mastociti attraver- proteine plasmatiche che circolano nel tor-
rente ematico in forma inattiva e dalla cui
attivazione a “cascata” si arriva al coagulo.
TAPPO EMOSTATICO O TROMBO BIANCO
La reazione coagulativa, inizia con l’espo-
sizione del fattore tissutale (tissue factor, TF),
Leucociti presente sulla superficie di cellule muscolari
Mastociti
lisce e fibroblasti, esposti al torrente circola-
torio dal danno vasale. Il legame tra il TF e
il fattore VIIa, forma un complesso in grado
di attivare il fattore X in Xa (il quale può es-
Fattore di attivazione piastrinica (PAF)
sere attivato anche dal fattore IXa, grazie alla
funzione del cofattore VIIIa). Il fattore Xa
possiede un’attività diretta nella conversione
della protrombina in trombina, grazie alla
PIASTRINE ATTIVATE presenza del cofattore Va (prodotto dalla pro-
+
Fattore di von Willwbrand teolisi del fattore V regolata dalla trombina
stessa come una sorta di feedback). La trom-
bina è un enzima che permette la conversione
del fibrinogeno in fibrina (matrice insolubile
ADESIONE nel plasma) che viene a essere stabilizzata da
+
AGGREGAZIONE legami favoriti grazie al fattore XIIIa (definito
appunto, fattore stabilizzante la fibrina) deri-
vato dall’attivazione del fattore XIII sempre a
Fig. 1.3 Schema formazione trombo bianco. opera della trombina stessa (Tab. 1-I).
NARDI.indd 2 13/07/13 13:30
1 • Fisiologia dell’emostasi e della coagulazione
3
Tab. 1-I – Principali fattori della cascata coagulativa.
Proteina Struttura Azione
Fattore XII o di Glicoproteina a sintesi epatica, costituita In seguito al suo assorbimento sulla superficie estranea, va
Hageman da una singola catena polipeptidica con incontro a modificazioni conformazionali che espongono i
un peso molecolare di circa 80.000 D. siti attivi e ne determinano l’attività enzimatica. Il fattore XII
attivato (XIIa) agisce sulla pre-callicreina trasformandola in
callicreina, che a sua volta attiva altro fattore XII, amplifican-
do l’effetto del contatto iniziale.
Il fattore XIIa agisce sul fattore XI in presenza di chininogeno
ad alto peso molecolare (HMWK), producendo il fattore XI
attivato (XIa).
Fattore XI Glicoproteina plasmatica con un peso Il fattore XIa agisce nell’attivazione del fattore IX.
molecolare di circa 140.000 D, costi-
tuita da due catene polipeptidiche le-
gate insieme da ponti disolfuro.
Pre-callicreina Polipeptide con peso molecolare di cir- Complesso adsorbito sulla superficie assieme al fattore XII:
ca 80.000 D costituito da una singola è convertita in callicreina mediante una reazione nella quale
catene polipeptidica, che circola nel pla- il fattore XIIa scinde la catene della pre-callicreina formando
sma legata all’HMWK. una catena pesante e una catena leggera, che porta il sito
attivo.
Chininogeno Proteina plasmatica con un peso mo- Agisce come cofattore per la pre-callicreina e per il fattore
ad alto peso lecolare di 120.000 D; XII.
molecolare polipeptide a catena singola.
Fattore IX Polipeptide di 415 aminoacidi, a catena Sintetizzato dal fegato: per la produzione della proteina bio-
singola, di peso molecolare 55.000 D. logicamente attiva è necessaria la vitamina K.
Nel processo di coagulazione la catena inattiva del fattore
IX viene scissa, in due tappe proteolitiche, dal fattore XIa in
presenza di ioni calcio, producendo la forma attivata, costi-
tuita da due catene (fattore IXa).
Agisce nell’attivazione del fattore X.
Fattore X Glicoproteina con un peso molecolare Sintetizzata nel fegato: durante il processo di attivazione, un
di 52.000 D con due catene amino- peptide della catena pesante viene scisso, rilasciando un
acidiche, una catena pesante e una piccolo frammento e smascherando il sito attivo contenen-
leggera, tenute insieme da legami di- te la serina situato nella catena pesante. Il fattore Xa così
solfuro. determinato agisce poi sulla trombina producendo l’enzima
attivo trombina.
Fattore tissutale È una lipoproteina che si trova ubiquita- Proteina di membrana presente in numerosi compartimenti
riamente presente in tutti i tessuti anatomici con diverse funzioni come: inizio della cascata
della coagulazione, mediatore intracellulare fondamentale
nei processi di angiogenesi durante la formazione e accre-
scimento dei tumori e delle metastasi 3.
Durante la formazione del trombo, le piastrine attivate
esprimono delle P selectine; queste molecole di adesione
si legano alle micro particelle che esprimono i contro recet-
tori per le P selectine permettendo in tal modo al trombo
di catturare le micro particelle che rilasceranno il fattore
tissutale.
Il fattore tissutale può esistere in una forma latente (o “crip-
tica”) 4 senza attività pro coagulante, o in una forma attiva
che inizia la cascata della coagulazione.
Protrombina 5 Glicoproteina a catena singola con un Sintetizzata dal fegato: nel processo di trasformazione della
peso molecolare di circa 70.000 D. protrombina in trombina, due legami peptidici della mole-
cola della protrombina vengono scissi dal fattore Xa, con il
conseguente rilascio di trombina. Affinché questa reazione
avvenga in condizioni ottimali è necessaria la presenza del
fattore V (proaccelerina), di fosfolipidi e di ioni calcio.
Fattore V Proteina plasmatica; Sintetizzata dal fegato: agisce da cofattore in diversi processi
peso molecolare pari a 250.000 D. della coagulazione.
(Continua)
NARDI.indd 3 13/07/13 13:30
NUOVI ANTICOAGULANTI ORALI
(segue)
4 Tab. 1-I – Principali fattori della cascata coagulativa.
Proteina Struttura Azione
Fibrinogeno Proteina plasmatica con un peso mo- Sintetizzata dal fegato. La conversione del fibrinogeno in un
(Fig. 1.4) lecolare di circa 350.000 D. È costitu- coagulo stabile di fibrina avviene in tre fasi:
ita da un dimero, ciascuna metà del la trombina agisce sulle catene Aα, Bβ, rilasciando rispettiva-
dimero è composta da tre catene po- mente due fibrinopeptidi A e due fibrinopeptidi B. Si pensa
lipeptidiche diverse, chiamate Aα, Bβ che questi fibrinopeptidi proteggano specifici siti di polime-
e γ. Le catene polipeptidiche sono te- rizzazione sulle molecole originali, e che la loro rimozione
nute assieme da ponti disolfuro, come consenta alle parti rimanenti delle molecole di aggregarsi
pure lo sono le due metà del dimero. spontaneamente, disponendosi una accanto all’altra a for-
mare polimeri di fibrina 6;
fase della reazione che comporta la formazione di legami
covalenti tra i polimeri di fibrina e necessita del fattore XIII;
in seguito all’attivazione da parte della trombina, il fattore
XIII catalizza la formazione di ponti di γ-glutamil-lisina tra le
catene vicine delle molecole di fibrina. In tal modo il coagu-
lo di fibrina è reso più stabile.
Fig. 1.4
Fibrinogeno
Fibrinogeno e fibrina.
Catena β - Catena α - Catena β’ - Catena α’ Modificata da:
Scissione Putnam FW. The Pla-
della trombina
sma Proteins, 2nd ed.
New York: Academic
Press; 1981. p. 148.
Dominio D Dominio D
Catena γ Catena γ’
Dominio E
Fibrina
Fibrinopeptide A
Fibrinopeptide B
Scissione Scissione
della plasmina della plasmina
Scissione Scissione
della plasmina della plasmina
Inibitori plasmatici dai cofattori eparinici e dal sistema della pro-
della coagulazione teina C e della proteina S.
Al fine di limitare il processo emocoagu- Cofattori eparinici
lativo sono indispensabili dei sistemi di con-
troregolazione che permettano una sua mo- L’eparina, escreta prevalentemente dalle
dulazione mediante inibizione. mastocellule a livello endoteliale, necessita,
In particolare questo ruolo viene svolto per l’espletamento della sua azione anticoa-
NARDI.indd 4 13/07/13 13:30
1 • Fisiologia dell’emostasi e della coagulazione
gulante, dell’intervento di alcuni cofattori La mutazione del gene del fattore V pro- 5
eparinici, principalmente il cofattore I (anti- duce un fattore V mutato (fattore V Leiden),
trombina III) e il cofattore II. che induce uno stato di resistenza alla pro-
L’antitrombina III è un’α2-glicoproteina teina C attivata, responsabile di molti casi di
di peso molecolare di circa 65.000 D, sinte- trombosi venosa giovanile.
tizzata in sede epatica; essa si lega all’eparina
a livello di un pentasaccaride eparinico costi- Le piastrine nel
tuito da una sequenza di 5 unità alternate di processo emostatico
glucosamina e acido L-iduronico, formando
un complesso stabile e inattivo, mentre, stac- Le piastrine, piccole cellule anucleate de-
candosi da questo complesso, si renderebbe rivanti dai megacariociti, sono caratterizzate
di nuovo disponibile per la sua azione anti- dalla presenza di numerosi granuli subcel-
coagulante. lulari (granuli α e corpi densi), di un com-
Il cofattore eparinico II è invece una gli- plesso sistema di microtubuli e filamenti, e di
coproteina di 65.000 D che, al contrario mitocondri.
dell’ATIII, inibisce specificamente e sola- I corpi densi contengono adenosin difo-
mente la trombina. sfato (ADP), adenosin trifosfato (adenosine
triphosphate, ATP), 5-HT e ioni calcio. I gra-
Sistema della proteina nuli α contengono invece fibrinogeno, trom-
C e della proteina S bo globulina β, il fattore von Willebrand
(vWF), il fattore piastrinico 4 (platelet factor
La proteina C è una glicoproteina a dop- 4, PF4) e altre sostanze.
pia catena, sintetizzata dal fegato e vitamina Le piastrine contengono anche le proteine
K dipendente, di peso molecolare di circa contrattili actina e miosina, indispensabili
62.000 D. La trombomodulina, una glico- nel determinare le modificazioni morfologi-
proteina posta in posizione transmembranica che che avvengono durante i processi di ade-
sulle cellule endoteliali, in presenza di ioni sione e di aggregazione. Sulla superficie della
calcio forma con la trombina un complesso membrana le piastrine portano numerose
in grado di attivare la proteina C. glicoproteine che agiscono come recettori
La proteina S, una glicoproteina a catena del fibrinogeno e del fattore di von Wille-
singola di peso molecolare di circa 69.000 D, brand.
anch’essa a sintesi epatica oltre che dall’endo- Quando un vaso subisce un danno, l’espo-
telio e dei megacariociti midollari e dipen- sizione delle strutture sottoendoteliali deter-
dente dalla vitamina K, circola nel plasma in mina l’attivazione delle piastrine che iniziano
parte libera e in parte legata a una binding- ad aderire al sito di adesione.
protein, funzionando da cofattore della pro- In questo processo gioca un ruolo determi-
teina C attivata 7. nante la presenza del fattore di von Willebrand;
Il complesso proteina C attivata-proteina esso infatti consente alle piastrine di aderire
S degrada i fattori V e VIII attivati legati ai sia alle strutture sottoendoteliali esposte sia
fosfolipidi in presenza di ioni calcio sulle tra di loro, formando così un tappo emosta-
membrane cellulari endoteliali e piastriniche. tico (Fig. 1.5).
Il deficit di proteina C o di proteina S, Il fattore von Willebrand si lega prima di
determinando una mancata inattivazione dei tutto alle strutture sottoendoteliali, subendo
fattori V e VIII attivati, rappresenta un im- alcune modificazioni conformazionali che gli
portante fattore di rischio per trombosi ve- consentono di reagire con le glicoproteine di
nosa. membrana delle piastrine e di costituire un
NARDI.indd 5 13/07/13 13:30
NUOVI ANTICOAGULANTI ORALI
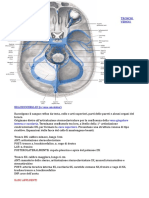
6 Attivazione Fig. 1.5 Attivazione
Aggregazione
piastrinica Piastrine piastrinica piastrinica.
FVa
attivate
FIIa FXa
FIXa FVIIIa
Piastrina Piastrine FVa
FVIIIa FXa attivate
FIIa FIIa FXa
FX FIXa FVIIIa FII
FVIII Coagulazione
FIIa FIIa
FVII FIIa
Trombina FIXa FIIa
FII FIIa Trombi
FXa FX FIX piastrinici
FVa Trombina
FVa FXa
Fibrina
Cellule endoteliali TF FVIIa
Cellule muscolari lisce
ponte tra l’endotelio e le piastrine e tra le bolismo dell’ATP a opera della ATPasi, e il
piastrine stesse. rilascio di ADP, 5-HT e altre amine, trom-
Dopo la fase di adesione, le piastrine bossano A2 e PF3. In particolare l’ADP e
vanno incontro a complesse modificazioni il trombossano A2 sono composti estrema-
(Fig. 1.6) biochimiche e fisiche che produ- mente potenti nel provocare l’aggregazione
cono importanti effetti sulle piastrine circo- piastrinica e nel favorire una ulteriore adesio-
stanti. ne piastrinica.
La più importante è rappresentata dalla In seguito a questo stadio di adesione e
reazione di rilascio, che comporta il cata- di coesione le piastrine iniziano a perdere le
loro membrane di superficie e si fondono,
dando origine a una massa amorfa e ialina;
contemporaneamente comincia ad apparire
un reticolo di fibrina che, come già detto,
completa la formazione di un tappo emosta-
tico fortemente compatto e aderente al vaso
danneggiato.
Ruolo del laboratorio nella
terapia anticoagulante
orale “tradizionale” 8, 9
L’esperienza clinica quotidiana si avvale in
modo molto proficuo delle metodiche di la-
boratorio che si sono sviluppate negli anni e
che consentono di parametrare e monitoriz-
zare il processo della coagulazione.
Fig. 1.6 Piastrine attivate, viste al microscopio Di seguito si riportano brevi cenni sulle
elettronico. principali metodiche a disposizione.
NARDI.indd 6 13/07/13 13:30
1 • Fisiologia dell’emostasi e della coagulazione
Tempo di tromboplastina dizzazione degli effetti della terapia anticoa- 7
parziale (PTT) gulante orale con inibitori della vitamina K.
Modalità di esecuzione. – Viene esegui- Tempo di trombina. – Misura il tempo ri-
to su un campione di sangue mescolato con chiesto per la formazione del coagulo di fi-
citrato; il plasma viene separato e posto in brina in un campione di plasma citrato dopo
una provetta in cui vengono aggiunti calcio, l’aggiunta di una quantità definita di trom-
agenti attivanti come il caolino (che pro- bina e di calcio. Il test valuta quindi l’inte-
duce un’attivazione da contatto ottimale) e razione trombina-fibrinogeno, in quanto il
un’emulsione di fosfolipidi (sostituti piastri- processo coagulativo osservato salta sia la via
nici). Il tempo impiegato per la formazione intrinseca che quella estrinseca e utilizza solo
del coagulo in queste condizioni rappresenta la parte terminale della via comune. General-
il tempo di tromboplastina parziale attivato mente i valori normali sono compresi tra 10
(activated partial thromboplastin time, aPTT), e 15 secondi.
che varia normalmente tra i 28 e i 40 secondi.
L’aPTT valuta l’efficacia della via intrinseca e Indicazione clinica. – Il tempo di trombi-
della via comune della coagulazione. na risulta aumentato nei casi in cui vi sia un
deficit di fibrinogeno o in cui siano presenti
Indicazione clinica. – Monitoraggio del in circolo anticoagulanti attivi, come l’epari-
processo della coagulazione nei pazienti che na, in grado di interferire con l’attività della
sono in terapia con eparina non frazionata. trombina. Inoltre, il tempo di trombina può
essere utilizzato per valutare l’attivazione del-
Tempo di protrombina la via fibrinolitica; infatti, l’attivazione della
(PT o tempo di Quick) fibrinolisi porta alla formazione di plasmi-
na, un enzima che idrolizza le molecole di
Modalità di esecuzione. – Necessita di fibrinogeno e di fibrina; in seguito a ciò il
tromboplastina tissutale e calcio come rea- fibrinogeno plasmatico può essere diminuito
genti. Questi due reagenti, quando vengono oppure può accadere che l’interazione trom-
aggiunti al plasma citrato, sono in grado, bina-fibrinogeno venga inibita, per competi-
da soli, di attivare direttamente il fattore X zione, dalla presenza nel plasma dei prodotti
attraverso la via estrinseca. I reagenti sono di degradazione di fibrina e fibrinogeno, con
standardizzati in modo da permettere, nel conseguente prolungamento del tempo di
plasma normale, la formazione di un coagulo trombina.
solido di fibrina in un tempo compreso tra
11 e 13 secondi. Ruolo del laboratorio nei
Dato che i valori di PT dipendono dal tipo pazienti in terapia con nuovi
di reagente utilizzato e sono pertanto soggetti anticoagulanti orali 10
ad ampie variazioni tra laboratorio e laborato-
rio, il suo valore è stato standardizzato secon- Nei pazienti in terapia con nuovi anticoa-
do il metodo INR (international normalized gulanti orali (NAO), il monitoraggio di la-
ratio), che mette in relazione la preparazione boratorio non è generalmente necessario.
tromboplastinica utilizzata dallo specifico la- Fanno tuttavia eccezioni alcune condizio-
boratorio con un reattivo standard. ni, dettagliate come segue:
–– i pazienti che si presentino in emergenza
Indicazione clinica. – La più comune ap- con eventi trombotici o emorragici e senza
plicazione del valore di INR è nella standar- chiare indicazioni in merito alla terapia.
NARDI.indd 7 13/07/13 13:30
NUOVI ANTICOAGULANTI ORALI
8 In queste circostanze, può essere utile co- di INR che è invece tradizionalmente usata
noscere la tipologia del NAO assunto, e il per il monitoraggio degli antagonisti della vi-
dosaggio ematico attuale; tamina K.
–– la necessità di antagonizzare rapidamente I risultati di entrambi i test possono anche
l’effetto anticoagulante del farmaco; essere espressi in termini di concentrazio-
–– la necessità di sottoporre pazienti in tera- ne del farmaco mediante interpolazione del
pia con NAO a interventi invasivi; tempo di coagulazione o dell’assorbanza del
• i pazienti con insufficienza renale o campione in esame su una curva di calibra-
epatica, in cui il metabolismo dei NAO zione definita localmente utilizzando plasma
può essere alterato; calibranti contenenti rivaroxaban.
–– l’interazione con altri farmaci che possono
ridurre o potenziare l’effetto dei NAO; Bibliografia
–– i pazienti con estremi di peso (eccessiva
magrezza o obesità). 1. Colman RW, et al. Hemostasis and Throm-
bosis: Basic Principles and Clinical Practice,
Farmaci e test ed.3. Philadelphia: JB Lippincott; 1994.
2. Butenas S, van’t Veer C, Cawthern K, et al.
Dabigratan Models of Blood Coagulation, Blood Coagu-
lation & Fibrinolysis. 2000;11: S9-S13.
Viene raccomandata l’esecuzione del tem- 3. Furie B, Furie BC. Mechanisms of thrombus
po di trombina diluito (diluted thrombin formation. N Engl J Med 2008;359:938-49.
time, dTT), del tempo di ecarina (ecaring 4. Giesen PL, Rauch U, Bohrmann B, et al.
clotting time, ECT) o del tempo di trombina Blood-borne tissue factor: another view
(thrombin clotting time, TCT). of thrombosis. Proc Natl Acad Sci U S A
I risultati dei suddetti test devono essere 1999;96:2311-5.
espressi in termini di rapporto (paziente su 5. Bloom AL. Physiology of blood coagulation.
normale), o come concentrazione del farma- Haemostasis 1990;20(Suppl. 1):14-29.
co mediante interpolazione del tempo di coa- 6. Mosesson MW. Fibrinogen and fibrin struc-
gulazione del campione in esame su una cur- ture and function. J Thromb Haemast 2005;
3(8):1894-04.
va di calibrazione definita localmente utiliz-
7. Manzato F, Lippi G, Franchini M, et al. Fi-
zando plasma calibranti contenti dabigratran.
siopatologia della coagulazione: nuove acqui-
sizioni, biochimica clinica, 2004;28(4).
Rivaroxaban 8. Sacher RA, McPherson RA. Widmann’s
Si raccomanda l’esecuzione dell’attività Clinical Interpretation of Laboratory Tests.
anti-FXa o del tempo di protrombina (pro- McGraw-Hill, 11th edition.
thrombin time, PT). Il primo test risultereb- 9. Bombeli T, Spahn DR. Updates in periop-
erative coagulation: physiology and man-
be più sensibile a basse concentrazioni di ri- agement of thromboembolism and haemor-
varoxaban, mentre il secondo, a oggi, è più rhage. Br J Anaesth 2004;93(2):275-87.
accessibile a tutti i laboratori clinici. 10. Testa S, Antonucci G, Martini G, et al. Il
I risultati del PT devono essere espressi in ruolo del laboratorio nel monitoraggio delle
termini di rapporto (paziente su normale), nuove terapie antitrombotiche. RIMeL/
mentre è sconsigliata l’espressione in termini IJLaM 2005;1(Suppl.).
NARDI.indd 8 13/07/13 13:30
Das könnte Ihnen auch gefallen
- Manuale TAODokument46 SeitenManuale TAOMarco MastriaNoch keine Bewertungen
- Aims - Manuale Covid-19Dokument90 SeitenAims - Manuale Covid-19Kristi ÇakoNoch keine Bewertungen
- Epatiti Virali e AIDS in Odontoiatria PDFDokument41 SeitenEpatiti Virali e AIDS in Odontoiatria PDFSina MardukNoch keine Bewertungen
- FADDokument46 SeitenFADPietro BracagliaNoch keine Bewertungen
- Blocchi Di FasciaDokument46 SeitenBlocchi Di FasciaSara DagninoNoch keine Bewertungen
- EO Neurologico MotilitaDokument49 SeitenEO Neurologico MotilitaFraNoch keine Bewertungen
- Apparato Cardiocircolatorio 2 e LinfaticoDokument282 SeitenApparato Cardiocircolatorio 2 e LinfaticoFrusi VincenzoNoch keine Bewertungen
- Monitoraggi e Supporti in IcuDokument222 SeitenMonitoraggi e Supporti in IcuAgnese ValentiniNoch keine Bewertungen
- Sbobine Corso Di Diagnostica Per ImmaginiDokument349 SeitenSbobine Corso Di Diagnostica Per ImmaginiVerdiana CapoNoch keine Bewertungen
- Accessi Venosi Centrali, 2014Dokument32 SeitenAccessi Venosi Centrali, 2014Dario ToschiNoch keine Bewertungen
- EmogasanalisiDokument13 SeitenEmogasanalisiMartino DianaNoch keine Bewertungen
- Seminario La Dialisi 4-11-2013Dokument128 SeitenSeminario La Dialisi 4-11-2013infermierNoch keine Bewertungen
- Picc MidlineDokument40 SeitenPicc MidlineDario ToschiNoch keine Bewertungen
- Dott. Buzzi Ortopedia - Tendinite Rotulea PDFDokument50 SeitenDott. Buzzi Ortopedia - Tendinite Rotulea PDFXXXXXXXXNoch keine Bewertungen
- Santilli 002 Libro Linee Guida Ed Evidenze Scientifiche in Medicina Fisica e RiabilitDokument1.076 SeitenSantilli 002 Libro Linee Guida Ed Evidenze Scientifiche in Medicina Fisica e RiabilitCinzia MarinaroNoch keine Bewertungen
- Metabolismo e CecDokument51 SeitenMetabolismo e CecPIPPORUBBATONoch keine Bewertungen
- Appunti Di Spirometria VademecumDokument32 SeitenAppunti Di Spirometria VademecummastermedcompNoch keine Bewertungen
- Manuale Corso Livello AvanzatoDokument178 SeitenManuale Corso Livello AvanzatoAntony GattaNoch keine Bewertungen
- Ambiente e Biotecnologie. l diritto allo sviluppo sostenibile per le generazioni futureVon EverandAmbiente e Biotecnologie. l diritto allo sviluppo sostenibile per le generazioni futureNoch keine Bewertungen
- Dott. Buzzi Ortopedia - Lombalgia PDFDokument51 SeitenDott. Buzzi Ortopedia - Lombalgia PDFXXXXXXXXNoch keine Bewertungen
- La Terapia Manuale (Modalità Compatibilità)Dokument6 SeitenLa Terapia Manuale (Modalità Compatibilità)GiovanniNoch keine Bewertungen
- Gestione Del Recupero Dell'infortunio Del Giovane Calciatore 2 ParteDokument21 SeitenGestione Del Recupero Dell'infortunio Del Giovane Calciatore 2 Partealleniamo100% (1)
- Triathlon il manuale: Prefazione e contributi a cura di Dario "Daddo" NardoneVon EverandTriathlon il manuale: Prefazione e contributi a cura di Dario "Daddo" NardoneNoch keine Bewertungen
- Fattore Tempo Nella Medicina D'urgenzaDokument40 SeitenFattore Tempo Nella Medicina D'urgenzacrisse41670100% (1)
- Linee Guida Per La Profilassi Del Tromboembolismo Venoso PDFDokument137 SeitenLinee Guida Per La Profilassi Del Tromboembolismo Venoso PDFAngelo MallardiNoch keine Bewertungen
- Mesoterapia Manuale 1110 OkDokument71 SeitenMesoterapia Manuale 1110 OkRiccardo FlorisNoch keine Bewertungen
- Le Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavalliDokument45 SeitenLe Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavallissorin02Noch keine Bewertungen
- La Scienza Per Tutti: Il Mondo Dei Farmaci Vol. 1Von EverandLa Scienza Per Tutti: Il Mondo Dei Farmaci Vol. 1Noch keine Bewertungen
- Lez SpallaDokument197 SeitenLez SpallamastermedcompNoch keine Bewertungen
- CVC e CVP SimeuDokument24 SeitenCVC e CVP SimeuStefano Peroni100% (1)
- Dott. Buzzi Ortopedia - Osteoporosi Paget Osteomalacia PDFDokument79 SeitenDott. Buzzi Ortopedia - Osteoporosi Paget Osteomalacia PDFXXXXXXXXNoch keine Bewertungen
- La NIRS Nella Chirurgia Della Dissezione Aortica Di Tipo Stanford ADokument21 SeitenLa NIRS Nella Chirurgia Della Dissezione Aortica Di Tipo Stanford APasquale AstoreNoch keine Bewertungen
- Martinelli - MD.Orecchio InternoDokument19 SeitenMartinelli - MD.Orecchio InternoMartinelliMD100% (2)
- L'Amore è la Medicina Più Potente: Come trasformare il cervello nel più efficiente produttore di farmaci che esistaVon EverandL'Amore è la Medicina Più Potente: Come trasformare il cervello nel più efficiente produttore di farmaci che esistaNoch keine Bewertungen
- Anticoagulanti e Rischio Emorragico e TromboticoDokument67 SeitenAnticoagulanti e Rischio Emorragico e TromboticoGino FuscoNoch keine Bewertungen
- Attività motoria per gli anziani. Politica sanitaria e scelte operativeVon EverandAttività motoria per gli anziani. Politica sanitaria e scelte operativeNoch keine Bewertungen
- Standard Italiani Per La Cura Dell'obesità 2013Dokument172 SeitenStandard Italiani Per La Cura Dell'obesità 2013scribdtinda100% (1)
- Dott. Buzzi Ortopedia - Dorsale PDFDokument61 SeitenDott. Buzzi Ortopedia - Dorsale PDFXXXXXXXXNoch keine Bewertungen
- Ventilatori Per AnestesiaDokument68 SeitenVentilatori Per AnestesiaAntonio Pace100% (1)
- Emogasanalisi Arteriosa PDFDokument47 SeitenEmogasanalisi Arteriosa PDFJessica PopeNoch keine Bewertungen
- L'infermiere, La Terapia Farmacologica e Le Vie Di SomministrazioneDokument88 SeitenL'infermiere, La Terapia Farmacologica e Le Vie Di SomministrazioneclementinaclementinaNoch keine Bewertungen
- L’apprendimento dei fondamentali individuali del gioco del calcio riferito a ragazzi in età compresa fra i dieci ed i dodici anni (Categoria Esordienti)Von EverandL’apprendimento dei fondamentali individuali del gioco del calcio riferito a ragazzi in età compresa fra i dieci ed i dodici anni (Categoria Esordienti)Noch keine Bewertungen
- Lesioni MuscolariDokument71 SeitenLesioni MuscolarieugenioNoch keine Bewertungen
- Suture Chirurgiche: Un Manuale Pratico sui Nodi Chirurgici e sulle Tecniche di Sutura Utilizzate in Pronto Soccorso, Chirurgia, e Medicina GeneraleVon EverandSuture Chirurgiche: Un Manuale Pratico sui Nodi Chirurgici e sulle Tecniche di Sutura Utilizzate in Pronto Soccorso, Chirurgia, e Medicina GeneraleNoch keine Bewertungen
- L'Insufficienza Respiratoria PDFDokument87 SeitenL'Insufficienza Respiratoria PDFPaoly PalmaNoch keine Bewertungen
- SCIACQUI! Se vuoi diventare ricco devi fare il dentistaVon EverandSCIACQUI! Se vuoi diventare ricco devi fare il dentistaNoch keine Bewertungen
- Addendum Alle Linee Guida Per La Profilassi Del Tromboembolismo VenosoDokument18 SeitenAddendum Alle Linee Guida Per La Profilassi Del Tromboembolismo VenosoAlessandro ZadraNoch keine Bewertungen
- Orari FTM Ritorno 2019Dokument3 SeitenOrari FTM Ritorno 2019Alessandro ZadraNoch keine Bewertungen
- VOLTURA Acque Veronesi Modulo-MGI-08-31-02Dokument6 SeitenVOLTURA Acque Veronesi Modulo-MGI-08-31-02Alessandro Zadra0% (1)
- Modulo ISTR 01Dokument40 SeitenModulo ISTR 01Alessandro ZadraNoch keine Bewertungen
- VOLTURA Acque Veronesi Modulo-MGI-08-31-02Dokument6 SeitenVOLTURA Acque Veronesi Modulo-MGI-08-31-02Alessandro Zadra0% (1)
- Orario Di Lavoro Del Medico in Formazione Specialistica 1Dokument4 SeitenOrario Di Lavoro Del Medico in Formazione Specialistica 1Alessandro ZadraNoch keine Bewertungen
- ARTICOLAZIONIDokument5 SeitenARTICOLAZIONIAlessandro ZadraNoch keine Bewertungen
- Dosaggi Tossina BotulinicaDokument11 SeitenDosaggi Tossina BotulinicaAlessandro ZadraNoch keine Bewertungen
- Bando Istruzioni Riapertura Bando MMG DGRV 1431 Del 2.10.2018Dokument13 SeitenBando Istruzioni Riapertura Bando MMG DGRV 1431 Del 2.10.2018Alessandro ZadraNoch keine Bewertungen
- Luoghi AnatomiciDokument2 SeitenLuoghi AnatomiciAlessandro ZadraNoch keine Bewertungen
- Fast HugDokument1 SeiteFast HugAlessandro ZadraNoch keine Bewertungen
- Circolazione Del Sangue Nel Feto A TermineDokument1 SeiteCircolazione Del Sangue Nel Feto A TermineAlessandro ZadraNoch keine Bewertungen
- Correzione IoniDokument1 SeiteCorrezione IoniAlessandro ZadraNoch keine Bewertungen
- Plessi Venosi VertebraliDokument2 SeitenPlessi Venosi VertebraliAlessandro ZadraNoch keine Bewertungen
- Vena AscellareDokument2 SeitenVena AscellareAlessandro ZadraNoch keine Bewertungen
- Nefropatia Da MDCDokument1 SeiteNefropatia Da MDCAlessandro ZadraNoch keine Bewertungen
- Arteria PopliteaDokument3 SeitenArteria PopliteaAlessandro ZadraNoch keine Bewertungen
- Vena Cava InferioreDokument2 SeitenVena Cava InferioreAlessandro ZadraNoch keine Bewertungen
- Vena Cava SuperioreDokument3 SeitenVena Cava SuperioreAlessandro ZadraNoch keine Bewertungen
- NICE Shock IpovolemicoDokument8 SeitenNICE Shock IpovolemicoAlessandro ZadraNoch keine Bewertungen
- Ordine SteinhartDokument1 SeiteOrdine SteinhartAlessandro ZadraNoch keine Bewertungen
- Tronchi Venosi BrachiocefaliciDokument5 SeitenTronchi Venosi BrachiocefaliciAlessandro ZadraNoch keine Bewertungen
- Prot AntiaggdefDokument27 SeitenProt AntiaggdefAlessandro ZadraNoch keine Bewertungen
- CV AzDokument2 SeitenCV AzAlessandro ZadraNoch keine Bewertungen
- Vivo Sport 2Dokument2 SeitenVivo Sport 2Alessandro ZadraNoch keine Bewertungen