Beruflich Dokumente
Kultur Dokumente
Cuestionario Módulo III
Hochgeladen von
Pamela SaldiasCopyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Cuestionario Módulo III
Hochgeladen von
Pamela SaldiasCopyright:
Verfügbare Formate
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
Cuestionario módulo III
Diplomado en trastornos de la deglución, habla, lenguaje y neurorehabilitación en adultos
modalidad semipresencial
Trabajo módulo III
Docente Fonoaudióloga Belén Briceño
Temuco, diciembre 2016
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
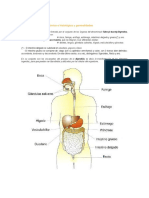
1. De acuerdo a la evaluación fonoaudiológica haga un cuadro separando los signos de
alteración de seguridad no nutritivos y de eficacia no nutritivos y luego otro cuadro
con las alteraciones en la seguridad nutritivas y eficacia nutritivas.
Signos de alteración Signos de alteración Signos de alteración Signos de alteración de efectividad
seguridad no nutritivos efectividad no de seguridad nutritivos
nutritivos nutritivos
- Tos voluntaria - Presión arterial y - Inversión - Fatiga motora
ineficiente frecuencia coordinación - Aumento del tiempo de tránsito
- Gatillamiento final cardiaca alta neumodeglutori oral
esforzado (posible fatiga) a
- Dificultad en - Atoro con néctar
movilidad de - Ruidos en
mejillas auscultación
- Dificultad en cervical luego de
movilización ingerir néctar
lingual - No realiza
- Deglución limpieza
voluntaria lenta espontánea
- Paradegluciones - Dificultad en
propulsión
lingual
2. Mencione aspectos y signos clínicos no nutritivos y nutritivos observados en la
evaluación fonoaudiológica de la deglución que se encuentran conservados.
Aspectos no nutritivos de seguridad y eficiencia conservados:
Seguridad Eficiencia
- Comprensión de órdenes simples - Saturación 95%
- Tos efectiva para limpiar estertores - Degluciones espontáneas de saliva
- Buena sensibilidad labial y lingual - Ausencia de babeo
- Buena hidratación bucal
Aspectos nutritivos de seguridad y eficiencia conservados
Seguridad Eficiencia
- Adecuado gatillamiento deglutorio - Buena aprehensión de cuchara
- Sin cambios en calidad vocal
- Auscultación cervical sin alteraciones
- Signos vitales sin cambios
- Tos espontánea eficiente
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
3. ¿Por qué el evaluador no prosigue con la evaluación de los líquidos claros?
No continúa evaluación con líquidos claros porque presenta dificultades para manejar una
consistencia más segura que el agua por lo que es bastante probable que no sea capaz de
controlar la ingesta de líquidos sin espesar penetrando o aspirado. Los líquidos claros al
tener baja viscosidad disminuyen el tiempo de tránsito oral por lo que es de difícil manejo
para pacientes con alteraciones de control motor oral y de la deglución. (Pires, et.al
2012), (Maldonado, 2015)
4. Mencione el diagnóstico del paciente agregando severidad y escala FOIS.
Disfagia neurogénica orofaríngea (González, 2009) moderada nivel 5 (escala fujishima)
FOIS 3
5. A partir de su evaluación fonoaudiológica, mencione 2 recomendaciones para: el
médico, enfermería, nutricionista, kinesiólogo, familiares.
Médico
1. Espirometría para contrastar con observaciones realizadas mediante auscultación y
verificar posible patología respiratoria.
2. Nasofibroscopía que permita observar mecanismos protectores de vía aérea y si existe
penetración de alimento (líquidos espesados).
Enfermería
1. Es recomendable emplear vía alternativa para hidratar y entregar medicamentos.
2. Higiene oral diaria para mantener salud bucal evitando posibles neumonías por
aspiración de secreciones contaminadas o restos de alimento.
Nutricionista
1. Preparar alimentos en consistencia tipo pudding, que debe ser complementada con
fórmula, cumpliendo así los requerimientos nutricionales del paciente. Hidratación
mediante vía alternativa que será reevaluada luego de terapia fonoaudiológica.
Ingesta terapeútica de líquidos espesados.
2. Planificar ingesta vía oral fraccionada para evitar fatigar en exceso al paciente.
Kinesiólogo
1. Apoyar en posicionamiento del paciente al momento de la ingesta, procurando lograr
una máxima estabilidad, de ser posible en silla, sino en cama a 45°.
2. Entrenamiento para mejorar efectividad de la tos.
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
Familiares
1. Establecer expectativas realistas, respetando indicaciones entregadas por los
profesionales respecto a la alimentación.
2. Mantener un ambiente libre de distractores y exceso de estímulos al momento de la
alimentación, procurando participar junto a algún profesional entrenado.
6. Realice un cuadro mencionando los signos clínicos alterados, cada signo clínico asociado
a un evento fisiopatológico (ejemplo: sialorrea / falta de control motor oral y/o
disminución de sensibilidad intraoral del NC V), cada uno de ellos asociado con una
estrategia terapéutica.
Signo clínico Fisiopatología deglutoria Estrategia terapeútica
Tos voluntaria ineficiente Dificultad o patología Entrenamiento en conjunto con
respiratoria, tonicidad de kinesiología. Dispositivos de
musculatura laríngea y entrenamiento respiratorio,
respiratoria alterada, ejercicios de fuerza para fase
programación de compresiva.
movimientos ineficiente. REACTIVACIÓN
Gatillamiento final esforzado Excursión laríngea Shaker con distintas variaciones,
disminuida, mal degluciones con esfuerzo, masako.
posicionamiento del Deglución con cabeza inclinada hacia
hioides, movilidad y/o abajo.
sensibilidad de musculatura REACTIVACIÓN- COMPENZACIÓN
suprahioidea (V, VII, X)
Dificultad en movilidad de mejillas Alteración en movilidad y/o
Succión de mejillas, variación con
sensibilidad de
sabores y consistencias.
buccinadores (V, VII) REACTIVACIÓN
Dificultad en movilización lingual Alteración de movilidadEjercicios isotónicos de movilización,
lingual, programación de
secuencias de movimientos
movimientos (XII) asociados al acto deglutorio.
REACTIVACIÓN
Paradegluciones Excursión laríngea reducida, Degluciones con esfuerzo, mentón al
debilidad lingual. pecho para aumentar espacio
faríngeo, ejercicios isométricos
linguales.
REACTIVACIÓN- COMPENSACIÓN
No realiza tos espontánea tras Alteración de sensibilidad Degluciones reiteradas, tos
atorarse. faríngea y laríngea (IX, X) voluntaria luego de deglutir.
COMPENSACIÓN
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
Atoro con néctar Penetración Deglución supraglótica, Rotación
cabeza al lado afectado y mentón
abajo.
COMPENSACIÓN
Dificultad en propulsión lingual Movilidad y/o fuerza lingual Ejercicios isométricos linguales.
disminuida (XII) Mentón al pecho.
COMPENSACIÓN- REACTIVACIÓN
Aumento del tiempo de tránsito oral Dificultad en programación Ejercicios de masticación, praxias
de movimientos asociadas a masticación. Adecuación
masticatorios y/o debilidad de consistencias.
lingual (V,VII,XII) COMPENSACIÓN-REACTIVACIÓN
Inversión coordinación Alteración en centro Entrenamiento respiratorio con
neumodeglutoria neumotáxico y apneúsico apoyo de kinesiología. Deglución
supraglótica para aumentar
seguridad del proceso.
COMPENSACIÓN-REACTIVACIÓN
Ruidos en auscultación cervical con Posible acumulación del Realizar varias degluciones, tos
néctar néctar en valléculas, voluntaria y carraspeo para eliminar
penetración sin reacción de residuos.
limpieza o aspiración COMPENSACIÓN
silente. (IX, X)
Hipernasalidad leve Alteración de la movilidad o Producción de fonemas oclusivos
estructura velar (X) en /p/, /t/, /k/ para mejorar movilidad y
relación a hemiparesia FBC contracción velar. Deglución con
derecha. rotación de cabeza al lado afectado.
REACTIVACIÓN-COMPENSACIÓN
Pamela Andrea Saldías Gajardo – Fonoaudióloga - Temuco
Bibliografía
1. Cortes, M. (2010). Guía clínica de terapia para pacientes con disfagia. Manual de guías
clínicas, 2-27.
2. Furkim, A. M., & Sacco, A. B. D. F. (2008). Eficácia da fonoterapia em disfagia
neurogênica usando a escala funcional de ingestão por via oral (FOIS) como marcador.
Rev. CEFAC, 10(4), 503-512.
3. González, R., & Bevilacqua, J. (2009). Disfagia en el paciente neurológico. Rev Hosp Clín
Univ Chile, 20, 252-62.
4. Guillén-Solà, A., Martínez-Orfila, J., Gómez, R. B., Castelló, S. M., & Marco, E. (2011).
Cribaje de la disfagia en el ictus: utilidad de los signos clínicos y el método de
exploración clínica de volumen viscosidad en comparación con la videofluoroscopia.
Rehabilitación, 45(4), 292-300.
5. Moreno, C., García, M. J., & Martinez, C. (2006). Análisis de situación y adecuación de
dietas para disfagia en un hospital provincial. Nutrición Hospitalaria, 21(1), 26-31.
6. Maldonado, d. m. c., & Pedroza, r. m. s. (2015). Consistencias y texturas alimenticias
en disfagia. Perspectiva fonoaudiológica. gastrohnup, 16(2).
7. Pires, Elaine Cristina, Sassi, Fernanda Chiarion, Mangilli, Laura Davison, Limongi, Suelly
Cecília Olivan, & Andrade, Claudia Regina Furquim de. (2012). Food in liquid
consistency and deglutition: a critical review of the literature. Revista da Sociedade
Brasileira de Fonoaudiologia, 17(4), 482-488. https://dx.doi.org/10.1590/S1516-
80342012000400020
8. Vargas M, A. B. Transformaciones de consistencia líquida para disminuir riesgos de
broncoaspiración en personas con lesiones cerebrales: Fundamento de abordaje de la
terapia fonoaudiológica. Revista Internacional de Salud. 2015; 2(1).
Das könnte Ihnen auch gefallen
- Intervención logopédica en transtornos de la vozVon EverandIntervención logopédica en transtornos de la vozBewertung: 5 von 5 Sternen5/5 (8)
- Comunicacion No VervalDokument18 SeitenComunicacion No VervalIsabella Diaz Bermeo100% (2)
- Disfagia: clasificación y fisiopatologíaDokument14 SeitenDisfagia: clasificación y fisiopatologíaPia Hernandez100% (4)
- Evaluación Deglución NeonatosDokument27 SeitenEvaluación Deglución NeonatosCynthia Rodríguez RamosNoch keine Bewertungen
- DEGLUCIÓN ATÍPICA: CONCEPTO, FASES Y CONSECUENCIASDokument35 SeitenDEGLUCIÓN ATÍPICA: CONCEPTO, FASES Y CONSECUENCIASMerly Silva Hinojosa100% (1)
- Técnicas de Estudio Para Personas con Hipoacusia: TÉCNICAS DE ESTUDIOVon EverandTécnicas de Estudio Para Personas con Hipoacusia: TÉCNICAS DE ESTUDIONoch keine Bewertungen
- DegluciònDokument46 SeitenDegluciònCamilaVictoriaGonzálezM100% (1)
- Programa de Terapia Miofuncional Orofacial para Indivíduos Submetidos À Cirurgia OrtognáticaDokument12 SeitenPrograma de Terapia Miofuncional Orofacial para Indivíduos Submetidos À Cirurgia OrtognáticaTatiane Vasconcelos0% (1)
- Disglosias linguales: diagnóstico y tratamientoDokument32 SeitenDisglosias linguales: diagnóstico y tratamientoAle Guerrero100% (1)
- Introducción A La Pragmatic ADokument35 SeitenIntroducción A La Pragmatic Aapi-3700278100% (1)
- Disfagia Revisión BibliográficaDokument43 SeitenDisfagia Revisión BibliográficaDaniel HernandezNoch keine Bewertungen
- Deglución AtípicaDokument6 SeitenDeglución AtípicaMacarena Elizabeth Olavarría GómezNoch keine Bewertungen
- Planes de Intervenci+ N Ni+ o IDokument24 SeitenPlanes de Intervenci+ N Ni+ o ICatarine Avendaño HermosillaNoch keine Bewertungen
- Aparato DigestivoDokument40 SeitenAparato DigestivorocioNoch keine Bewertungen
- 4° Trastornos de Los Sonidos Del HablaDokument60 Seiten4° Trastornos de Los Sonidos Del Hablan_schliebener0% (3)
- Deglución atípica: evaluación y tratamientoDokument33 SeitenDeglución atípica: evaluación y tratamientoCristóbal Landeros Torres100% (2)
- Caso Disfagia OrofaringeaDokument11 SeitenCaso Disfagia Orofaringeadavidarellano1992100% (1)
- Protocolo de Evaluación de PuyueloDokument11 SeitenProtocolo de Evaluación de PuyueloEstefanni Aucu100% (1)
- Bases Neurobiológicas de Deglución Trastornos y TratamientoDokument22 SeitenBases Neurobiológicas de Deglución Trastornos y TratamientoCamila CarreñoNoch keine Bewertungen
- Sistema Dijestivo MonografiaDokument14 SeitenSistema Dijestivo MonografiaClebert Ardiles Samata100% (2)
- Rejilla Palatina Fija OrtodonciaDokument25 SeitenRejilla Palatina Fija OrtodonciaScarlett SkyNoch keine Bewertungen
- Intervención Adultos Apraxia Disartria y DegluciónDokument6 SeitenIntervención Adultos Apraxia Disartria y DegluciónEstefania Alejandra Reiñanco TecaNoch keine Bewertungen
- Maniobras de DegluciónDokument13 SeitenManiobras de DegluciónCoral LunaNoch keine Bewertungen
- Guía para el entrenamiento auditivo en sorderas unilaterales y asimétricas en niños y adultosVon EverandGuía para el entrenamiento auditivo en sorderas unilaterales y asimétricas en niños y adultosBewertung: 1 von 5 Sternen1/5 (1)
- Disfagia: Diagnóstico y tratamientoDokument6 SeitenDisfagia: Diagnóstico y tratamientoAnonymous UNsspfA2FqNoch keine Bewertungen
- PresbifagiaDokument20 SeitenPresbifagiaLissa CY100% (1)
- DegluciónDokument51 SeitenDegluciónNatalie DanielaNoch keine Bewertungen
- Laringe y árbol bronquialDokument30 SeitenLaringe y árbol bronquialLeticia Poot Palomino100% (1)
- Intervención en Pacientes Con Disfagia OrofaringeaDokument44 SeitenIntervención en Pacientes Con Disfagia OrofaringeaNatalie Zapata100% (1)
- 05 Insuficiencia VelofaríngeaDokument13 Seiten05 Insuficiencia VelofaríngeaDaniela Aguirre100% (1)
- Intervención Fonoaudiológica en Usuarios Afectados de DisartriaDokument7 SeitenIntervención Fonoaudiológica en Usuarios Afectados de Disartriateo 2018Noch keine Bewertungen
- Intervencion Fonoaudiologica en Fisura Labiopalatina PDFDokument26 SeitenIntervencion Fonoaudiologica en Fisura Labiopalatina PDFmelisaNoch keine Bewertungen
- Terapia Miofuncional y Deglución Atípica en Niños Con Paralisis CerebralDokument7 SeitenTerapia Miofuncional y Deglución Atípica en Niños Con Paralisis CerebralRevmof Motricidad Orofacial50% (4)
- Intervencion en Disfagia NeurogénicaDokument66 SeitenIntervencion en Disfagia NeurogénicaLalo LandaNoch keine Bewertungen
- ChatDokument2 SeitenChatPauMuñozCerdaNoch keine Bewertungen
- Presentacion Mordida AbiertaDokument16 SeitenPresentacion Mordida AbiertaLinea Educativa Health & Life IPSNoch keine Bewertungen
- Disfagia en adultos mayores institucionalizadosDokument71 SeitenDisfagia en adultos mayores institucionalizadosEsteban Carrasco100% (1)
- Manejo Compensatorio DegluciónDokument55 SeitenManejo Compensatorio DegluciónSilvia Josefina Neumann SerraNoch keine Bewertungen
- Cuadro Comparativo DeglucionDokument2 SeitenCuadro Comparativo DeglucionLoreto MorenoNoch keine Bewertungen
- Manejo DisfagiaDokument11 SeitenManejo DisfagiaVALENTINA ALEJANDRA BOLADOS FLORESNoch keine Bewertungen
- Capi 1Dokument30 SeitenCapi 1MileysiNoch keine Bewertungen
- DegluciónDokument36 SeitenDegluciónJacqueline Muñoz VeraNoch keine Bewertungen
- Protocolo de Cepillado Con OrtodonciaDokument51 SeitenProtocolo de Cepillado Con OrtodonciaDiego LopezNoch keine Bewertungen
- PresbifagiaDokument18 SeitenPresbifagiaMical100% (2)
- Deglución PDFDokument3 SeitenDeglución PDFNatalia Stephanie100% (1)
- La Exploración Clínica Constituye La Base de Todo Tratamiento MédicoDokument5 SeitenLa Exploración Clínica Constituye La Base de Todo Tratamiento MédicoMayra Alejandra Grimaldo TrujilloNoch keine Bewertungen
- Tema 3 ItdaDokument84 SeitenTema 3 ItdaCeciCifuNoch keine Bewertungen
- Disfagia en Personas Mayores - 19.05Dokument35 SeitenDisfagia en Personas Mayores - 19.05Sergio Andres Contreras LabrinNoch keine Bewertungen
- DEGLUCIÓNDokument26 SeitenDEGLUCIÓNAlejandra StuardoNoch keine Bewertungen
- Anamnesis Adulto 2019Dokument21 SeitenAnamnesis Adulto 2019polett muñozNoch keine Bewertungen
- Gonzalez Fisiologia DeglucionDokument27 SeitenGonzalez Fisiologia DeglucionAndresSalasNoch keine Bewertungen
- DISFAGIADokument25 SeitenDISFAGIAJavier Villca CocaNoch keine Bewertungen
- Disfagia Hospital de San AntonioDokument39 SeitenDisfagia Hospital de San AntonioLalo LandaNoch keine Bewertungen
- Tema 6Dokument38 SeitenTema 6SaraNoch keine Bewertungen
- Conferencia 9 congreso disfagia, deglución y motricidadDokument56 SeitenConferencia 9 congreso disfagia, deglución y motricidadIrene CortesNoch keine Bewertungen
- Apunte AdultosDokument8 SeitenApunte AdultosFabiola BecerraNoch keine Bewertungen
- Praxias NeuromuscularesDokument9 SeitenPraxias NeuromuscularesFeernanda IgnaciaNoch keine Bewertungen
- Clases Unidad 1Dokument6 SeitenClases Unidad 1Javi ValenzuelaNoch keine Bewertungen
- Fisura Labipalatina y FonoaudiologiaDokument27 SeitenFisura Labipalatina y FonoaudiologiaLoorena GonzalezNoch keine Bewertungen
- Plantilla Powerpoint Demencia y DeglucionDokument9 SeitenPlantilla Powerpoint Demencia y DeglucionAdis MarinNoch keine Bewertungen
- Resumen HablaDokument12 SeitenResumen HablaSandra MartinezNoch keine Bewertungen
- Disfagia Evaluacion y TratamientoDokument38 SeitenDisfagia Evaluacion y TratamientoRomina Marabini100% (2)
- Trastorno NeurologicosDokument20 SeitenTrastorno NeurologicosjesusNoch keine Bewertungen
- DEGLUCIu00D3N ATIPICADokument5 SeitenDEGLUCIu00D3N ATIPICAValentina Jara CalderónNoch keine Bewertungen
- Clase 11 Abril DegluciónDokument11 SeitenClase 11 Abril DegluciónMaría Victoria Hernández de la FuenteNoch keine Bewertungen
- Intervención Fonoaudiológica en Fisura LabiopalatinaDokument26 SeitenIntervención Fonoaudiológica en Fisura LabiopalatinaAlejandro BuitragoNoch keine Bewertungen
- Trastornos de Habla y DegluciónDokument36 SeitenTrastornos de Habla y DegluciónNadia RojasNoch keine Bewertungen
- Clase 2 2023Dokument37 SeitenClase 2 2023Irina Victoria Alexandra Betancourt PueblaNoch keine Bewertungen
- Terapia Miofuncional en FisuradosDokument17 SeitenTerapia Miofuncional en FisuradosDra Bianca Fabiola Zambrana BarrancosNoch keine Bewertungen
- Sumativa N°2 InternadoDokument4 SeitenSumativa N°2 InternadoJaviera Pizarro BaldiviesoNoch keine Bewertungen
- NEONATOSDokument17 SeitenNEONATOSFOUR EVENT GROUP S.A.S.Noch keine Bewertungen
- Linguistica Cognitiva Semantica Pragmatica y ConstDokument21 SeitenLinguistica Cognitiva Semantica Pragmatica y ConstPamela SaldiasNoch keine Bewertungen
- Umbrales para Graficar Con MKGDokument2 SeitenUmbrales para Graficar Con MKGPamela SaldiasNoch keine Bewertungen
- Casos Sin MSKDokument1 SeiteCasos Sin MSKPamela SaldiasNoch keine Bewertungen
- Escala Eva 3Dokument1 SeiteEscala Eva 3Pamela SaldiasNoch keine Bewertungen
- ManualproyectosDokument18 SeitenManualproyectosdeliaNoch keine Bewertungen
- Toma de Conocimiento V 3Dokument13 SeitenToma de Conocimiento V 3Pamela SaldiasNoch keine Bewertungen
- AudiologiaDokument18 SeitenAudiologiaPamela SaldiasNoch keine Bewertungen
- Integracion80 - Practica - Tav Terapia Audicion Implante CoclearDokument5 SeitenIntegracion80 - Practica - Tav Terapia Audicion Implante CoclearsandraNoch keine Bewertungen
- Toma de Conocimiento V 3Dokument1 SeiteToma de Conocimiento V 3Pamela SaldiasNoch keine Bewertungen
- Dialnet LasTeoriasDeGriceYSperberYWilsonAplicadasAUnCorpue 4043372 PDFDokument19 SeitenDialnet LasTeoriasDeGriceYSperberYWilsonAplicadasAUnCorpue 4043372 PDFKeyla BrandoNoch keine Bewertungen
- Guia Lab EnmascaramientoDokument3 SeitenGuia Lab EnmascaramientoPamela SaldiasNoch keine Bewertungen
- Protocolo Asignación de Puntajes para Pruebas Teoricas y PracticasDokument2 SeitenProtocolo Asignación de Puntajes para Pruebas Teoricas y PracticasPamela SaldiasNoch keine Bewertungen
- PEFEDokument5 SeitenPEFEPamela SaldiasNoch keine Bewertungen
- Tips Construcción de EpeDokument2 SeitenTips Construcción de EpePamela SaldiasNoch keine Bewertungen
- Clase 1Dokument23 SeitenClase 1Pamela SaldiasNoch keine Bewertungen
- Glosario PruebaDokument7 SeitenGlosario PruebaPamela SaldiasNoch keine Bewertungen
- Rubr Cuadro ResumenDokument1 SeiteRubr Cuadro ResumenPamela SaldiasNoch keine Bewertungen
- Rubr Cuadro ResumenDokument1 SeiteRubr Cuadro ResumenPamela SaldiasNoch keine Bewertungen
- Abp 2Dokument2 SeitenAbp 2Pamela SaldiasNoch keine Bewertungen
- Discusiones13 (21) 11Dokument19 SeitenDiscusiones13 (21) 11joignacioNoch keine Bewertungen
- ManejoConflictosClientesDokument22 SeitenManejoConflictosClientesPamela SaldiasNoch keine Bewertungen
- PRAGMÁTICADokument13 SeitenPRAGMÁTICAIsrael Maldonado Lucas100% (1)
- CasoDokument1 SeiteCasoPamela SaldiasNoch keine Bewertungen
- Material MDokument3 SeitenMaterial MPamela SaldiasNoch keine Bewertungen
- Áreas FuncionalesDokument33 SeitenÁreas FuncionalesPamela SaldiasNoch keine Bewertungen
- 1Dokument1 Seite1Pamela SaldiasNoch keine Bewertungen
- Reconocimiento de VocalesDokument2 SeitenReconocimiento de VocalesPamela SaldiasNoch keine Bewertungen
- ReflejosDokument37 SeitenReflejosAgosWernekeNoch keine Bewertungen
- Niveles prevención maloclusionesDokument3 SeitenNiveles prevención maloclusionesDaniela Mora PerozaNoch keine Bewertungen
- Bitã - Cora PTM Josefa Cisternas y Nicolã - S Vicencio.Dokument59 SeitenBitã - Cora PTM Josefa Cisternas y Nicolã - S Vicencio.Pía IbarraNoch keine Bewertungen
- Movimientos del esófago y funciones del estómagoDokument2 SeitenMovimientos del esófago y funciones del estómagoNicole Rodriguez100% (1)
- GastroenterologiaDokument9 SeitenGastroenterologiaCharo GINoch keine Bewertungen
- Triptico MasticaciónDokument3 SeitenTriptico MasticaciónChinonesNoch keine Bewertungen
- AnamnesisDokument4 SeitenAnamnesisEstefi MontecinosNoch keine Bewertungen
- Tracto DigestivoDokument219 SeitenTracto DigestivoLUIS JOSE TEMOCHE VERONANoch keine Bewertungen
- Fisiologia 2, Cavidad Oral Tarea 1.Dokument5 SeitenFisiologia 2, Cavidad Oral Tarea 1.edgar cundapiNoch keine Bewertungen
- Digestión Inicial en La BocaDokument3 SeitenDigestión Inicial en La BocaIreneNoch keine Bewertungen
- La Intercepción de HábitosDokument4 SeitenLa Intercepción de HábitosLissetheLeonNoch keine Bewertungen
- Disfagia en pacientes neurológicos: fisiología y tratamientoDokument11 SeitenDisfagia en pacientes neurológicos: fisiología y tratamientoberni_delajaraNoch keine Bewertungen
- Tema 5 Curso Signos AlarmaDokument7 SeitenTema 5 Curso Signos AlarmaLINA MARCELA GONZALEZ TORONoch keine Bewertungen
- Flgo. Emilio Muñoz OyarzúnDokument38 SeitenFlgo. Emilio Muñoz OyarzúncatalinaNoch keine Bewertungen
- Alimentación y Nutrición en Personas DependientesDokument13 SeitenAlimentación y Nutrición en Personas DependientesLiceth CaleroNoch keine Bewertungen
- Instrucciones PROTOCOLO DE EXPLORACIÓN INICIAL INTERDISCIPLINAR OROFACIAL PARA NIÑOS Y ADOLESCENTES.Dokument8 SeitenInstrucciones PROTOCOLO DE EXPLORACIÓN INICIAL INTERDISCIPLINAR OROFACIAL PARA NIÑOS Y ADOLESCENTES.Francisco AlbarracinNoch keine Bewertungen
- Cap 56 ResumenDokument12 SeitenCap 56 ResumenDaniela SinisterraNoch keine Bewertungen
- Prevención anomalías dentomaxilares y malos hábitosDokument47 SeitenPrevención anomalías dentomaxilares y malos hábitosVH odontoNoch keine Bewertungen
- Protocolo Evaluación de Deglución 2013Dokument6 SeitenProtocolo Evaluación de Deglución 2013Astrid Aránguiz VillegasNoch keine Bewertungen
- Patrón de eliminación intestinalDokument125 SeitenPatrón de eliminación intestinalSophiaPolaniaNoch keine Bewertungen
- PATOLOGIA para Estudiantes de EnfermeriaDokument198 SeitenPATOLOGIA para Estudiantes de EnfermeriaSilvia Mendoza RuizNoch keine Bewertungen