Beruflich Dokumente
Kultur Dokumente
Dfasd
Hochgeladen von
Rauul Huerta BarberaOriginaltitel
Copyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Dfasd
Hochgeladen von
Rauul Huerta BarberaCopyright:
Verfügbare Formate
Miguel Martí Marc Blanco Silvestre y Maria Miret
T.14 Farmacología del sistema endocrino
1. Introducción
El sistema endocrino es el conjunto de órganos y tejidos del organismo que segregan un tipo de sustancias
llamadas hormonas que son liberadas al torrente sanguíneo y regulan algunas funciones del cuerpo.
Las hormonas regulan muchas funciones en los organismos, entre otras, el estado de ánimo, el crecimiento,
la función de los tejidos, el metabolismo…
Los fármacos explicados en este tema son aquellos que van a utilizarse en la terapéutica por su capacidad de
reproducir o interferir en la acción de determinadas hormonas fundamentales en la regulación del
organismo: hormonas tiroideas, hormonas relacionadas con la insulina y la glucemia, hormonas gonadales o
sexuales y hormonas relacionadas con el metabolismo del calcio.
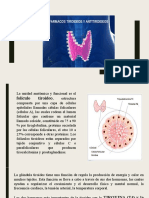
2. Farmacología de las hormonas tiroideas
Las hormonas tiroideas regulan fundamentalmente el metabolismo del
organismo. Intervienen en el metabolismo de proteínas, grasas,
carbohidratos y vitaminas. Aumentan la fuerza y la frecuencia cardíaca,
potencian el desarrollo cerebral, generan calor, aumentan la producción de
eritropoyetina e incrementan en definitiva el metabolismo basal.
La patología de las hormonas tiroideas puede darse por un déficit de
hormonas: HIPOTIROIDISMO o un exceso de hormonas: HIPERTIROIDISMO.
Las causas de dichas enfermedades son múltiples y variadas. No obstante, no
nos interesa tanto la etiología como la terapéutica ya que serán diferentes
los tratamientos indicados en un caso u otro de la alteración tiroidea.
2.1 Hipotiroidismo
Es el déficit de hormonas tiroideas. Da lugar a una sintomatología típica: apatía, desinterés, edemas,
aumento de peso, cansancio, disnea, bradicardia, estreñimiento…
Frente a un hipotiroidismo la única posibilidad farmacológica competente es suplir el déficit de hormonas
tiroideas, esto se consigue administrándolas exógenamente. Es un ejemplo típico de terapéutica sustitutiva.
Por tanto, lo único que vamos a hacer es reemplazar algo que falta.
Usamos, por tanto, las propias hormonas tiroideas. Los efectos farmacológicos que se consiguen son los
fisiológicos de estas hormonas ya citados anteriormente y presentes en la siguiente tabla:
Farmacología general Página 1
Miguel Martí Marc Blanco Silvestre y Maria Miret
Básicamente lo que queremos conseguir es aumentar el metabolismo basal que en el hipotiroidismo estaba
reducido (no hay que saberse los efectos de las hormonas tiroideas).
Se pueden utilizar como terapia las siguientes hormonas:
T3: Tironina Forma farmacológica: Liotironina
T4: Tiroxina Forma farmacológica: Levotiroxina
T4/T3: Liotrix. Mezcla de ambas hormonas en proporción 9:1. Nueve de T4 por una de T3.
FARMACOCINÉTICA: Sea cual sea el fármaco de elección: T4, T3 o la mezcla de ambos se administran por vía
oral y tienen una biodisponibilidad muy elevada aunque variable en cada paciente y cada situación.
Por ejemplo: en ayunas se absorben más rápidamente y aumenta su biodisponibilidad mientras que alimentos como
los frutos secos o la leche de soja la disminuyen.
Cabe destacar que el déficit de hormonas tiroideas causará un trastorno mucho más graves en recién
nacidos y bebés que en personas ya adultas ya que en los primeros el Sistema Nervioso se está desarrollando
y un déficit de tiroideas en este proceso de maduración puede dar lugar a una alteración irreversible a nivel
cerebral de ahí que una de las pruebas solicitadas a los neonatos sea la determinación en sangre de
hormonas tiroideas (pinchazo en el talón).
Un factor importante de estos fármacos es que según van aumentando los niveles plasmáticos de hormonas
tiroideas debido al tratamiento sustitutivo la biodisponibilidad del fármaco va bajando normalizando así las
concentraciones de hormonas en sangre. Se mantienen, por tanto, niveles estables.
REACCIONES ADVERSAS: Hipertiroidismo. Aunque haya una regulación para mantener niveles estables, el
exceso de dosis nos llevará a una situación opuesto con excesivo aumento de metabolismo basal. No tienen
demasiados efectos adversos porque son hormonas fisiológicas.
INDICACIONES: Si hemos de elegir entre la administración de T3 (Liotironina) o T4 (Levotiroxina) es
clínicamente preferible la administración de T4 ya que por su elevada proporción a unión a proteínas
plasmáticas tiene una mayor vida media lo que ocasiona que sus niveles plasmáticos se mantengan durante
más tiempo en el organismo que T3 aunque en menor concentración, por tanto, dura más en el organismo.
Farmacología general Página 2
Miguel Martí Marc Blanco Silvestre y Maria Miret
A priori parecería más factible administrar T3 porque es la responsable principal de los efectos tiroideos
mientras que T4 tiene efectos muy reducidos, sin embargo, es la T4 la indicada por sus niveles sostenidos.
Ésta posteriormente se convertirá en T3 dando lugar al aumento de metabolismo basal.
La T4 por su mayor duración permitirá una pauta de administración más cómoda y ante un hipotético olvido
de dosis por parte del paciente minimizaría las complicaciones derivadas.
2.2 Hipertiroidimo
Es un trastorno metabólico caracterizado por la hiperfunción de la glándula tiroides que conlleva una
hipersecreción de hormonas tiroideas y niveles plasmáticos anormalmente elevados de dichas hormonas.
Aparecen síntomas tales como: taquicardia, pérdida de peso, nerviosismo y temblores, entre otros.
El tratamiento indicado consta de los siguientes fármacos llamados antitiroideos:
Propiltiouracilo
Tiamazol o Metimazol
Carbimazol: Profármaco
Importante: Están indicados para todos los hipertiroidismos menos para el hipertiroidismo causado por un
exceso de administración hormonas tiroideas en el tratamiento del hipotiroidismo tal y como hemos visto
antes. En este caso se reajustaría la dosis que le damos al paciente y ya está, no hace falta antitiroideos.
Como antitiroideos reducen la actividad de las hormonas tiroideas inhibiendo la síntesis de éstas.
Las hormonas tiroideas se sintetizan a partir del ion Yodo, que es captado por el tireocito (células tiroidea)
sufre una oxidación por tiroperoxidasas presentes en el interior celular y pasa al coloide donde se une a la
tiroglobulina formando los radicales monoyodotirosil, diyodotirosil, triyodotironil y tetrayodotironil que son
los precursores de las hormonas tiroideas. Son radicales unidos a una molécula de tiroglobulina que se
almacenan en el coloide en depósitos disponibles para el organismo. Cuando dichas hormonas se necesiten
Farmacología general Página 3
Miguel Martí Marc Blanco Silvestre y Maria Miret
en el cuerpo, por un proceso de endocitosis la tiroglobulina con los radicales triyodotironil y tetrayodotironil
pasará al interior celular donde se hidrolizará liberando T3 y T4 que pasarán al torrente sanguíneo. Ya en la
sangre la mayoría de T4 se convertirá en T3 provocando los efectos tiroideos mencionados.
Los antitiroideos actuarán impidiendo la oxidación
del yodo por las tiroperoxidasas inhibiendo así la
formación de radicales monotirosil, diyodotirosil,
triyodotironil y tetrayodotironil, y en definitiva la
síntesi y liberación de T3 y T4. Adicionalmente un
antitiroideo como el Propiltiouracilo impide el
paso de T4 a T3 en sangre aumentando su efecto
inhibidor. El metabolismo basal se reducirá, por
tanto, paulatinamente.
Desde que se empieza a administrar dicho tratamiento con antitiroideos hasta que se observa un efecto
favorable en el paciente transcurren al menos dos semanas ya que deben agotarse las reservas de hormonas
tiroideas presentes en el coloide porque estos fármacos solo actúan a nivel de la síntesis permaneciendo
intactas la reservas tiroideas. Los efectos óptimos se observarán entre la semana 12-20.
Esto ocurre con todos los antitiroideos excepto el Propotiouracil cuyos efectos se harán notar antes por
impedir el paso de T4 a T4 en el plasma sanguíneo. Es, por tanto, más veloz en su actuación.
Farmacología general Página 4
Miguel Martí Marc Blanco Silvestre y Maria Miret
FARMACOCINÉTICA:
Absorción: Todos los antitiroideos se administran por vía oral.
Distribución: Se concentran en tiroides con lo cual no hay una relación entre concentración
plasmática y efecto farmacológico ya que el efecto es mayor y más duradero que la concentración
plasmática al estar en tiroides íntegramente.
Pasan las barreras biológicas: Placenta y glándula mamaria. Hay que tener especial cuidado en
embarazadas ya que, como hemos dicho antes, el feto es especialmente sensible a los cambios en las
concentraciones de hormonas tiroideas. Al atravesar la placenta pueden afectar directamente. En los
recién nacidos puede ocurrir lo mismo si se transmite a través de la mama por la lactancia.
Metabolismo: Hepático
Excreción: Renal
FÁRMACO DE ELECCIÓN: Propiltiouracil: Tiene menor potencia/Menor duración efecto/Menor vida
media/mayor unión a proteínas plasmáticas y mayor grado de ionización.
REACCIONES ADVERSAS:
Graves/infrecuentes: vasculitis, sd. nefrótico, pérdida de gusto, hipoprotrombinemia,
trombocitopenia, anémia aplásica, sd. lupus eritrematoso…
Leves/frecuentes: leucopenia reversible, erupciones cutáneas, urticaria, fiebre, artralgias.
3. Farmacología de la insulina
Relacionada básicamente con la enfermedad de la diabetes. Trastorno metabólico que afecta a diferentes
órganos y tejidos durante toda la vida y que se caracteriza por un aumento de la glucemia. Hay dos tipos:
Diabetes tipo I-Insulinodependiente: Falta de producción de insulina por destrucción autoinmune
de las células Beta pancreáticas por anticuerpos del propio organismo. Se trata con insulina.
Diabetes tipo II-No insulinodependiente: Falta de sensibilidad a la insulina por parte del receptor de
insulina de las células del organismo que crea resistencia. Se trata con hipoglucemiantes orales al
principio aunque puede acabar con administración de insulina.
En la diabetes tipo I o Insulinodependiente la única posibilidad de abordaje farmacológico es la inyección de
insulina. Simple terapia sustitutiva administrando lo que le falta al organismo.
La diabetes tipo II a priori se utilizarán fármacos que ayudan a la insulina a realizar su acción. Son los
llamados hipoglucemiantes orales. Si no se consiguen mejoras o la situación se agrava se procede al
tratamiento con insulina.
Farmacología general Página 5
Miguel Martí Marc Blanco Silvestre y Maria Miret
3.1 Insulina
Se utiliza la insulina más próxima estructuralmente a la de la especie humana. En la actualidad, por tanto, se
utiliza la propia insulina humana por que los medios lo permiten. Antes se utilizaba insulina de origen bovino
y porcino que solo difieren en uno o dos aminoácidos. Actualmente conocemos el gen productor de insulina
en el humano y por ingeniería genética se puede aislar y conseguir la secreción de insulina.
POSIBILIDADES FARMACOLÓGICAS:
Solución de insulina: Administrable por cualquier vía parenteral o intravenosa, nunca vía oral. Tiene
un efecto inmediato pero de corta duración.
Suspensiones de insulina: Para aumentar la duración del efecto de las soluciones de insulina se
asocia propamina y zinc a éstas formando así suspensiones de insulina que se administran por todas
las vías parenterales excepto intravenosa. Las suspensiones dan lugar a que el efecto tarda más en
empezar pero dura más. Dependiendo de lo que dure el efecto distinguiremos insulinas de acción
corta, media y larga.
Análogos de insulina (rápida): Moléculas de insulina modificadas en el orden de aminoácidos:
o LISPRO: aminoácidos lisina y prolina.
o ASPART: se cambia el ácido aspártico en la secuencia de aminoácidos.
o GLULISINA: se cambia glutamina y lisina.
Farmacología general Página 6
Miguel Martí Marc Blanco Silvestre y Maria Miret
Se consigue con estos cambios estructurales cambios farmacocinéticos en las moléculas. Las soluciones
o suspensiones de insulina tienden a agregarse de 6 en 6 moléculas formando hexámeros. Para
absorberse correctamente estos hexámeros deben hidrolizarse en monómeros lo que hace que los
efectos farmacológicos se retrasen más de dos horas. Al hacer el cambio de aminoácidos en estos
análogos evitas que las unidades de insulina se agreguen evitando el retraso.
Otros análogos:
o Análogos de insulina (lenta):
GLARGINA: Se asocia la insulina a una molécula de glicocola o a ácidos grasos.
DETEMIR: Se elimina una treonina añadiendo una cadena de ácidos grasos.
Al contrario que los otros análogos de insulina que eran de acción rápida la glargina y el detemir son
de actuación más lenta aunque más mantenida.
Ante todas estas posibilidades farmacológicas tenemos un efecto diverso que hay que valorar:
Soluciones de insulina: Efecto rápido pero corto (azul)
Suspensiones de insulina: Efecto tardío pero más duradero (morado)
Análogos de acción rápida: Efecto muy rápido pero muy corto (amarillo)
Análogos de acción lenta: Efecto muy tardío y muy prolongado (verde y naranja)
Ante esto en Terapéutica lo que se intenta es combinar insulinas de acción rápida con otras de acción lenta
para mantener así los niveles de esta hormona más o menos estables controlando la glucemia. Además es
frecuente añadir a las dosis habituales una inyección de insulina de acción rápida después de las comidas
evitando la elevación de la glucemia tras la ingesta.
Farmacología general Página 7
Miguel Martí Marc Blanco Silvestre y Maria Miret
REACCIONES ADVERSAS:
Hipoglucemia: lipodistrofia hipertrófica, edemas palpebrales, alt. refracción ocular
Inmunológicas: hipersensibilidad, insulinoresistencia, lipodistrofia atrófica.
La hipoglucemia es la reacción adversa más importante. Normalmente no suele ocurrir como consecuencia
de una sobredosis porque los pacientes diabéticos suelen estar muy educados en el sentido de que son muy
estrictos y precisos en su tratamiento porque seguramente lleven con él desde la infancia (diabetes tipo I).
La causa más frecuente será un aumento del metabolismo (ejercicio, estrés, hipertiroidismo…) con la
consecuente disminución de concentración de glucosa en sangre.
La lipodistrofia hipertrófica se producirá por la inyección subcutánea repetida en el mismo sitio con
hipertrofia de los adipocitos. La lipodistrofia atrófica es causada porque el organismo crea anticuerpos
contra la insulina administrada (frecuente cuando era de origen bovino o porcino). El edema palpebral
ocurre por la similitud estructural con la ADH que puede ocasionar también alteraciones de la refracción.
3.2 Hipoglucemiantes Orales
Indicados para la diabetes tipo II o no insulinodependientes. En muchos de estos pacientes acaba siendo
necesaria la administración de insulina.
INSULINOSECRETORES: Son las sulfolinureas. Útiles siempre que células beta pancreáticas secretoras
sean funcionales ya que estimulan la síntesis de insulina.
Hay varias generaciones de moléculas hipoglucemiantes orales insulinosecretoras. Se clasifican en primera o
segunda generación según su momento de aparición en el mercado. Los de segunda generación son más
modernos que los de primera pero tienen efectos idénticos. Hay dos fármacos diferenciadas que actúan
igual que las demás pero por su estructura quedan al margen del grupo: Repaglinida y Nateglinida.
Farmacología general Página 8
Miguel Martí Marc Blanco Silvestre y Maria Miret
Mecanismo de Acción: Básicamente estimula la liberación de insulina. Actúan sobre un receptor llamado
SUR-1 localizado en un canal de potasio de membrana ATP-dependiente en las células de los islotes beta del
páncreas. Lo que hace el receptor ante las sulfoniloureas es reproducir lo que haría ante un incremento
intracelular de ATP, es decir, cerrar el canal de potasio. Al cerrar el canal se impide la salida de potasio
hiperpolarizando la membrana celular. Esto provoca la apertura de canales de Ca y la posterior
despolarización celular con la liberación de Insulina por proceso de exocitosis. En resumen, se podría decir
que hace lo mismo que la glucosa en el páncreas ante un aumento de glucemia. La glucosa por la glucólisis
se transforma en piruvato. El piruvato entrará en la mitocondria para realizar la fosforilación oxidativa
formando ATP que cierra canal de K (ATP-dependiente) y abre el canal de Ca.
Lógicamente si la célula pancreática no es funcional no se dará ninguno de los efectos comentados
anteriormente.
Otros efectos: Antidiurético, Inhibidor aldehído-deshidrogenasa, Antitrombótico
Características Farmacocinéticas: (ni lo mira)
Absorción rápida
Elevada unión a proteínas plasmáticas
Distribución a través de barreras
Metabolismo hepático
Excreción renal
Reacciones adversas: (ni lo mira)
Hipoglucemia
Gastrointestinales
Hepáticas
Hipersensibilidad
Hematológicas
Farmacología general Página 9
Miguel Martí Marc Blanco Silvestre y Maria Miret
INSULINOSENSIBILIZADORES: Si no hay insulina (diabetes tipo I) tampoco hace nada.
o BIGUANIDINAS: Fenformina, Metformina.
Su fármaco más importante es la Metformina. Antes el prototipo era la Fenformina.
Mecanismo de acción: Contribuyen a mejorar la acción de la insulina. Es necesario la secreción y presencia
de insulina en el cuerpo ya que la ayudan en sus mecanismos. Muy eficaz en diabetes tipo II donde el
organismo se ha hecho resistente a la insulina. ¿Cómo lo hace?
Facilita el transporte de glucosa al interior celular: aumenta GLUT-4
Aumenta la glucólisis
Estimula la síntesis de glucógeno
Disminuye la gluconeogénesis hepática
Disminuye la absorción intestinal de glucosa
Su acción afecta a hígado, músculo, tejido adiposo y otros tejidos. En resumen es antihiperglucemiante. No
hipoglucemiante. Las sulfonilureas sí eran hipoglucemiantes pudiendo reducir los niveles de glucosa por
debajo de lo normal (por hipersecreción) pero las biguanidas no porque sólo son sinérgicas a la insulina no
pueden excederse.
Características farmacocinéticas:
Absorción oral rápida
Metabolismo: no sufre
Excreción renal
Concentración máxima: 1,9-3,3 h.
Distribución amplia
Reacciones adversas:
Gastrointestinales: diarrea, nauseas, vómitos, molestias…
Anemia megaloblástica
Acidosis Láctica:
o Si padece una enfermedad subyacente se agrava la acidosis
o Frecuente en insuficiencia renal
o Contraindicaciones: infecciones, estrés, enfermedad cardíaca, embarazo…
La acidosis láctica se produce porque las biguanidas tienen una gran afinidad mitocondrial y pueden
intervenir en la fosforilación oxidativa bloqueando la degradación de piruvato por esta vía y
desviándolo hacia la formación de lactato provocando la acidosis láctica.
En el power pone ahora dos diapositivas de las Tiazolidindionas que en clase ni miró, ni leyó, ni explicó…
Farmacología general Página 10
Miguel Martí Marc Blanco Silvestre y Maria Miret
INHIBIDORES GLUCOSIDASAS: Inhiben el aumento de glucosa tras las ingestas. Son los menos efectivos.
o Acarbosa
o Miglitol
Mecanismo de acción: Los glúcidos se ingieren como hidratos de carbono que deben degradarse a
oligosacáridos por las amilasas y de oligosacáridos a monosacáridos por las alfa-glucosidasas para poder ser
absorbidos. La absorción tiene lugar generalmente en niveles proximales del intestino delgado. Los
inhibidores de las glucosidasas como su nombre indica inhiben el paso de oligosacáridos a monosacáridos
por inactivación de las alfa-glucosidasas. No se absorberán carbohidratos, por tanto, a nivel del intestino
delgado. Puede que se absorban más distalmente debido a la flora bacteriana que tiene actividad enzimática
o a la reducción de efecto del medicamento. Se reducen así los aumentos de glucosa recién comido. Muy útil
en el tratamiento de la diabetes tipo II.
Características Farmacocinéticas: Absorción oral. Administración al inicio de la comida.
Acarbosa: Escasa
Miglitol: Rápida
Metabolismo: Enzimas bacterianas intestinales
Efectos Farmacológicos: Reducción absorción monosacáridos y disminución de la elevación postprandial de
la glucemia.
Reacciones adversas: Gastrointestinales: Flatulencia, malestar, dolor abdominal, diarrea, sensación de
plenitud…
Farmacología general Página 11
Miguel Martí Marc Blanco Silvestre y Maria Miret
4. Farmacología de las hormonas sexuales
El profesor dice que en este apartado se limitará a plantear los diferentes grupos farmacológicos que existen
porque en los trabajos tutorados de la asignatura habremos ampliado suficientemente este tema.
Las típicas hormonas sexuales masculinas son los andrógenos, la más importante es la testosterona. Las
típicas hormonas femeninas son estrógenos y progestágenos. En todos estos grupos hormonales tendremos
fármacos agonistas, que reproducen la acción de las hormonas fisiológicas y antagonistas, que inhiben dicha
acción y pueden ser competitivos o no competitivos (moduladores) o inhibidores de algún paso metabólico.
Todas las hormonas sexuales tanto femeninas como masculinas proceden
del colesterol que se transforma en pregnenolona como primer paso
hacia la síntesis de testosterona, estradiol, progesterona y sus derivados.
Farmacología general Página 12
Miguel Martí Marc Blanco Silvestre y Maria Miret
4.1 Andrógenos
Agonistas:
o Son derivados de la testosterona: enantato de testosterona, metiltestosterona y nandrolona
o Efectos farmacológicos: Tienen efectos androgénicos y anabolizantes.
Androgénicos: desarrollo de órganos genitales, espermatogénesis, caracteres
sexuales secundarios y síntesis de eritropoyetina.
Anabolizante: Aumenta la masa muscular y retiene iones.
o Indicaciones terapéuticas:
Déficit de andrógenos
Anemias (más eritropoyetina)
Niños con micropene
Carcinoma de mama estrógeno-dependiente: Los andrógenos compiten con los
estrógenos por actuar sobre su receptor reduciendo la acción de éstos en el cáncer.
Antagonistas: Antiandrógenos
o Son la ciproterona y la flutamida
o Efectos farmacológicos: Bloquean los receptores androgénicos.
Reducción tamaño de próstata.
Inhibición espermatogénesis
o Indicaciones terapéuticas:
Carcinoma de próstata andrógeno-dependiende
Pubertad precoz
Virilización (mujer)
Farmacología general Página 13
Miguel Martí Marc Blanco Silvestre y Maria Miret
Inhibidores reductasa:
o Es la finasterida
o Efectos farmacológicos: Inhibidores de la 5-alfa-reductasa que transforma la testosterona en
dihidrotestosterona, responsable principal de los efectos androgénicos.
Reduce el tamaño de la próstata
Trastornos dermatológicos (andrógeno-dependientes)
o Indicaciones:
Hiperplasia prostática
Acné
Hirsutismo
Alopecia
Farmacología general Página 14
Miguel Martí Marc Blanco Silvestre y Maria Miret
4.2 Estrógenos
Agonistas:
o Son el propionato de estradiol, etinilestradiol, dietilestilbestrol.
o Efectos farmacológicos:
Desarrollo órganos genitales
Caracteres sexuales secundarios
Ciclo menstrual
Metabolismo
Cardiovascular
o Indicaciones terapéuticas:
Déficit de estrógenos
Menopausia
Alteraciones ciclo menstrual
Dismenorrea,
Carcinoma de próstata andrógenodependiente: Compite con los andrógenos por su
receptor reduciendo el efecto de éstos en el cáncer de próstata. Situación inversa al
cáncer de mama.
Anticoncepción
Moduladores:
o Son el clomifeno y el tamoxifeno
o Efectos farmacológicos: Bloquean los receptores estrogénicos.
Estímulo ovulación: Al bloquear los receptoes el organismo interpreta que no hay
estrógenos y estimula por feedback positivo la liberación LH y FSH aumentando los
niveles de estrógenos consiguiendo la ovulación.
Inhibición crecimiento tumores estrógenoependientes
Farmacología general Página 15
Miguel Martí Marc Blanco Silvestre y Maria Miret
o Indicaciones:
Infertilidad
Cáncer de mama
Antiestrógenos:
o Es el fulvestrant
o Efectos farmacológicos:
Efecto antiestrogénico en mama y útero
o Indicaciones terapéuticas:
Cáncer de mama
Cáncer de útero
Endometriosis
Farmacología general Página 16
Miguel Martí Marc Blanco Silvestre y Maria Miret
Inhibidores de la aromatasa:
o Son el Formestrano y Anastosol
o Efectos farmacológicos: Inhiben el paso de testosterona a beta-estradiol por inhibición de la
aromatasa. Disminuyen los niveles de estrógenos.
o Indicaciones terapéuticas: Cáncer de mama estrógenodependiente.
4.3 Progestágenos
Desde el punto de vista fisiológico, a parte del ciclo menstrual, están implicados en el mantenimiento de la
gestación.
Agonistas:
o Son Medroxiprogesterona, Megestrol y Levonorgestrel.
o Efectos farmacológicos:
Ciclo menstrual
Tejido mamario
o Indicaciones: Administrado junto a estrógenos
Hipogonadismo femenino
Menopausia
Hemorragia funcional uterina
Dismenorrea
Endometriosis
Neoplasias estrógenodependientes: cáncer de mama y cáncer de endometrio.
Farmacología general Página 17
Miguel Martí Marc Blanco Silvestre y Maria Miret
Antagonistas:
o Es la mifepristona
o Efectos farmacológicos: Bloquea receptores de la progesterona
o Indicaciones terapéuticas: interfiere negativamente en el embarazo
Inducción aborto
Evacuación feto
Inducción parto
Inducción menstruación
Anticoncepción postcoital
5. Farmacología del paratiroides y metabolismo del calcio
Farmacología del metabolismo del calcio:
- Calcio
- Vitamina D se obtiene de la dieta.
- PTH Liberada por las glándulas paratiroides
- Calcitonina Liberada por las células C parafoliculares
- Bisfosfonatos Son los mas relevantes.
Regulación del metabolismo del calcio:
La vitamina D y la PTH ↑[Ca2+] Facilitan la absorción en el tracto digestivo y la reabsorción a nivel
renal.
Farmacología general Página 18
Miguel Martí Marc Blanco Silvestre y Maria Miret
PTH facilita la acción de los osteoclastos quienes producen la desmineralización del hueso
aumentando la concentración plasmática del plasma.
Calcitonina se opone a la acción de la PTH facilitando el depósito de calcio en el hueso almacenando
el calcio y disminuyendo sus concentraciones plasmáticas.
5.1 El calcio.
Aporte fisiológico: Es muy raro que se dé un descenso del calcio plasmático porque está muy
regulado por todas las hormonas anteriores, aunque puede ocurrir y tenemos varias formas de
actuar.
Administrar calcio exógeno
Administrar hormonas fisiológicas reguladoras
Bifosfonatos Son los fármacos reales que no son producidos por el organismo.
Sales: La única forma de suplementarlo es dar sales de calcio:
Oral: Carbonato, citrato Es la más habitual.
Vía intravenosa: cloruro , glucobionato
No es relevante el tipo de sal utilizada porque lo que importa es la concentración de calcio, la cual
nunca debe superar los 500mg porque los transportadores que reabsorben el calcio en la luz del
intestino se saturan. Para su transporte, el calcio se une a proteínas especificas.
Elección
Formulación:
Sales solubles
Preparados (masticables, efervescentes)
Facilidad de absorción
Contenido de calcio
Dosis < 500mg
Alimento: Aumento la absorción de sales poco solubles (ancianos: aclorhidia)
Farmacología general Página 19
Miguel Martí Marc Blanco Silvestre y Maria Miret
Dosis nocturna: PTH
RAM:
Estreñimiento, flatulencia, litiasis renal
Carbonato cálcico: Antiácido
Admón. IV: Arritmias
5.2 La vitamina D.
Aporte fisiológico / papel hormonal. Sustancia de origen natural o vegetal o animal.
Formas
Ergocalciferol (D2)
Colecalciferol (D3), calcidiol, calcitriol, α- calcidiol
Características:
Absorción oral
Intestino delgado
Presencia de sales biliares interacción con hipocolesterolemientos (colestimina) puede
interferir en la absorción de calcio y hacer que no se absorba bien.
Unión a proteína fijadora de vitamina D
Exceso se deposita en adipocito
RAM: Hipercalcemia ((hipervitaminosis)
Debilidad, cansancio, nauseas, vómitos…
5.3 Calcitonina
Papel fisiológico / Regulación (células C parafoliculares) es la hormona que facilita el depósito de
calcio
Formas
Humana, salmón, elcatonina (anguila)
Características:
Administración parenteral : IM, SC, IV intramuscular subcutánea e intravenosa
Intranasal (Dosis más altas, inhalación)
RAM
Molestias digestivas: Nauseas, vómitos. Diarrea, dolor abdominal
Alteraciones vasculares: enrojecimiento de cara y manos
Dolor local en pto. Inyección.
La calcitonina es una hormona que fomentara el depósito de calcio.
La calcitonina solo se puede administrar por vía parenteral y últimamente hay unos preparados de
administración de inhalación.
Farmacología general Página 20
Miguel Martí Marc Blanco Silvestre y Maria Miret
5.4 Bisfosfonatos.
Análogos estructurales del pirofosfato.
Fármacos: etidronato, alendronato, zoledronato…
Mecanismo de acción:
El bifosfonato es un análogo del pirofosfato. El pirofosfato forma parte de los cristales de
hidroxiapatita y cuando se suministra bisfosfonato, éste puede ocupar su lugar en los cristales de
hidroxiapatita. Con el añadido de que el bisfosfonato inhibe la actividad osteoclástica del hueso, con
lo cual disminuye la desmineralización ósea.
Características:
Absorción oral
↓ Biodisponibilidad (1-10%)
Administración en ayunas: Evitar la ingesta en posición de decúbito para prevenir el riesgo
de esofagitis. Además se tiene que ingerir con mucha agua para aumentar la dilución y
absorción en el tracto digestivo.
↑ fijación al hueso (hidroxiapatita)
T1/2 ↑↑ 10 años
No hay relación entre la concentración plasmática y el efecto farmacológico. Con una
dosis semanal es suficiente para que los bisfosfonatos hagan efecto durante una semana.
RAM:
Esofagitis / úlcera de esófago. Lesión irritativa en la piel de la mucosa esofágica debido a la
poca solubilidad.
Nauseas, vómitos y diarrea
Admón prolongado: Inhibición de la renovación de tejido óseo. Se inhibe la eficacia de los
osteoclastos consolidando el depósito de calcio. Están indicados en procesos de osteoporosis.
Hay que tener en cuenta que la actividad osteoclástica y la osteoblástica están íntimamente
relacionadas de modo que con la inhibición de los osteoclastos, a medio plazo también se
inhiben los osteoblastos de modo que no habrá recambio óseo y se pueden producir fracturas
5.5. Patologías relacionadas con el calcio
La hipocalcemia y la osteoporosis
Se tratara con sales de calcio y vitamina D.
Situaciones de hipocalcemia producida por hipoparatiroidismo, osteomalacia y descenso de la
Vitamina D.
La hipercalcemia y la osteoporosis
Se tratara con calcitonina y bifosfonatos.
Situaciones de hipercalcemia producida por neoplasias, metástasis óseas o la enfermedad de
Paget.
Farmacología general Página 21
Miguel Martí Marc Blanco Silvestre y Maria Miret
Farmacología general Página 22
Das könnte Ihnen auch gefallen
- Enzimas de EscapeDokument9 SeitenEnzimas de EscapeMarisa Leyva100% (5)
- La función y regulación de la glándula tiroidesDokument27 SeitenLa función y regulación de la glándula tiroidesOmar LeonardoNoch keine Bewertungen
- Hormonas TiroideasDokument8 SeitenHormonas TiroideasJose Carlo Sedamano YNoch keine Bewertungen
- Farmacología de las hormonas tiroideas y trastornos de la función tiroideaDokument20 SeitenFarmacología de las hormonas tiroideas y trastornos de la función tiroideaJose LuisNoch keine Bewertungen
- Drogas Tiroideas y Antitiroideas.Dokument5 SeitenDrogas Tiroideas y Antitiroideas.Rotsen Alessandra Tapia VelazcoNoch keine Bewertungen
- Farmacologiadelatiroides ArticulocientificoDokument12 SeitenFarmacologiadelatiroides ArticulocientificoLinda ValdezNoch keine Bewertungen
- Apunte TiroidesDokument12 SeitenApunte TiroidesDaniela Toledo LopezNoch keine Bewertungen
- 1er Cuestionario - Hormonas Tiroideas - Farmacologa 2 - Mauro J GatiDokument6 Seiten1er Cuestionario - Hormonas Tiroideas - Farmacologa 2 - Mauro J GatiJuan Pablo IngrassiaNoch keine Bewertungen
- Terapia de ReemplazoDokument3 SeitenTerapia de ReemplazoErika V CastañedaNoch keine Bewertungen
- Farmacología Endocrina y Del Proceso MetabólicoDokument257 SeitenFarmacología Endocrina y Del Proceso MetabólicoMiriam Nataly Casique GuerreroNoch keine Bewertungen
- Trabajo Final HipertiroidismoDokument9 SeitenTrabajo Final Hipertiroidismopaola leytonNoch keine Bewertungen
- Farmacos Tiroideos y AntitiroideosDokument6 SeitenFarmacos Tiroideos y AntitiroideosDANIEL ALEJANDRONoch keine Bewertungen
- Hormonas Tiroideas y Farmacos AntitiroideosDokument6 SeitenHormonas Tiroideas y Farmacos AntitiroideosgiselaNoch keine Bewertungen
- ACFrOgDYeI WnY25yGVPCWyvcUr9qj1z2v5xk3eRvmp64zkXCnO8hI5uZ 7K3jRsnOLaErkAB2RnGdJvUK9eBuepi15 RxM9V8ZRZBEPa54khVVWVD2rK4ZbCh 0VjVf1Df5IntfiNe10vZslf8Dokument65 SeitenACFrOgDYeI WnY25yGVPCWyvcUr9qj1z2v5xk3eRvmp64zkXCnO8hI5uZ 7K3jRsnOLaErkAB2RnGdJvUK9eBuepi15 RxM9V8ZRZBEPa54khVVWVD2rK4ZbCh 0VjVf1Df5IntfiNe10vZslf8YESSICA RODRIGUEZNoch keine Bewertungen
- Fármacos Tiroideos y AntitiroideosDokument7 SeitenFármacos Tiroideos y AntitiroideosEmerson PirirNoch keine Bewertungen
- Efectos Farmacológicos en La TiroidesDokument4 SeitenEfectos Farmacológicos en La TiroidesCesar ArcosNoch keine Bewertungen
- TiroidesDokument9 SeitenTiroidesJuan Carlos AguilarNoch keine Bewertungen
- 5 Hormonas Tiroideas y Medicamentos AntitiroideosDokument74 Seiten5 Hormonas Tiroideas y Medicamentos AntitiroideosYess BriseñoNoch keine Bewertungen
- Facultad de Ciencias de La Salud Escuela Profesional de MedicinaDokument7 SeitenFacultad de Ciencias de La Salud Escuela Profesional de Medicinabrianiarteaga13Noch keine Bewertungen
- Fármacos TiroideosDokument5 SeitenFármacos TiroideosR-Duly Andreiita Diiaz de CastilloNoch keine Bewertungen
- Capitulo 43 Tiroides y Farmacos AntitiroideosDokument4 SeitenCapitulo 43 Tiroides y Farmacos AntitiroideosIsabella GutierrezNoch keine Bewertungen
- HIPOTIROIDISMODokument6 SeitenHIPOTIROIDISMOvanessaNoch keine Bewertungen
- Antitiroideos y TiroideosDokument27 SeitenAntitiroideos y TiroideosYatziri DuarteNoch keine Bewertungen
- Alternativas Al Tratamiento Con Levotiroxina (La T3)Dokument14 SeitenAlternativas Al Tratamiento Con Levotiroxina (La T3)Bella FernandezNoch keine Bewertungen
- Caso de hipotiroidismo femenino de 35 añosDokument8 SeitenCaso de hipotiroidismo femenino de 35 añosAna Gabriela Salamanca ReyesNoch keine Bewertungen
- Alteraciones Del Sistema EndocrinoDokument15 SeitenAlteraciones Del Sistema Endocrinosierva7813800% (1)
- HipotiroidismoDokument1 SeiteHipotiroidismoMaria Camila DeossaNoch keine Bewertungen
- Módulo 3 EndocrinologíaDokument88 SeitenMódulo 3 EndocrinologíasesefulNoch keine Bewertungen
- Cuestionario de Hormonas TiroideasDokument5 SeitenCuestionario de Hormonas TiroideasAlejandro MenesesNoch keine Bewertungen
- CLASE FARMACOLOGìA TOROIDEA 202320Dokument14 SeitenCLASE FARMACOLOGìA TOROIDEA 202320olaveaaron71Noch keine Bewertungen
- Farmacos AntitioideosDokument4 SeitenFarmacos AntitioideosKeiry FariadNoch keine Bewertungen
- Farmacologia Hipo e HipertiroidismoDokument15 SeitenFarmacologia Hipo e HipertiroidismoJesus PintoNoch keine Bewertungen
- Farmacos - Tiroideos - y - Antitiroideos-Yesenia Condori 1P PDFDokument7 SeitenFarmacos - Tiroideos - y - Antitiroideos-Yesenia Condori 1P PDFSaul CondoriNoch keine Bewertungen
- Hormonas TiroideasDokument7 SeitenHormonas TiroideasAnonymous aaPfNUJiNoch keine Bewertungen
- 8 HipotiroidismoDokument24 Seiten8 HipotiroidismoValentina UbillaNoch keine Bewertungen
- Medicamentos endocrinosDokument16 SeitenMedicamentos endocrinosGer Leon HernandezNoch keine Bewertungen
- Hormonas TiroideasDokument3 SeitenHormonas TiroideasValentinaNoch keine Bewertungen
- T3-T4-y-TSH 1Dokument34 SeitenT3-T4-y-TSH 1Kevîn ChámulNoch keine Bewertungen
- Crisis Tirotoxica HecnyDokument9 SeitenCrisis Tirotoxica Hecnyharianna godoyNoch keine Bewertungen
- Levotiroxina SódicaDokument3 SeitenLevotiroxina SódicaJimena RiveraNoch keine Bewertungen
- Tratamiento Del HipotiroidismoDokument47 SeitenTratamiento Del HipotiroidismoDoc ReyesNoch keine Bewertungen
- Qui U1 Ea CisgDokument4 SeitenQui U1 Ea CisgCitlali SalgadoNoch keine Bewertungen
- Hipo e HipertiroidismoDokument34 SeitenHipo e HipertiroidismoFabiola Galvan ValleNoch keine Bewertungen
- Fisiopatologia de La Tiroiditis de Hashimoto PDFDokument6 SeitenFisiopatologia de La Tiroiditis de Hashimoto PDFNaraMayhumiDeBelenMerinoOrtizNoch keine Bewertungen
- Sistema EndocrinoDokument40 SeitenSistema EndocrinoThalia Anabel Magallanes LlanosNoch keine Bewertungen
- Farmacología antitiroideaDokument33 SeitenFarmacología antitiroideaAdolfo SantamaríaNoch keine Bewertungen
- Ensayo - HipotiroidismoDokument10 SeitenEnsayo - HipotiroidismoJoel RodriguezNoch keine Bewertungen
- Dialnet EnfermedadesTiroideasEnEquidos 6282934Dokument24 SeitenDialnet EnfermedadesTiroideasEnEquidos 6282934juliruiz86Noch keine Bewertungen
- Capitulo 39 Antitiroideos TerminadoDokument7 SeitenCapitulo 39 Antitiroideos TerminadoArely Ramirez HernandezNoch keine Bewertungen
- Tiroides y EmbarazoDokument28 SeitenTiroides y EmbarazoMariaggabriela Mijares ContrerasNoch keine Bewertungen
- Vivir Con Hipotiroidismo Mejorando Tu Calidad de VidaDokument45 SeitenVivir Con Hipotiroidismo Mejorando Tu Calidad de VidaYaraYara100% (1)
- Tiroideos y AntitiroideosDokument6 SeitenTiroideos y AntitiroideosMarianna PerezNoch keine Bewertungen
- TEMA #10 Glandula TiroidesDokument8 SeitenTEMA #10 Glandula TiroidesJoselin GalvezNoch keine Bewertungen
- Hipotiroidismo e Hipertiroidismo CorregidoDokument40 SeitenHipotiroidismo e Hipertiroidismo CorregidoMaria Alejandra Bejarano Reyes LulaNoch keine Bewertungen
- Patología Benigna de La Glándula TiroidesDokument13 SeitenPatología Benigna de La Glándula TiroidesMariut VeraNoch keine Bewertungen
- Geriatría y Tiroides: Envejecimiento y Alteraciones HormonalesDokument36 SeitenGeriatría y Tiroides: Envejecimiento y Alteraciones HormonalesIliana AlrNoch keine Bewertungen
- Fisiopatología TiroideaDokument50 SeitenFisiopatología TiroideaHernan Jaramillo100% (1)
- Fisiopatología Endocrina TiroidesDokument9 SeitenFisiopatología Endocrina Tiroidesjimmy_herpNoch keine Bewertungen
- Perfil tiroideo UABJODokument9 SeitenPerfil tiroideo UABJONeftalíNoch keine Bewertungen
- Hipotiroidismo - Coma Mixedematoso Grupo 2Dokument32 SeitenHipotiroidismo - Coma Mixedematoso Grupo 2Jaqueline AE100% (1)
- Balance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraVon EverandBalance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraBewertung: 4 von 5 Sternen4/5 (1)
- Tema 16Dokument8 SeitenTema 16Rauul Huerta BarberaNoch keine Bewertungen
- TEMA 10 Insuficiencia Adrenal y Sindromes PluriglandularesDokument15 SeitenTEMA 10 Insuficiencia Adrenal y Sindromes PluriglandularesRauul Huerta BarberaNoch keine Bewertungen
- TEMA 12 Hiper e HipomineralcorticismoDokument14 SeitenTEMA 12 Hiper e HipomineralcorticismoRauul Huerta BarberaNoch keine Bewertungen
- TEMA 6 - Cirugia Del TiroidesDokument11 SeitenTEMA 6 - Cirugia Del TiroidesRauul Huerta BarberaNoch keine Bewertungen
- Tema 17. Tumores Del Páncreas EndocrinoDokument11 SeitenTema 17. Tumores Del Páncreas EndocrinoRauul Huerta BarberaNoch keine Bewertungen
- Tema 7. Hipofuncion Hipofisaria y Sindromes HipotalámicosDokument12 SeitenTema 7. Hipofuncion Hipofisaria y Sindromes HipotalámicosRauul Huerta BarberaNoch keine Bewertungen
- Tema 13 - Hipogonadismo MasculinoDokument14 SeitenTema 13 - Hipogonadismo MasculinoRauul Huerta BarberaNoch keine Bewertungen
- TEMA 12 Hiper e HipomineralcorticismoDokument13 SeitenTEMA 12 Hiper e HipomineralcorticismoRauul Huerta BarberaNoch keine Bewertungen
- Tema 9. Alteraciones de La Secreción de ADHDokument12 SeitenTema 9. Alteraciones de La Secreción de ADHRauul Huerta BarberaNoch keine Bewertungen
- Tema 11. Hiperfunción CorticoideaDokument12 SeitenTema 11. Hiperfunción CorticoideaRauul Huerta BarberaNoch keine Bewertungen
- Tema 15. Hirsutismo y VirilizaciónDokument11 SeitenTema 15. Hirsutismo y VirilizaciónRauul Huerta BarberaNoch keine Bewertungen
- TEMA 8 Tumores Hipofisarios e Hiperfunción HipofisariaDokument18 SeitenTEMA 8 Tumores Hipofisarios e Hiperfunción HipofisariaRauul Huerta BarberaNoch keine Bewertungen
- Tema 5. Hipocalcemias e HipoparatiroidismoDokument11 SeitenTema 5. Hipocalcemias e HipoparatiroidismoRauul Huerta BarberaNoch keine Bewertungen
- Tema 14Dokument18 SeitenTema 14Rauul Huerta BarberaNoch keine Bewertungen
- Tema 1. Bocio e HipotiroidismoDokument12 SeitenTema 1. Bocio e HipotiroidismoRauul Huerta BarberaNoch keine Bewertungen
- TEMA 4 Hiperaparatiroidismo e HipercalmiaDokument17 SeitenTEMA 4 Hiperaparatiroidismo e HipercalmiaRauul Huerta BarberaNoch keine Bewertungen
- TEMA 2 Hipertiroidismo y TiroiditisDokument20 SeitenTEMA 2 Hipertiroidismo y TiroiditisRauul Huerta BarberaNoch keine Bewertungen
- Tema 3. Nódulo Tiroideo y Cáncer de TiroidesDokument12 SeitenTema 3. Nódulo Tiroideo y Cáncer de TiroidesRauul Huerta BarberaNoch keine Bewertungen
- DfafDokument17 SeitenDfafRauul Huerta BarberaNoch keine Bewertungen
- Miocardiopatías y miocarditisDokument17 SeitenMiocardiopatías y miocarditisRauul Huerta BarberaNoch keine Bewertungen
- AsdfsaDokument20 SeitenAsdfsaRauul Huerta BarberaNoch keine Bewertungen
- FDSFDokument16 SeitenFDSFRauul Huerta BarberaNoch keine Bewertungen
- GSDFGDokument14 SeitenGSDFGRauul Huerta BarberaNoch keine Bewertungen
- FasdfDokument16 SeitenFasdfRauul Huerta BarberaNoch keine Bewertungen
- Insuficiencia cardiaca: diagnóstico y fasesDokument14 SeitenInsuficiencia cardiaca: diagnóstico y fasesRauul Huerta BarberaNoch keine Bewertungen
- CfgfsDokument19 SeitenCfgfsRauul Huerta BarberaNoch keine Bewertungen
- DfasDokument13 SeitenDfasRauul Huerta BarberaNoch keine Bewertungen
- GDSFGFDokument4 SeitenGDSFGFRauul Huerta BarberaNoch keine Bewertungen
- FGDSFGDokument11 SeitenFGDSFGRauul Huerta BarberaNoch keine Bewertungen
- GSDFGDokument12 SeitenGSDFGRauul Huerta BarberaNoch keine Bewertungen
- Historia Natural ... FISIOPATOLOGIA IIDokument23 SeitenHistoria Natural ... FISIOPATOLOGIA IIAna Patricia Ruiz Lopez100% (1)
- Lesiones mamarias benignas y riesgo de cáncerDokument57 SeitenLesiones mamarias benignas y riesgo de cáncerJoyce ChangNoch keine Bewertungen
- 02.023 Protocolo Diagnóstico y Terapéutico Ante El Nódulo Tiroideo AisladoDokument4 Seiten02.023 Protocolo Diagnóstico y Terapéutico Ante El Nódulo Tiroideo AisladoMarialina PereiraNoch keine Bewertungen
- Anatomia Especializada OriginalDokument10 SeitenAnatomia Especializada OriginalMiguel AngelNoch keine Bewertungen
- ExpoDokument14 SeitenExpoJoab Lira DiazNoch keine Bewertungen
- Lican 2016Dokument40 SeitenLican 2016Konny MartinezNoch keine Bewertungen
- Memoria Descriptiva El ZapoteDokument41 SeitenMemoria Descriptiva El ZapoteINGE CIVIL 91100% (1)
- Patología Benigna Del ÚteroDokument26 SeitenPatología Benigna Del ÚteroDaniela RuizNoch keine Bewertungen
- Vitiligo - Articulo de RevisionDokument11 SeitenVitiligo - Articulo de RevisionJuan Felipe Cáceres SepúlvedaNoch keine Bewertungen
- 115 127 HI5 3 19 Correa B PDFDokument13 Seiten115 127 HI5 3 19 Correa B PDFanthonyNoch keine Bewertungen
- Simulacion Sin Test PDFDokument46 SeitenSimulacion Sin Test PDFFernanda ÁvilaNoch keine Bewertungen
- Los SentidosDokument11 SeitenLos SentidosAnacelly Montenegro CernaNoch keine Bewertungen
- Efectos Biológicos de Las RadiacionesDokument102 SeitenEfectos Biológicos de Las RadiacionesTecnologos Ifime0% (1)
- Quister Epidermoide TesticularDokument3 SeitenQuister Epidermoide TesticularENNIJER PEREZNoch keine Bewertungen
- Ginecología ENARM México Test 1.a vueltaDokument12 SeitenGinecología ENARM México Test 1.a vueltaElias Cesar Galan JuarezNoch keine Bewertungen
- Enfermedades Producidas Por El Consumo de CarneDokument2 SeitenEnfermedades Producidas Por El Consumo de CarneJosseline Zabala ChNoch keine Bewertungen
- MelanomaDokument69 SeitenMelanomaIvan Alberto Mosquera VegaNoch keine Bewertungen
- Melanomas equinosDokument3 SeitenMelanomas equinosYamil MarínNoch keine Bewertungen
- Takarakuji de 40 Oku Atattanda Kedo Isekai Ijuusuru 1-22Dokument185 SeitenTakarakuji de 40 Oku Atattanda Kedo Isekai Ijuusuru 1-22Yampior Pedro GabrielNoch keine Bewertungen
- Ecografia Glándulas SalivalesDokument20 SeitenEcografia Glándulas SalivalesSamanta Ochoa100% (1)
- Historia Clinica #1 (Medicina 2)Dokument15 SeitenHistoria Clinica #1 (Medicina 2)Xiomara Alfaro AraujoNoch keine Bewertungen
- DX por imágenes en próstataDokument28 SeitenDX por imágenes en próstataYamilenny LopezNoch keine Bewertungen
- Guía de Ejercicios Fisicos y NutriciónDokument147 SeitenGuía de Ejercicios Fisicos y NutriciónMilamc02100% (1)
- Caso ClinicoDokument36 SeitenCaso ClinicoRodas JoseNoch keine Bewertungen
- AcromegaliaDokument2 SeitenAcromegaliaManuel HernandezNoch keine Bewertungen
- Mi Caballo Tiene SarcoidesDokument4 SeitenMi Caballo Tiene Sarcoideskennya gomezNoch keine Bewertungen
- Nueva Medicina Germanica HamerDokument23 SeitenNueva Medicina Germanica HamerÁngel brorons100% (1)
- Enfermedades Embolicas y Trombóticas de Los PulmonesDokument61 SeitenEnfermedades Embolicas y Trombóticas de Los PulmonesBenjamín García Martínez100% (1)
- Registro Individual de Prestacion de Servicios en SaludDokument12 SeitenRegistro Individual de Prestacion de Servicios en Saludjhan.salgado2014Noch keine Bewertungen