Beruflich Dokumente
Kultur Dokumente
Portafolio FST (Autoguardado) - SCSDSDFSDF
Hochgeladen von
Macarena Alejandra Escobar AriasOriginaltitel
Copyright
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenPortafolio FST (Autoguardado) - SCSDSDFSDF
Hochgeladen von
Macarena Alejandra Escobar AriasUniversidad Santo Tomas, Sede Valdivia
Carrera de Kinesiología
08 de junio del 2017
FISIOTERAPIA
EJERCICIO
TERAPEUTICO
“Portafolio”
Nombre:
- Macarena Alejandra
Escobar Arias.
Profesor:
- Klgo. Harry Castro Núñez.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 0
Tabla de contenidos
Tabla de contenido............................................................................... ¡Error! Marcador no definido.
Modelo de atención en salud .............................................................................................................. 3
Crioterapia........................................................................................................................................... 7
Parámetros Crioterapia ................................................................................................................... 122
Hidroterapia ..................................................................................................................................... 133
Parámetros Hidroterapia .................................................................................................................. 20
Agentes Físicos ............................................................................................................................... 211
Parámetros Agentes físicos ............................................................................................................... 31
Técnicas de termoterapia superficial ................................................................................................ 32
Parámetros Técnicas de termoterapia superficial ............................................................................ 39
Termoterapia..................................................................................................................................... 40
Parámetros Termoterapia ................................................................................................................. 49
Ultrasonido ........................................................................................................................................ 50
Parámetros Ultrasonido .................................................................................................................... 58
Electroterapia .................................................................................................................................... 59
Parámetros Electroterapia ................................................................................................................ 68
Corrientes Diadinamicas ................................................................................................................... 69
Parámetros Corrientes Diadinamicas................................................................................................ 77
Estimulación eléctrica transcutanea (Tens) ...................................................................................... 78
Parámetros Estimulación eléctrica transcutanea (Tens)................................................................... 87
Corrientes rusas ................................................................................................................................ 88
Parámetros Corrientes Rusas ............................................................................................................ 92
Masoterapia .................................................................................................................................... 933
Parámetros Masoterapia ............................................................................................................ 10303
Biofeedback ................................................................................................................................. 10404
Parámetros Biofeedback ............................................................................................................. 11010
Onda corta................................................................................................................................... 11111
Parámetros Onda Corta .............................................................................................................. 12424
Terapia Combinada ..................................................................................................................... 12525
FISIOTERAPA Y EJERCICIO TERAPEUTICO 1
Parámetros Terapia Combinada.................................................................................................. 12828
Estudios ........................................................................................................................................... 129
Patologías……………………………………………………………………………………………………………………………….....133
Presentaciones……………………………………………………………………………………………................................155
FISIOTERAPA Y EJERCICIO TERAPEUTICO 2
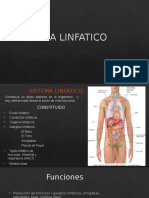
Modelo de atención en salud
La Reforma de la Salud ha introducido cambios radicales en el Sistema de Salud Chileno. En su
esencia, reconoce el derecho de las personas a una atención de salud equitativa, resolutiva y
respetuosa.
El nuevo modelo de atención, de carácter integral, familiar y comunitario, entiende que la atención
de salud debe ser un proceso continuo que se centra en el cuidado integral de las familias,
preocupándose de la salud de las personas antes que aparezca la enfermedad, entregándoles
herramientas para su autocuidado.
Su énfasis está puesto en promover estilos de vida saludables, en fomentar la acción multisectorial
y en fortalecer la responsabilidad familiar y comunitaria para mejorar las condiciones de salud. En
caso de enfermar, se preocupa que las personas sean atendidas en las etapas tempranas de la
enfermedad, de modo de controlar su avance y evitar su progresión a fases de mayor daño y de
tratamientos más complejos.
Características del modelo de salud familiar:
Enfoque biopsicosocial, con énfasis en la familia y comunidad
Continuidad de la atención y de los cuidados de salud
Prestación de servicios integrados
Resolutividad
Responsabilidad compartida entre todos los miembros de la familia y la comunidad por la
salud de su familia y de cada uno de sus integrantes
Participación social
Promoción de Salud
Interculturalidad
Impacto sanitario
Acercamiento de la rehabilitación
La Rehabilitación es un proceso global y continuo de duración limitada y con objetivos definidos,
encaminados a promover y lograr niveles óptimos de independencia física y las habilidades
funcionales de las personas con discapacidades, como así también su ajuste psicológico, social,
vocacional y económico que le permitan llevar de forma libre e independiente su propia vida. La
rehabilitación es un proceso complejo que resulta de la aplicación integrada de muchos
procedimientos para lograr que el individuo recupere su estado funcional óptimo, tanto en el hogar
como en la comunidad en la medida que lo permita la utilización apropiada de todas sus capacidades
residuales.
Rehabilitación: Aplicada a la incapacidad, se entiende por rehabilitación la aplicación coordinada de
un conjunto de medidas médicas, sociales, educativas y profesionales para preparar o readaptar al
individuo con objeto de que alcance la mayor proporción posible de capacidad funcional.
Rehabilitación social: Es parte del proceso de rehabilitación que trata de integrar o de reintegrar a
una persona invalida en la sociedad ayudándole a adaptarse a las exigencias de la vida familiar,
colectiva y profesional, disminuyendo al propio tiempo las cargas económicas y sociales que pueden
obstaculizar el proceso global de rehabilitación.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 3
Rehabilitación basada en la comunidad: Es una estrategia de la atención primaria de salud, para la
rehabilitación e integración social del discapacitado.
Su objetivo primordial es disminuir el impacto de la limitación por medio de la ampliación de
coberturas y la integración de personas con discapacidad. Este enfoque abarca la situación en que
los recursos de rehabilitación están disponibles dentro de la comunidad, para aprovechar y potenciar
los recursos humanos y materiales de esta, entre los que se encuentran las personas discapacitadas,
su familia y todos los miembros de la comunidad donde se incluyen los movimientos asociativos-
asociación de ciegos, sordos e hipoacúsicos y limitados físico- motores.
ll. Clasificación de la función
DEFICIENCIA: Hace referencia a la pérdida o anormalidades de la estructura corporal o de
la función de un órgano o sistema, cualquiera que sea su causa, en principios las deficiencias
representan trastornos a nivel de un órgano. Pueden ser: temporales o parciales. Las
deficiencias deben ser parte de un estado de salud, pero no indican necesariamente que
esté presente la enfermedad o que el individuo sea considerado enfermo. Son deficiencias:
la pérdida de la visión, la pérdida de un miembro, la pérdida de la fuerza.
DISCAPACIDAD: Refleja las consecuencias de la deficiencia desde el punto de vista
funcional y de la actividad del individuo; las discapacidades se presentan, por tanto, la
disminución de la función. Representa la pérdida de la capacidad para realizar una actividad
en el ser humano, ej. no caminar, no poder comunicarse.
MINUSVALIA: Hace referencias a las desventajas sociales (laboral, familiar, educacional)
que experimenta el individuo, consecuencia de sus deficiencias y discapacidades en su
interacción y adaptación al entorno.
La severidad de la minusvalía va a estar condicionada por los factores contextuales (ambientales y
personales) en la que vive la persona, ej. una sociedad con barreras (edificios inaccesibles) ó que
no proporcione elementos facilitadores (baja disponibilidad de ayuda) restringirá la participación o
integración del individuo con una deficiencia y discapacidad y su impacto será:
No incorporación al empleo
No recreación
Dependencia
Marginalidad
Pobreza
Morbilidad- mortalidad
FISIOTERAPA Y EJERCICIO TERAPEUTICO 4
IMPEDIMENTO: Estado patológico permanente o transitorio que provoca una disminución funcional.
INVALIDEZ: Reducción de la capacidad funcional para llevar una vida cotidiana útil. La invalidez es
el resultado no solo de un impedimento físico o mental sino también de la adaptación del individuo a
ese impedimento.
¿QUE ES LA CIF?
• Es un componente más de la familia de Clasificaciones de la OMS
• Es una clasificación de la salud y estados relacionados con la salud “Dominios de salud y dominios
relacionados con la salud”
• Agrupa sistemáticamente los distintos dominios de una persona en un determinado estado de salud.
• Elabora un perfil de gran utilidad sobre el funcionamiento, la discapacidad y la salud del individuo
en varios dominios.
• Diseñada con un propósito múltiple, para ser utilizada en varias disciplinas y por diferentes sectores
de la sociedad
La Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud, CIF, ha sido
desarrollada por la Organización Mundial de la Salud (OMS) y tiene como objetivo principal el
proporcionar un lenguaje unificado y estandarizado que sirva como punto de referencia para la
descripción de la salud y los estados relacionados con la salud. Esta nueva clasificación utiliza un
modelo multidimensional y define los siguientes componentes, estructurados en dos categorías:
Funcionamiento y Discapacidad: Funciones y Estructuras Corporales, Actividades,
Participación
Factores ambientales: Factores ambientales y Factores personales
FISIOTERAPA Y EJERCICIO TERAPEUTICO 5
Las funciones corporales son las funciones fisiológicas y psicológicas de los sistemas corporales y
las estructuras son las partes anatómicas del cuerpo: órganos, extremidades y componentes. La
actividad se define como la realización de una acción por una persona y la participación, el acto de
implicarse en una situación vital. Los factores ambientales constituyen el entorno inmediato y social
y los factores personales incluyen las características de las personas y estilos de vida.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 6
Crioterapia
• Es la utilización de Frio como agente Terapéutico.
• Uso médico nace con el fin de detener el crecimiento celular o la destrucción de tejidos malignos
(cáncer).
• Modifica la Temperatura de los Tejidos a través de la Conducción y Convección.
Los efectos de la crioterapia se pueden englobar en las siguientes categorías:
Disminución de la temperatura
Moderación del metabolismo
Efectos sobre la inflamación
Efectos sobre la circulación
Disminución del dolor
Disminución del espasmo muscular
Relación que existen entre la crioterapia y la respuesta inflamatoria
En la respuesta inflamatoria frente a algún agente nocivo o agente causante de lesión se producen
una serie de acontecimientos sobre los que actuara la crioterapia:
La inflamación es una respuesta del organismo frente a un daño, su propósito es organizar
al organismo frente a la invasión de agentes extraños y preparar el tejido lesionado para su
recuperación.
El proceso de reparación o cicatrización se produce sobre la base de la respuesta
inflamatoria, en la medida que esta se adecua al estímulo lesional, la reparación será efectiva
o por el contrario redundante.
Dentro de la respuesta inflamatoria, la lesión primaria será aquella producida de manera
directa por el estímulo lesivo.
La lesión secundaria, por el contrario, sería el daño ocasionado por la lesión primaria, y en
la periferia de esta como consecuencia de los efectos nocivos de la respuesta inflamatoria
(hipoxia tisular, presencia de mediadores de inflamación)
El aumento en el volumen de los tejidos es consecuencia de la hemorragia y del edema
producido en los tejidos.
I. Efectos de la crioterapia
a) Efectos Circulatorios: La reacción inmediata a la aplicación de frío en el organismo es un
descenso de temperatura con modificaciones circulatorias, que, en aplicaciones de corta duración,
producirán una vasoconstricción de arterias y venas, máxima en el área directamente tratada. Esta
vasoconstricción se produce tanto por la acción directa del frío sobre la musculatura lisa de los vasos,
como por su acción indirecta, ya que al actuar sobre las terminaciones nerviosas cutáneas da lugar
a una excitación refleja de las fibras adrenérgicas; éstas, al aumentar su actividad, contribuyen a la
vasoconstricción.
La vasoconstricción así producida conduce a una reducción del flujo sanguíneo en el área tratada.
Como consecuencia de ello, también se reduce la extravasación del fluido dentro del intersticio. A la
reducción del flujo sanguíneo contribuirá también el aumento de la viscosidad sanguínea. Cuando la
aplicación del estímulo frío excede los 15 minutos, es decir, en aplicaciones prolongadas, a la
vasoconstricción inmediata sucede un fenómeno cíclico de vasodilatación, seguido nuevamente de
FISIOTERAPA Y EJERCICIO TERAPEUTICO 7
vasoconstricción. Esta respuesta o reacción al mantenimiento de la reducción de temperatura
durante largo tiempo se conoce con el nombre de hunting reaction o respuesta oscilante, y fue
descrita por Clarke y Lewis. Estos autores explicaron el incremento del flujo sanguíneo como un
esfuerzo del organismo para mantener la temperatura en el nivel adecuado, a fin de prevenir el daño
tisular. Afirmaron que la dilatación de los vasos que produce el incremento del flujo sanguíneo a
temperaturas bajas ocurre principalmente en el músculo, y es independiente de la presión sanguínea
y de otros factores. La vasodilatación está mediada por nervios somáticos y, posiblemente, se
produce por medio de un reflejo axónico. La respuesta oscilante tiene lugar también cuando la
temperatura alcanzada es menor de 10 º C. Algunos investigadores piensan que, además de la
activación de un mecanismo reflejo, el enfriamiento por debajo de los 10º C puede inhibir la actividad
miogénica de la musculatura lisa o reducir la sensibilidad de los vasos sanguíneos a las
catecolaminas, que causa la vasodilatación.
Actualmente, la existencia de una «vasodilatación por frío” se encuentra muy cuestionada.
Existen datos, cada vez más firmes, que apuntan a que esta vasodilatación —si ocurre- sólo se
presenta al final de aplicaciones muy prolongadas y su efecto en el flujo sanguíneo es muy reducido.
b) Efectos de los Nervios Periféricos: La aplicación del frío produce una disminución del dolor en
el área tratada, que puede deberse tanto a la acción directa sobre las terminaciones nerviosas
sensoriales y sobre las fibras y receptores del dolor, como a factores indirectos, como la reducción
de la tumefacción y del espasmo muscular que acompañan a la zona lesionada. El frío produce una
disminución de la velocidad de conducción de los nervios periféricos y una reducción o bloqueo de
su actividad sináptica: de ahí su efecto analgésico. Las fibras nerviosas varían en su sensibilidad al
frío según su diámetro y su grado de mielinización. Se ha demostrado que las más sensibles son las
mielinizadas y de pequeño diámetro, ya que las amielínicas necesitan temperaturas más bajas para
ser bloqueadas.
También se ha demostrado que el frío actúa, en ocasiones, como contrairritante con poder
antiflogisto en afecciones crónicas. Esto sucede, por ejemplo, en la artritis reumatoide, por los efectos
inhibitorios del frío sobre las enzimas destructoras dentro de la articulación.
c) Efectos a Nivel Muscular: La aplicación del frío produce una disminución del dolor en el área
tratada, que puede deberse tanto a la acción directa sobre las terminaciones nerviosas sensoriales
y sobre las fibras y receptores del dolor, como a factores indirectos, como la reducción de la
tumefacción y del espasmo muscular que acompañan a la zona lesionada.
El frío produce una disminución de la velocidad de conducción de los nervios periféricos y una
reducción o bloqueo de su actividad sináptica: de ahí su efecto analgésico. Las fibras nerviosas
varían en su sensibilidad al frío según su diámetro y su grado de mielinización. Se ha demostrado
que las más sensibles son las mielinizadas y de pequeño diámetro, ya que las amielínicas necesitan
temperaturas más bajas para ser bloqueadas.
También se ha demostrado que el frío actúa, en ocasiones, como contrairritante con poder
antiflogisto en afecciones crónicas. Esto sucede, por ejemplo, en la artritis reumatoide, por los efectos
inhibitorios del frío sobre las enzimas destructoras dentro de la articulación.
d) Otros Efectos: El estímulo de la crioterapia, va a provocar una disminución de la temperatura
tisular asociada a una disminución del metabolismo de este tejido. Esta diminución del metabolismo,
facilita una reducción del daño tisular secundario a la lesión inflamatoria presente en la lesión aguda.
Existen determinados protagonistas de los procesos de inflamación y reparación, como la histamina
y la colagenasa de disminuyen su actividad durante la aplicación de la crioterapia.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 8
El enfriamiento conseguido dependerá de:
El agente utilizado.
La duración de la aplicación.
El espesor de grasa subcutánea que recubre el área que hay que tratar.
La temperatura relativa de esta área.
La elección del método dependerá, asimismo, de:
Su disponibilidad o accesibilidad.
La forma de la zona que hay que tratar y de su superficie.
El tamaño de la zona.
Así, para el tratamiento de áreas pequeñas, como un tendón o un pequeño músculo abdominal, será
el masaje con hielo la forma más efectiva; si se trata, sin embargo, del tratamiento de una extremidad,
su inmersión en un baño frío será la mejor forma de cubrirla por completo; si lo que pretendemos es
el tratamiento de una articulación, bolsas de hielo o compresas húmedas y frías que se adapten a la
articulación serán el método de elección.
El frío, como todos los agentes que se utilizan en terapia, no está exento de riesgos. Por ello, para
su correcta aplicación, es necesario conocer a fondo el método de aplicación del agente refrigerante
que estemos utilizando, las sensaciones que notará el enfermo durante su aplicación, las reacciones
esperadas y aquellas que pueden producirse de forma inesperada y que, por su anormalidad,
obligarán —en ocasiones— a la interrupción del tratamiento.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 9
iii. Métodos de aplicación
1. Compresas frías (Cold Pads).
2. Bolsas de Hielo.
3. Bolsa de agua fría.
4. Sprays Vapocongelantes.
5. Inmersión en agua fría.
6. Toallas Frías.
7. Baños de Contraste.
8. Turbión Frío.
9. Criomasaje.
10. Spray and Strech
iv. Método de aplicación de bolsas de frio o Bolsas de hielo
FISIOTERAPA Y EJERCICIO TERAPEUTICO 10
v. Método de aplicación del Criomasaje
FISIOTERAPA Y EJERCICIO TERAPEUTICO 11
Parámetros Crioterapia
Compresa de revestimiento de alta densidad, que utiliza el frio como un medio terapéutico, en su
interior posee un gel llamado bentonita (con alto calor específico), el cual es capaz de absorber y
producir intercambio termal sobre el área o zona de tratamiento.
Tiempo de aplicación:
o Entre 15-20 minutos, dependiendo la tolerancia del paciente y con inspección de la zona a
cada 5 minutos aprox.
Precauciones:
o Se debe tomar consideración sobre una rama principal superficial de un nervio periférico, en
heridas abiertas, HTA, alteración de la sensibilidad o de la capacidad mental y con pacientes
muy jóvenes o con AM.
Procedimiento Contraindicaciones
Quitar la ropa y joyas de la zona a tratar Hipersensibilidad al frio (Urticaria)
Inspeccionar la zona Intolerancia al frio
Envolver la bolsa de calor con suficientes toallas y Crioglobulinemia
aplicarla con seguridad a la zona.
Indicar al paciente dar aviso en caso de molestias. Hemoglobinuria
Después de 5 min. Inspeccionar la zona. Enfermedad o fenómeno de Raynaud
En caso de signos secundarios suprimir la terapia. Nervios periféricos en regeneración
Al transcurso de 20 min. Retirar la bolsa de calor con Sobre zona con mala circulación o enf. Vascular
inspección de la zona. periférica
FISIOTERAPA Y EJERCICIO TERAPEUTICO 12
Hidroterapia
La hidroterapia es la utilización terapéutica del agua por sus propiedades físicas; podemos definirla
también como la rama de la hidrología que estudia la aplicación externa del agua sobre el cuerpo
humano, siempre que sea con fines terapéuticos y principalmente como vector mecánico y térmico.
El agua es la sustancia más abundante en la superficie terrestre, encontrándose de forma aislada
en cualquiera de sus estados; líquido, sólido o gaseoso; o formando parte de compuestos tanto
orgánicos como inorgánicos. Es el elemento más abundante en la composición de todos los seres
vivos. En estado puro sus propiedades organolépticas son las de un elemento inodoro, insípido e
incoloro. Tiene una serie de propiedades que le confieren una gran importancia terapéutica y le dan
un gran interés al ser un factor que interviene en la regulación térmica de los seres vivos.
La molécula de agua está compuesta de dos átomos de Hidrógeno y no de oxígeno. Los átomos de
hidrógeno se unen al de oxígeno formando una molécula donde los átomos de Hidrógeno están
separados por un ángulo de 110º. Las moléculas de agua pueden ser consideradas como dipolos,
presentando grandes capacidades de reacción, se pueden asociar moléculas de agua entre sí para
formar polihidroles, a partir de enlaces de hidrógeno. Tiene capacidades disociantes e ionizantes a
través de la atracción electrostática de la extremidad de cada dipolo. Participa en gran número de
reacciones químicas a través de sus electrones no compartidos de su átomo de oxígeno. Tiene poder
disolvente de las moléculas hidrófilas y los electrolitos. Las moléculas de agua también pueden
disociarse en el seno líquido mismo, llevando a cabo reacciones hidrolíticas.
Estas propiedades físico-químicas del agua son las que posteriormente llevarán a los efectos
beneficiosos terapéuticos para el paciente.
l) Principios mecánicos de la hidroterapia
El hombre al sumergirse en el agua experimenta nuevas fuerzas físicas, fundamentando así el uso
de la hidroterapia en el tratamiento de diversas patologías. Son, por lo tanto, responsables de los
efectos mecánicos producidos por la hidroterapia.
Inmersión
En el agua, la suma de todas las fuerzas inherentes a la inmersión (factores hidrostáticos e
hidrodinámicos) da un medio físico apropiado para la ejecución de ejercicios asistidos o resistidos
de las extremidades, minimizando la carga sobre las articulaciones y los músculos, siendo la base
de la hidrocinesiterapia.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 13
Factores hidrostáticos
La presión hidrostática es la base del principio de flotación o de Arquímedes. Por este principio, el
cuerpo parece flotar menos en el agua que en el aire y existe una mayor facilidad para realizar
ejercicios. La presión hidrostática o presión ejercida por un líquido sobre un cuerpo sumergido es
igual a la presión ejercida por una columna del mismo líquido de altura igual a la distancia entre el
nivel del punto considerado y la superficie del líquido. Todos los puntos de un mismo plano horizontal
están sometidos a la misma presión hidrostática, pero ésta aumenta con la profundidad.
Factores hidrodinámicos
Un cuerpo en movimiento dentro del agua sufre una resistencia de ésta que se opone a su avance.
Dicha resistencia está relacionada con: la naturaleza del líquido, fuerzas de cohesión, tensión
superficial, viscosidad y densidad.
Otros factores son: superficie del cuerpo, que se mueve en un plano perpendicular al desplazamiento
y el ángulo de incidencia.
Velocidad de desplazamiento: es la diferencia de velocidad entre el agua y el cuerpo en
desplazamiento. La movilización rápida en el agua no es fácil. El enlentecimiento forzado permite
una mejor relajación muscular y la inhibición de los reflejos de estiramiento de los músculos
antagonistas.
Movimientos irregulares o turbulencias: En el desplazamiento dentro del agua es preciso vencer la
resistencia hidrodinámica y la resistencia debida a las turbulencias.
Factores hidrocinéticos
Los más utilizados son:
- Acciones percutorias producidas por la proyección del agua sobre una zona corporal. Los efectos
de esta acción están dados por la presión ejercida, el tiempo de aplicación y el plano de incidencia
(ej. una ducha). Van a ser los efectos de un masaje sumados a los de la temperatura o inmersión.
- Agitación del agua: el agua en movimiento, cuya velocidad puede graduarse, produce un efecto de
masaje (hidromasaje) de intensidad graduable, que añade el efecto de presión y masaje a los efectos
térmicos y mecánicos de la inmersión. La agitación creada actúa como una fuente de estimulación
mecánica de los receptores cutáneos, lo que explica su acción sedativa y analgésica.
PROPIEDADES DEL AGUA
Solvente Polar: Las moléculas de disolvente ejercen su acción al interaccionar con las de soluto y
rodearlas. Se conoce como solvatación. Solutos polares serán disueltos por disolventes polares al
establecerse interacciones electrostáticas entre los dipolos. Los solutos apolares disuelven las
FISIOTERAPA Y EJERCICIO TERAPEUTICO 14
sustancias apolares por interacciones entre dipolos inducidos. El agua es habitualmente denominada
el disolvente universal por la gran cantidad de sustancias sobre las que puede actuar como
disolvente.
Capacidad Disolvente: El desequilibrio eléctrico, es la causa del gran poder disolvente del agua para
con los cristales iónicos (determinadas sales, ácidos o bases). Las moléculas de agua pueden
insertarse entre los iones constitutivos del cristal orientando hacia ellos la parte de carga eléctrica
opuesta. Por estas razones, se debilita considerablemente la atracción entre los iones cristalinos,
reduciendo la cohesión del cristal y facilitando su disolución. Por su capacidad para formar puentes
de hidrógeno con otras sustancias, el agua es el líquido que más sustancias disuelve (disolvente
universal), es el mejor solvente conocido. El agua, constituye el medio para el movimiento de las
moléculas dentro y entre las células e influye marcadamente sobre la estructura de proteínas, ácidos
nucleicos y otros constituyentes celulares. En el agua ocurre la mayoría de reacciones bioquímicas
celulares y la molécula directamente participa en reacciones químicas esenciales como la de
hidrólisis y deshidratación. La corriente de agua absorbida por las raíces, también es un medio
principal para conducir sales minerales disueltas en el suelo hacia la superficie de la raíz donde son
absorbidas.
La capacidad disolvente del agua permite dos funciones importantes para los seres vivos:
a. es el medio en que transcurre la mayoría de reacciones del metabolismo
b. el aporte de nutrientes y la eliminación de desechos se realizan a través de sistemas de transporte
acuosos.
Alto calor específico: La capacidad del agua para estabilizar la temperatura proviene de su calor
especifico relativamente alto. El calor especifico de una sustancia se define como la cantidad de
calor que debe absorberse o perderse para que un gramo de esa sustancia cambie su temperatura
en 1° C. Por tanto, el calor especifico del agua es una caloría por gramo por grado Celcius 1/cal/°C.
En comparación con la mayoría de las sustancias el agua tiene un calor específico inusualmente
alto. El elevado calor especifico del agua, al igual que mucha de sus otras propiedades se debe al
enlace de hidrogeno. El calor debe absorberse para romper los enlaces de hidrogeno y el calor debe
liberarse cuando se forman los enlaces de hidrogeno.
Cambio de densidad del agua de acuerdo a los cambios de temperatura: la densidad del agua es
muy estable y varia poco con los cambios de temperatura y presión.
Alta Tensión Superficial: Es el efecto físico que "endurece" la capa superficial del agua en reposo y
permite a algunos insectos, desplazarse por la superficie del agua sin hundirse.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 15
Los detergentes tienen la capacidad para romper esta tensión superficial del agua, es por esto (y por
muchas otras razones) que verter este tipo de químicos en las aguas puede ocasionar la ruptura del
ecosistema y la desaparición de las especies que en el viven.
TECNICAS DE HIDROTRAPIA
1. Aplicaciones Parciales
(baños parciales, masaje con hielo, compresas, Turbión)
2. Aplicaciones Totales
(Baños, Inmersión Piscina, Duchas)
Principio de Pascal
Pascal; “Todo líquido al ser sometido
a una presión,
ejercerá una fuerza en todas
direcciones igual a la
presión que se despliega sobre él”
Por lo tanto, los líquidos transmiten
las presiones
que reciben.
Principio de Arquímedes
Arquímides; “Todo cuerpo sumergido en un líquido
recibe de abajo hacia arriba un presión o fuerza de
empuje igual al peso del líquido que desaloja”
Empuje = Presión Hidrostática.
A mayor profundidad> líquido desalojado> Fuerza de
empuje.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 16
Presión Hidrostática
La presión hidrostática corresponde a la presión o fuerza que ejercen las moléculas de agua sobre
el cuerpo que este inmerso, es como la fuerza de gravedad, pero en sentido contrario, la fuerza
hidrostática es mayor a medida que el cuerpo se sumerge más profundamente. Si se tiene un cuerpo
en el agua y recibe esta fuerza de empuje, ese cuerpo va a adquirir un peso aparente y se va a
producir el fenómeno de la flotación.
Presión Hidrostática dependerá
Volumen del cuerpo sumergido.
Densidad del Líquido.
Profundidad - cada 30 cm de profundidad la presión aumenta 35 mmHg
Principio de flotación de Arquímedes
El principio de flotación o de Arquímedes establece que un cuerpo sumergido en un líquido
experimente un empuje vertical de abajo hacia arriba igual al peso del volumen de líquido desalojado.
Se encuentra sometido a dos fuerzas: una dirigida hacia abajo, su peso (fuerza de gravedad), y otra
dirigido hacia arriba, el empuje. (Como ambas fuerzas son de la misma dirección y de sentido
contrario según la predominante, se producirá la flotación o el hundimiento, y se mantendrá estático
en el nivel en que ambas fuerzas se equilibran. En el cuerpo humano estas dos fuerzas tienen sus
respectivos puntos de aplicación y no actuaron sobre el mismo punto, en el centro de gravedad y el
empuje coincide. Si la fuerza de gravedad aplicada al centro de gravedad es mayor a la fuerza de
empuje, el cuerpo se hunde. Si por el contrario es superior o igual, el cuerpo permanece en la
superficie más o menos sumergido.
La flotabilidad de un cuerpo en el agua está determinada por las densidades relativas del medio y
del individuo, de tal modo que la fracción de volumen del objeto que está sumergido, será igual al
cociente de la densidad del objeto por la densidad del líquido.
Efectos sistémicos de la flotación y la presión hidrostática.
Cuando alguien se sumerge en agua termo indiferente 35 grados, la presión hidrostática actúa sobre
diferentes partes del cuerpo humano produciendo modificaciones en el reparto sanguíneo lo cual a
su vez produce respuesta renal un aumento del retorno venoso desde la periferia hacia el cuerpo.
La compresión hidrostática modifica la presión tras mural venosa, la capacidad de las venas
disminuye, y los espacios intersticiales son comprimidos, lo que provoca un desplazamiento más
lento de líquidos intersticiales.
Al aumento de la presión venosa y un aumento al aporte venoso de la cavidad derecha en un baño
completo hay un aumento en la presión intraauricular.
Inhibición del control simpático producirá una ligera bradicardia, y una disminución resistencia
vascular y disminución secreciones de renina.
La diuresis aumenta cinco minutos después de la inmersión y puede permanecer durante cinco
horas más se mantiene debido a que los líquidos intersticiales reabsorbidos por efecto de la presión
hidrostática provocan hemodilatación.
Efectos cardiovasculares
Modificación de la presión transmural de las venas normalmente distendidas (Compresión
Periférica)
Espacios Intersticiales son comprimidos (>presión hidrostática intersticial)
Mayor presión en los compartimentos venosos por aumento del retorno venoso.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 17
Aumento de la Presión Intrauricular
Incremento del rendimiento cardíaco. (>volumen de eyección)
Hemodilución (>ingreso de líquido a los tejidos)
Aumento de la frecuencia cardiaca
Aumento del volumen de eyección
Disminución de la hemoglobina en sangre
Disminución de la viscosidad en la sangre.
Efectos Respiratorios
La presión hidrostática comprime el abdomen y el tórax, el diafragma es impulsado hacia
arriba y los músculos respiratorios se ven comprometidos y sometidos a mayor esfuerzo.
Aumenta la presión intratorácica disminución del volumen residual. (Estos aspectos son
importantes para tener en cuenta al momento de someter a hidroterapia a un paciente
puesto que puede existir riesgo por la parte cardiovascular y respiratorio)
Aumento de la presión abdominal (diafragma impulsado hacia arriba) >Frecuencia
Respiratoria
Mayor resistencia a la musculatura inspiratoria.
Musculatura Espiratoria facilitada.
Disminución de Volumen Residual y Capacidad Inspiratoria.
Efectos Renales
Aumento en la diuresis
Incremento de la natriurises
Incrementa la caliuria
Supresión de la hormona antidiurética
Efectos Térmicos del Agua
Agua Caliente
(30 a 40 °C)
Vasodilatación periférica
Flujo Sanguíneo Turbulento y rápido.
Incremento FC y Respiratoria
Aumento Volumen minuto.
Agua Fría
FISIOTERAPA Y EJERCICIO TERAPEUTICO 18
(8 a 15°C)
Vasoconstricción periférica
Menor FC
Mayor duración de la Diástole
Incremento Presión Arterial
Flujo Sanguíneo Lento y Laminar
Aplicaciones Terapéuticas de la Inmersión
Asistencia al Ejercicio
Medio para mejorar la Resistencia y Fuerza Muscular
Menor sobrecarga articular
Mejor Equilibrio y Coordinación (propiocepción)
Relajación muscular y acción antiespasmódica.
Estímulo Sensorial (Propiocepción)
Entrenamiento del Sistema Respiratorio y Cardiovascular.
Favorece Retorno Venoso en extremidades.
Otros Beneficios
Reduce el Edema.
Hidratación y Debridación de la Piel.
Analgésico. (Mecanorreceptores – Efecto térmico)
Relajación y eliminación Stress – Ansiedad.
Precauciones y Contraindicaciones Hidroterapia
Embarazo Disfunciones
Cardiacas Heridas Abiertas.
Enfermedad de Raynaud.
Alteraciones de la Sensibilidad
Enfermedades Respiratorias
Pacientes Seniles y Procesos Infecciosos Agudo
FISIOTERAPA Y EJERCICIO TERAPEUTICO 19
Parámetros Hidroterapia
Su fin terapéutico es a base de agua, mediante las propiedades físicas que esta posee. Funciona
principalmente como vector mecánico y a la misma vez térmico, para generar una disminución del
dolor.
Técnicas de hidroterapia:
Aplicaciones parciales: baños parciales, masaje con hielo, compresas, turbión.
Turbión: tanque de acero inoxidable, que posee agua en su interior que funciona con un motor y
una turbina que inyecta aire al agua con un fin terapéutico.
Aplicaciones totales: baños, inmersión piscina, duchas.
Inmersión: ejecución de ejercicios asistidos o resistidos de las extremidades, minimizando la carga
de las articulaciones y los músculos.
Agua Caliente Agua Fría Precauciones y contraindicaciones
(30 a 40 °C) (8 a 15°C) Embarazo (en zona abdominal y
pélvica)
Vasodilatación periférica Vasoconstricción periférica Disfunciones cardiacas,
Pacientes seniles
Flujo Sanguíneo Turbulento Menor FC, flujo sanguíneo Heridas abiertas, procesos
y rápido. lento y laminar infecciosos agudos.
Incremento FC y Mayor duración de la Diástole Enfermedad de raynaud,
Respiratoria Enf. Respiratorias.
Aumento Volumen minuto. Incremento Presión Arterial Alteraciones de la sensibilidad
FISIOTERAPA Y EJERCICIO TERAPEUTICO 20
Agentes Físicos
La palabra Fisioterapia proviene de la unión de las voces griegas: physis, que significa naturaleza y
therapeia, que quiere decir tratamiento. Por tanto, desde un punto de vista etimológico, fisioterapia
ophysis-therapeia significa “Tratamiento por la Naturaleza”, o también “Tratamiento mediante
Agentes Físicos”.
Arte y ciencia del tratamiento físico por medio de la gimnasia reeducativa o ejercicio terapéutico, el
frio, el calor, la luz, el masaje y la electricidad. Entre los objetivos del tratamiento figuran el alivio del
dolor, el aumento de la circulación sanguínea, la prevención y corrección de incapacidades y la
recuperación máxima de la fuerza, la movilidad y la coordinación. La fisioterapia comprende también
la ejecución de pruebas eléctricas y manuales para determinar la importancia de la alteración de los
impulsos nerviosos y de la energía muscular y de pruebas para precisar las aptitudes funcionales,
asi como la medición de la aptitud del movimiento articular y de la capacidad vital.
AGENTES FISICOS
Se puede definir como agente físico terapéutico, un elemento físico natural como el agua, la luz, el
calor, o elemento artificial o como la electricidad cuando es utilizado en el tratamiento de un
determinado proceso patológico o enfermedad.
Un agente físico actúa mediante uno o más tipos de energía que aporta al organismo y de esta
manera influye sobre los procesos biológicos. Puede contribuir a disminuir el tiempo de evolución,
desinflamar, estimular la regeneración del tejido o disminuir el dolor.
Los agentes físicos corresponden a formas de energía que pueden ser naturales o artificiales
Corrientes eléctricas
Ondas mecánicas
Calor
Agua
Radiaciones electromagnéticas
Se debe considerar que los agentes físicos utilizados en fisioterapia deben ser ionizantes, ya que su
efecto es intracelular consiste en separar los electrones de la molécula neutra a través del suministro
de la energía necesaria. En cambio, las energías no ionizantes pueden ser capaces de destruir la
materia, producir alteraciones genéticas acumulativas provocando malformaciones.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 21
Clasificación de los agentes físicos
FISIOTERAPA Y EJERCICIO TERAPEUTICO 22
FISIOTERAPA Y EJERCICIO TERAPEUTICO 23
Dependiendo del agente térmico y la parte del cuerpo sobre la que se aplica, los cambios de
temperatura pueden ser superficiales o profundos y pueden afectar a un tipo de tejido más que otro.
Dentro de la definición de agentes térmicos deben manejarse dos conceptos, el de termoterapia y el
de crioterapia. La termoterapia es el uso de calor con fines terapéuticos, a su vez la crioterapia es lo
contrario, el uso de frio con fines terapéuticos.
El calor corresponde a la energía cinética promedio que tienen los distintos cuerpos. El punto de
referencia para hacer la diferencia entre calor y frio es la propia temperatura, es por esto que todo lo
que se perciba sobre los 33-34ºC corresponde a calor y lo que se perciba por debajo de los 33-34ºC
corresponde a frío, la energía es la misma, lo que cambia es la cinética.
La energía siempre fluye de mayor a menor concentración en busca del equilibrio térmico, cuando
dos cuerpos a diferente temperatura entran en contacto estos nivelan su temperatura para alcanzar
una temperatura similar. Cuando se trabaja con compresas calientes o lámparas infrarrojas en un
paciente se favorece la cinética para facilitar el tratamiento (se transfiere calor hacia el cuerpo), en
el caso de la crioterapia se transfiere energía del propio cuerpo al elemento terapéutico para
enlentecer la cinética del organismo.
TECNICAS DE TERMOTERAPIA SUPERFICIAL
Compresas Húmedo Caliente
Descripción
• Compresa de revestimiento de alta densidad.
• Interior Bentonita (alto calor especifico)
Aplicación
• CHC envuelta en toallas.
• Sobre área de tratamiento
• 15-20 minutos de aplicación
Baños de Parafina
Descripción
• Nace en Francia en 1900
• Parafina debe ser Blanca, Insípida y Solida.
• Aplicación restringida solo a extremidades.
• Minerales/Parafina 6:1 (Fusión)
• 42 – 50 ºC
Radiación Infrarroja
Descripción
• Utiliza la Conversión
• Long de onda 760 – 10.000nm
• (Tipo A-Tipo B- Tipo C)
• Luz Roja (Diferenciación y Placebo).
Cantidad de Radiación
• Distancia del Foco (40 – 50 cm)
• Angulación del Foco (Coseno)
• Tiempo de Exposición (15-30 min)
• Densidad del tejido
FISIOTERAPA Y EJERCICIO TERAPEUTICO 24
HIDROTERAPIA:
• Se clasifica como un agente mecánico, es superficial, pero puede llegar
a ser profundo. Puede usarse también como agente térmico debido a la posibilidad de calentarse o
enfriarse, nunca pierde la esencia de un agente mecánico.
TECNICAS DE TERMOTERAPIA PROFUNDA
Las técnicas de termoterapia profunda sirven fundamentalmente para calentar estructuras ricas en
agua, estas técnicas a veces se designan con el concepto de electroterapia de alta frecuencia debido
a que los equipos electrónicos que producen estas radiaciones, que son artificiales, funcionan con
corrientes eléctricas de alta frecuencia
• Onda corta o Microondas
o Estos métodos se conocen como diatermia, mal llamados ultratermia, diatermia significa
calor o calentamiento profundo a través de.
o Clasificación según frecuencia
CRIOTERAPIA
La crioterapia es la utilización de frio como agente físico en la rehabilitación. hay varios métodos de
aplicación de este frio, puede ser a través de la hidroterapia, de estructuras metálicas previamente
enfriadas y el mismo hielo, el cual es la mejor modalidad para la aplicación de este. Principalmente
porque el agua puede adoptar distintas maneras antes de ser congelada, podemos utilizar un vaso,
en cubos. También hay geles que se introducen en un aparataje plástico para realizar masajes y
romper fibras faciales con crioterapia.
TERMOTERAPIA
Aumenta el flujo sanguíneo local y periférico.
Aumenta la tasa metabólica celular y orgánica.
Aumenta la extensibilidad de los tejidos.
Disminuye el dolor (rompiendo el ciclo espasmo-dolor)
CRIOTERAPIA
Disminuye el flujo sanguíneo local y periférico.
Disminuye la tasa metabólica celular y orgánica.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 25
Disminuye la extensibilidad de los tejidos.
Disminuye el dolor (disminuye velocidad axonal)
AGENTES MECANICOS
Los agentes mecánicos consisten en la aplicación de fuerza para aumentar o disminuir la
presión sobre el cuerpo de la persona. Algún ejemplo de los agentes mecánicos incluye el
agua, la tracción, la compresión y el sonido
El agua puede proporcionar resistencia, presión hidrostática y flotabilidad para la realización
de un ejercicio o presión para limpiar heridas abiertas.
La tracción disminuye la presión sobre y entre estructuras, y la compresión aumenta la
presión sobre y entre estructuras.
ULTRASONIDO
Corresponde al uso de ondas mecánicas, que están fuera del alcance del oído humano, con fines
terapéuticos, las ondas no se perciben.
Las ondas sónicas, que son ondas mecánicas, requieren un medio de propagación, para
las ondas de sonido el mejor conductor es el agua, es por esto que al aplicar el ultrasonido
se aplica gel a base de agua en la superficie para que las ondas se propaguen, sin el gel
esto no ocurre y la onda queda atrapada en el equipo de ultrasonido.
En el cabezal del equipo de ultrasonido existe un cristal de cuarzo o cerámica, este cristal
recibe energía eléctrica que hace que el cristal vibre o se deforme, al deformarse, éste emite
la onda mecánica a través del cabezal, esto es lo que se conoce como el efecto
piezoeléctrico inverso.
En determinadas caras de ciertos cristales aparecían cargas eléctricas si sobre las mismas
se ejercían presiones o tracciones, a este fenómeno se le llamó efecto piezoeléctrico. El
efecto piezoeléctrico inverso consiste en la deformación mecánica que sufre un cristal
piezoeléctrico al que se le aplica un campo eléctrico. Un ejemplo de un material
piezoeléctrico en el cuerpo es el hueso.
El ultrasonido puede ser entregado al paciente en dos modalidades:
Ultrasonido Continuo: Corresponde a la entrega de ondas sónicas sin descanso durante
todo el tiempo terapéutico. Se dice que el efecto de este ultrasonido es termomecánico,
aumenta la cinética y puede generarse calor dependiendo del tiempo de aplicación.
Ultrasonido Pulsátil: Corresponde a la entrega de ondas sónicas con pequeños tiempos de
descanso, habitualmente no se alcanzan a percibir, incluso se encuentran dados en
milisegundos. Se dice que este ultrasonido tiene un efecto mecánico.
El ultrasonido se absorbe fundamentalmente en los tejidos conectivos, ya sean tendones,
ligamentos, capsula articular, hueso en callo blando (proliferación y remodelación), fascia,
cartílagos. El ultrasonido se absorbe más en tejidos ricos en colágeno, estos tejidos tienen
células especializadas llamadas blastos que se diferencian según el tejido, estas células
reciben las ondas mecánicas del ultrasonido y se deforman, al generarse esta deformación
se produce el colágeno en el tejido estimulado.
El ultrasonido no produce analgesia, solamente estimula la formación de colágeno, permite
la reparación tisular del tejido conectivo y permite romper adherencias del tejido conectivo.
HIDROTERAPIA
Técnicas de Inmersión Parcial
Técnicas de Inmersión Total o Global
Duchas o Chorros
Uso del agua como agente terapéutico. Las técnicas de hidroterapia se clasifican en varios
tipos:
FISIOTERAPA Y EJERCICIO TERAPEUTICO 26
• Técnicas de Inmersión Parcial
• Técnicas de Inmersión Total o Global
• Duchas o Chorros
Presión Hidrostática: la presión hidrostática corresponde a la presión o fuerza que ejercen las
moléculas de agua sobre el cuerpo que este inmerso, es como la fuerza de gravedad, pero en sentido
contrario, la fuerza hidrostática es mayor a medida que el cuerpo se sumerge más profundamente.
Si se tiene un cuerpo en el agua y recibe esta fuerza de empuje, ese cuerpo va a adquirir un peso
aparente y se va a producir el fenómeno de la flotación
TECNICAS DE HIDROTERAPIA
Turbión: Se designa como una técnica de inmersión parcial, es un tanque de acero inoxidable que
se llena de agua y que funciona con un motor y una turbina que inyecta aire al agua con un fin
terapéutico. El turbión de mano es más grande que el turbión de pie, este último se acompaña de
una silla; el tanque tiene un termómetro que marca la temperatura del agua.
Tanque de Hubbard: Es un tanque que tiene forma de trébol de 4 hojas que tiene una capacidad de
1500 L, tiene 3 turbinas y su forma ayuda a que el abordaje como terapeuta sea más simple para
poder maniobrar a un paciente, puede hacerse una inmersión completa del paciente sin que el
terapeuta se introduzca en el agua.
TRACCION
Se utiliza en la mayoría de los casos para aliviar la presión sobre estructuras como nervios
o articulaciones que produce dolor u otros cambios sensitivos o inflamación. La tracción
puede reducir la sensación de dolor, prevenir o reducir el daño o la inflamación de las
estructuras comprimidas. Los efectos de la disminución de la presión provocados por la
tracción pueden ser temporales o permanentes, según la naturaleza de la patología
subyacente y de la fuerza, duración y medios utilizados para aplicar la tracción.
COMPRESION
Se utiliza para contrarrestar la presión de un líquido y controlar o revertir edema. Se pueden
variar la fuerza, duración, medios utilizados para la aplicación de la compresión con el fin
de controlar la magnitud del efecto y ajustarse a las necesidades de cada paciente.
ELECTROTERAPIA
La electroestimulación (EE) consiste en la utilización de corriente eléctrica para inducir una
contracción muscular y cambios sensoriales, reduce edema o acelera la curación de los
tejidos. Los efectos y las aplicaciones clínicas de las corrientes eléctricas varían en función
de la forma de la onda, intensidad, duración y dirección del flujo de corriente, y dependiendo
también del tipo de tejido sobre el que se aplica la corriente.
Las corrientes eléctricas aplicadas con la suficiente intensidad y duración pueden
despolarizar nervios, causando respuestas motoras y sensoriales que pueden ser usadas
para controlar el dolor o aumentar la fuerza y control muscular. Las corrientes eléctricas
aplicadas en la dirección de flujo adecuada pueden aumentar también repeler o atraer
partículas cargadas eléctricamente y alterar la permeabilidad de la membrana celular para
controlar la formación de edema, favorecer la curación tisular y facilitar la penetración
transdermica de fármacos.
Corrientes Eléctricas o Electroterapia: Uso de corrientes eléctricas continuas, alternas o
pulsadas con fines terapéuticos.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 27
Corriente Eléctrica: Es un flujo de electrones, requiere un material conductor y dos polos
(positivo y negativo), los electrones siempre fluyen desde el polo negativo al positivo.
Corriente Continua o Directa: Es una corriente ininterrumpida donde el flujo de los
electrones es siempre en la misma dirección, la intensidad de esta corriente es constante a
un valor predeterminado.
Corriente Alterna: Requiere un dispositivo llamado inversor de polaridad para cambiar la
carga de los polos, esto ocurre millones de veces por segundo. Los electrones fluyen en
ambos sentidos dependiendo de la frecuencia de alternancia de polaridad; la corriente
alterna es bidireccional e ininterrumpida, la intensidad puede ser variable.
Corriente Pulsada: Estas corrientes pueden ser unidireccionales o bidireccionales, pero
existe un pequeño lapso en el que no se emite corriente.
Se llama corriente eléctrica, al paso ordenado de electrones a través de un conductor. Pero se puede
hacer que estos electrones pasen siempre en la misma dirección (corriente continua) o que cambien
el sentido de paso e incluso que varíe la cantidad de electrones que pasan cada vez (corriente
alterna).
INDICACION DE LOS AGENTES FISICOS
DOLOR.
INFLAMACIÓN y CICATRIZACIÓN.
EDEMA.
PROCESOS DE REPARACIÓN TISULAR.
EXTENSIBILIDAD DEL COLAGENO.
FORTALECIMIENTO MUSCULAR.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 28
INDICE TERAPEUTICO O DOSIS
Dosis óptima de energía que se le proporciona
a un paciente para lograr un efecto terapéutico.
Este índice debe modificarse o evaluarse en cada
sesión, esto depende del tipo de lesión, de la
extensión de la lesión, de la evolución en el tiempo
de la lesión y de los factores propios del paciente
Ley de Arnoldt Schultz:
Si se entrega poca energía a un tejido
probablemente no se obtengan respuestas terapéuticas ni efectos, si esa energía se aumenta
gradualmente los efectos comienzan a manifestarse de forma significativa, si la misma energía se
aumenta de manera abrupta la probabilidad de daño es cada vez mayor.
Ley del Principio de Valor Inicial de Wilder:
Un tejido o un órgano puede estar metabólicamente neutro, presentar un metabolismo muy
acentuado o muy deprimido. Este principio dice que cuando se proporcionan estímulos excitatorios
sobre un tejido u órgano metabólicamente activo el efecto o respuesta que se obtenga no va a ser
mayor a la actividad de dicho órgano o tejido, responde mejor a estímulos inhibidores o negativos.
Si el tejido se encuentra metabólicamente deprimido este responde mejor a estímulos excitatorios
que a los inhibitorios.
CARGA Y CARGABILIDAD
Carga: Es la máxima energía o estrés tolerable por un sujeto, órgano o tejido antes de producir
alguna alteración. Se debe evaluar en cada paciente.
Cargabilidad: Corresponde al rango que permite el incremento gradual de estrés antes de la carga,
en este tramo se encuentra el índice terapéutico. La cargabilidad depende de la etapa de reparación
tisular en la que se encuentre el paciente, del tipo de daño o lesión, de las características
estructurales de la lesión y del agente que se utiliza al intervenir.
PRECAUCIONES Y CONTRAINDICACIONES
A las restricciones al uso de intervenciones terapéuticas concretas se les denomina
contraindicaciones o precauciones. Las contraindicaciones son condiciones bajo las cuales no se
debería aplicar un determinado tratamiento, y las precauciones son condiciones bajo las cuales una
determinada forma de tratamiento se debería aplicar con un cuidado especial o limitaciones.
En clínica se utiliza los términos contraindicaciones absolutas y contraindicaciones relativas.
Aunque las contraindicaciones y precauciones varían en los agentes físicos, hay algunas
condiciones que constituyen contraindicaciones y precauciones en la mayoría de los casos. Por,
tanto se debería tener especial cuidado cuando se considerará la aplicación de un agente físico a un
paciente cuando alguna de estas condiciones esté presente.
Embarazo – tumor Maligno - Marcapasos u otros dispositivos eléctricos - Alteración de la
Sensibilidad - Alteración de la función Mental
FISIOTERAPA Y EJERCICIO TERAPEUTICO 29
EMBARAZO
El embarazo supone generalmente una contraindicación o precaución para la aplicación de un
agente físico si la energía producida por el agente o sus efectos fisiológicos puede alcanzar al feto.
Se aplican estas restricciones porque normalmente no se conoce los efectos de estos tipos de
energía sobre el desarrollo fetal y porque son muchas las influencias que pueden afectar de forma
adversa al desarrollo fetal, algunas de las cuales son sutiles.
MALIGNIDAD
La malignidad también es una contraindicación o precaución para la aplicación de los agentes o sus
efectos que puedan alcanzar el tejido maligno o alterar la circulación de dicho tejido. Se sabe que
algunos agentes físicos aceleran el crecimiento, o la metástasis del tejido maligno. Se piensa que
estos efectos son el resultado de un aumento de la circulación o de una alteración de la función
celular. También hay que tener cuidado con trabajar otras zonas que supuestamente no están con
algún tejido maligno, porque el tejido maligno puede metastatizar y puede, por tanto, estar presente
en áreas donde no haya sido detectado aún.
MARCAPASOS U OTROS DISPOSITIVOS ELECTRÓNICOS IMPLANTADO
La energía producida por algunos agentes físicos puede alterar el funcionamiento del dispositivo y
tener, por tanto, efectos adversos sobre el paciente.
ALTERACION DE LA SENSIBILIDAD Y DE LA FUNCION CEREBRAL
En muchos agentes físicos la intensidad de cada tratamiento depende en gran parte del feedback
que nos entrega el paciente. Las personas con alteración de la sensibilidad y función cerebral es una
contraindicación, porque el límite para la aplicación de los agentes viene dado por lo que nos expresa
el paciente sobre cómo siente la intervención.
Por tanto, es importante que antes de realizar una intervención es necesaria la evaluación de estas
contraindicaciones.
Ahora, por ejemplo, aunque la aplicación de ultrasonido a una paciente embarazada está
contraindicada en cualquier área de cuerpo cuando el ultrasonido pueda alcanzar al feto, se podría
utilizar este agente físico en las extremidades distales.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 30
Parámetros Agentes físicos
Ejercicios terapéuticos, intervenciones manuales y/o aplicación de agentes físicos con el fin de curar,
prevenir y rehabilitar afecciones o patologías que pudiera presentar un paciente. Los objetivos de
estos tienden a disminuir el dolor, aumentar la circulación sanguínea, la prevención y corrección de
incapacidades y la recuperación máx. de la fuerza, la movilidad y la coordinación.
Pueden ser:
Calor, agua, corrientes eléctricas, ondas mecánicas, radiaciones electromagnéticas.
Deben tener como principal característica ser No ionizantes, ya que al serlo puede
causar una alteración a nivel celular, producir daño y alteraciones genéticas.
Tipos de agentes físicos
Agentes electromagnéticos
Agentes térmicos Agentes mecánicos
Ag. De calor profundo (US, Campos electromagnéticos
diatermia, etc). (Ultravioleta, laser, etc)
Tracción
Ag. De calor superficial Compresión (vendajes o tipos Corrientes eléctricas (ej.tens)
(CHC, baños de parafina, de masajes).
etc).
Ag. De enfriamiento Agua (hidroterapia: turbión o
(ej.crioterapia) tanque de hubbard).
Sonido (US continuo y pulsátil,
etc).
Contraindicaciones Indicaciones
Embarazadas Dolor
Malignidad Inflamación y cicatrización
Marcapasos u otro dispositivo eléctrico Edema
implementado
Alteración a la sensibilidad Procesos de reparación tisular
Alteración de la función mental Extensibilidad del colágeno
Fortalecimiento muscular
FISIOTERAPA Y EJERCICIO TERAPEUTICO 31
Técnicas de termoterapia superficial
La termoterapia corresponde al uso de calor con fines terapéuticos, las técnicas de termoterapia se
dividen en dos grupos
Termoterapia Superficial: Llega hasta los 10 mm de profundidad, la energía se entrega a través de
la conducción, convección y de la radiación (conversión).
Termoterapia Profunda: Llega más allá de los 10 mm, corresponde a la electroterapia de alta
frecuencia, solamente entrega su energía a través de la radiación (que implica la conversión).
Dosificación – Sensación del Paciente
Submitis: Es una sensación que se percibe sutilmente, es una sensación mínima.
Mitis: Es una sensación agradable y suave de calor.
Normalis: Es una sensación clara de calor, es un calor moderado.
Fortis: Es una sensación fuerte de calor, se encuentra entre lo tolerable y lo nociceptivo.
A nivel muscular el aumento óptimo de temperatura no será significativo. (Superficial)
• El calor va a tener una profundidad máxima de 1 cm.
• Los tejidos que aumentan su temperatura son fundamentalmente la piel y la grasa.
• Se lograría un calentamiento más profundo si las capas de piel y la grasa fuesen muy delgadas.
¿Cuánto Tiempo de Tratamiento?
Entre los 8 – 10 minutos se obtienen los máximos efectos térmicos.
Grado de Calor Alcanzado
Intensidad del agente (equilibrio térmico): Siempre se busca el equilibrio térmico entre el
agente y la piel, este debe ser entre 40 y menos de 45º C, la mayor parte de los efectos
locales ocurren con estas temperaturas.
Calor específico del agente físico utilizado: Los mejores agentes son los que presentan un
alto calor específico, por ejemplo, el agua, esta tiene un mayor calor especifico y retiene por
más tiempo la temperatura, se enfría más lento que otros agentes.
Conductividad térmica del agente físico: Existen agentes que conducen mejor que otros.
Duración del estímulo: Se refiere al tiempo de exposición, si este es mayor el grado de calor
que se percibe será mayor y viceversa.
Sensibilidad del sujeto y zona cutánea de la aplicación
Aplicación local o total (global o sistémica)
Las temperaturas máximas a las que podría trabajarse con un determinado agente antes de quemar
a un sujeto corresponden a:
Aire: Puede trabajar en 100°C
Agua: Se debe calentar hasta los 45-46º C, el primer contacto puede ser molesto, luego se
alcanza el equilibrio térmico.
Parafina: Debe calentarse como máximo hasta los 57º C (55).
Arena: Debe calentarse hasta los 55º C.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 32
Técnicas de Termoterapia Superficial
Compresas Húmedo-Calientes (CHC)
Baños de Parafina
Fluidoterapia.
Hidroterapia-Turbión
Radiación Infrarroja
Horno de Bier
Crioterapia
COMPRESAS HUMEDO – CALIENTES
Para que la compresa adquiera la temperatura del agua dentro del
compresero deben pasar 20-30 min de inmersión.
Traspaso energético por conducción. (15 a 30)
Procedimiento:
• Quitar la ropa y las joyas de la zona a tratar e inspeccionar la zona.
• Envolver la bolsa de calor con las suficientes toallas para que el calor
se entregue de manera gradual y segura.
• Aplicar la bolsa de calor envuelta sobre la zona de tratamiento y
asegurarla bien.
• Indicar y/o proporcionar al paciente alguna forma de dar aviso al clínico en caso de sentir algún tipo
de molestar.
• Después de 5 minutos, comprobar cómo se siente el paciente e inspeccionar la zona en tratamiento
para ver si hay enrojecimiento excesivo, ampollas u otros signos de quemadura. Suprimir la
termoterapia si hay signos.
• Después de 20 minutos, retirar la bolsa de calor e inspeccionar la zona de tratamiento. Es normal
que la zona aparezca ligeramente enrojecida y que al tocarla esté caliente.
Ventajas:
• Fácil de usar
• Bajo costo
• Requiere poco tiempo para el clínico
• Fácil aplicación
• Diferentes formas y tamaños de compresas
• Son seguros en comparación a otras técnicas debido a que la compresa se enfría y se aísla con
toallas
Desventajas:
• No hay visibilidad del área de tratamiento, no se ven las reacciones cutáneas
• Es una técnica de contacto que no puede utilizarse en un dolor fase II con alteraciones de la
sensibilidad.
• Poca adaptabilidad a las superficies irregulares
FISIOTERAPA Y EJERCICIO TERAPEUTICO 33
BAÑOS DE PARAFINA
Existe un tanque de parafina al que se les introduce parafina sólida en trozos, este tanque funciona
con un termostato y su temperatura aumenta de tal forma que se derrite la parafina. Los bloques de
parafina deben ser blancos, insípidos y sólidos, actualmente hay diferentes colores y olores debido
a que puede afectarse el tratamiento por el placebo.
La parafina sólida se encuentra mezclada con aceites minerales en proporción de 1:6 o 1:7 (aceite:
parafina), estos permiten que el punto de fusión de la parafina disminuya y se vuelve líquida a una
menor temperatura. La parafina pura (sin aceites minerales) se vuelve líquida entre los 54-57º C, el
primer contacto podría ser doloroso, gracias a los aceites minerales esto ocurre entre los 45-50º C,
todo depende de la cantidad de aceite, en la relación 1:6 el punto de fusión es más bajo.
El tanque de parafina puede alcanzar los 54º C si es que no posee termostato. El tiempo de
aplicación de la parafina es de 15 a 30 min y su mecanismo de traspaso de energía es por conducción
a través del contacto directo.
El tiempo de terapia es de 15 a 30 minutos
3 técnicas para realizar la ejecución del tratamiento.
1. Bañar- cubrir. (Técnica más utilizada)
2. Bañar- sumergir.
3. Pintar.
Procedimiento.
Procedimiento común:
1. Quitar todas las joyas de la zona a tratar e inspeccionar la zona.
2. Lavar y secar completamente la zona a tratar para minimizar la contaminación de la parafina.
Para el método bañar – cubrir (envolver):
• Con los dedos separados, introducir la mano en el baño de parafina hasta donde sea posible y
retirarla. El paciente debe evitar mover los dedos durante el tratamiento.
• Esperar brevemente a que la capa de parafina se endurezca y se haga opaca.
• Volver a introducir la mano, manteniendo los dedos separados. Repetir los pasos 1 a 3 de cinco a
diez veces.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 34
• Cubrir la mano del paciente con una bolsa de plástico, papel encerado o papel para camilla y luego
envolverla con una toalla o guante.
• Elevar la extremidad *
• Dejar la parafina durante 10 a 15 minutos o hasta que se enfríe.
• Cuando haya terminado la intervención, pelar la parafina de la mano y retirarla.
Para el método bañar – sumergir:
• Con los dedos separados, introducir la mano en la parafina y retirarla.
• Esperar entre 5 a 15 segundos para que la capa de parafina se endurezca y se haga opaca.
• Volver a introducir la mano, manteniendo los dedos separados.
• Dejar la mano en el baño de parafina hasta 20 minutos y luego sacarla.
• Para este método de aplicación, la temperatura de la parafina debe estar en el límite inferior del
rango, porque la mano se enfría menos durante el tratamiento que cuando se utiliza el método
anterior. Durante el tratamiento hay que apagar el calentador para que los lados y el fondo del
contenedor no se calienten demasiado.
Para el método de pintar:
• Pintar una capa de parafina sobre la zona de tratamiento con una brocha.
• Esperar hasta que la capa de parafina se vuelva opaca.
• Pintar otra capa de parafina no mayor que la primera capa. Repetir los pasos 1 a 3 de seis a diez
veces.
• Cubrir la zona con plástico o papel y luego envolverla con toallas.
• Dejar la parafina durante 20 minutos o hasta que se enfríe.
• Cuando haya terminado la intervención, pelar la parafina y tirarla.
SE DEBE APAGAR EL TANQUE DURANTE LA APLICACIÓN.
Ventajas:
• Buen contacto sobre las áreas irregulares, se adapta a eminencias óseas sin problemas
• Fácil de aplicar
• La parafina lubrica la piel
• Bajo costo
• Puede ser utilizado por los pacientes en sus hogares
Desventajas:
• Es una técnica sucia debido a la pérdida de las células muertas o pelos durante la terapia, la
temperatura del tanque no es suficiente para aniquilar bacterias u hongos.
• Tiempo para ser aplicada
• Heridas abiertas o lesiones de la piel
• Contaminaciones cruzadas
FISIOTERAPA Y EJERCICIO TERAPEUTICO 35
Fluidoterapia y Horno de Bier.
Es un método utilizado en EEUU y en Europa
Ventajas
• Circula aire caliente con partículas de celulosa o que son
movilizadas por una turbina de aire.
• En algunos cubículos se permite el ingreso del terapeuta para
realizar movilizaciones.
• Permite el movimiento durante el tratamiento
• Facilita el ejercicio del paciente (activo, pasivo o
asistido)
• Mínima presión sobre el área de tratamiento
• Permite regular la temperatura (38-48º C)
Desventajas
• Costoso
• Posición pro gravedad.
El paciente ingresa una extremidad dentro del cubículo y se produce un aumento de la temperatura
debido al roce o fricción entre la piel y las partículas, algunos cubículos permiten el ingreso del
terapeuta para realizar las movilizaciones en el paciente. El mecanismo físico de traspaso de energía
es por convección, el tiempo de aplicación de esta técnica es de 15 min como mínimo y de 30 min
como máximo.
HORNO DE BIER.
• Calor seco – RADIACIÓN
• Termostato hasta 70°C
• A 30 min de tto.
• Ventaja – Área de tto visible
• Es un dispositivo metálico con forma semilunar que
posee un termostato, este irradia calor al paciente.
• El horno de Bier es una forma de calor seco que se transmite a través de la radiación, el termostato
opera alrededor de los 70º C. El tiempo mínimo de aplicación es de 15 min y el máximo de 30 min.
• Una de sus ventajas es que el área de tratamiento es visible.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 36
RADIACIÓN INFRARROJA.
Es una técnica de termoterapia superficial que traspasa la energía a través de la radiación, en el
espectro electromagnético presenta longitudes de onda entre 760
y 15000 nM. El infrarrojo se encuentra entre el color rojo de la luz visible y las microondas.
Ley de Wien
La capacidad para aumentar la temperatura de una radiación (en ºK) es inversamente proporcional
a la longitud de onda.
La penetración de los infrarrojos depende de la frecuencia, a mayor frecuencia existe una mayor
penetración. El IR luminoso es el que penetra más debido a su alta frecuencia. El infrarrojo luminoso
penetra hasta 10 mm de profundidad, el infrarrojo no luminoso penetra de 2 a 3 mm de profundidad.
La pantalla metálica de las lámparas infrarrojas cumple una función reflectante, se evita la disipación
de la energía (que sale de manera divergente desde la ampolleta) debido a que la radiación incide y
se refleja en la pantalla, se genera un haz más homogéneo y más vertical. Se genera una radiación
más homogénea por la reflexión que ocurre de los rayos que sin divergentes.
Infrarrojo Luminoso:
Corresponden a las lámparas que poseen una ampolleta de color (rojo, verde, amarillo, etc.),
funcionan con potencias altas (250-1500 W). El infrarrojo luminoso es de tipo A.
Infrarrojo No Luminoso:
Corresponden a las lámparas que poseen una ampolleta sin color, funcionan con potencias bajas
(250-500 W). El infrarrojo no luminoso corresponde al B y al C.
Dosis de la Radiación Infrarroja
Ley del Inverso Cuadrado
La intensidad de la radiación es inversamente proporcional al cuadrado de la distancia: si aumenta
la distancia disminuye la intensidad y viceversa.
Si se tiene una distancia de 50 cm y luego se disminuye a 25 cm la intensidad aumenta 4 veces.
La dosis de la radiación infrarroja depende también del ángulo de la lámpara:
Ley del Coseno de Lambert:
Cuando la lámpara emite energía de manera perpendicular a la superficie se entrega el máximo de
radiación. Si se angula la lámpara se entrega una menor radiación.
A medida que el ángulo aumenta de 0 a 90º la intensidad entregada por la lámpara infrarroja va
disminuyendo.
Efectos de la Radiación Infrarroja:
• Ayuda a la reparación tisular
• Relajación muscular
Debido a la disminución de la latencia de los potenciales de acción, a la disminución de la descarga
de las fibras tipo II del huso neuromuscular y al aumento de la descarga de las fibras Ib del OTG.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 37
Procedimiento:
• Quitar todas las joyas de la zona a tratar e inspeccionar la zona.
• Poner al paciente las gafas opacas a los rayos IR; el terapeuta también se las debe poner si hay
posibilidad de que le incidan los rayos IR en los ojos.
• Dejar la lámpara de infrarrojos calentándose durante 5 a 10 minutos para que alcance un nivel
estable de potencia.
• Colocar al paciente con la superficie de la zona a tratar perpendicular al rayo de la lámpara IR y a
una distancia aproximada de entre 45 y 60 cm de la fuente. Recordar que la intensidad de la radiación
IR que llega a la piel disminuye a medida que aumenta la distancia a la fuente, con una relación del
inverso de la distancia al cuadrado, y en proporción al coseno del ángulo de incidencia del rayo.
• Proporcionar medios al paciente para poder pedir ayuda, e indicarle que avise si siente malestar.
• Decirle al paciente que evite acercarse o alejarse de la lámpara y tocarla.
• Ajustar la lámpara, para que el tratamiento dure entre 15 y 30 minutos (dependiendo de los objetivos
clínicos del terapeuta)
• Monitorizar la respuesta del paciente durante el tratamiento.
• Cuando termine la intervención, apagar la lámpara y secar el sudor de la zona tratada.
Ventajas:
Fácil aplicación
Se ve el área de tratamiento
No es una técnica de contacto
El calor se emite de forma continua sin que se disipe
Desventajas
Es un agente térmico que no se enfría,
puede resecar la piel y producir quemaduras
CONTRAINDICACIONES
FISIOTERAPA Y EJERCICIO TERAPEUTICO 38
Parámetros Técnicas de termoterapia superficial
Corresponde al uso del calor como un fin terapéutico, sus efectos térmicos máximos se obtienen
alrededor de los 8 a 10 minutos aprox. en donde su equilibrio térmico varía entre los 40 y menos de
45°C, referente entre el agente y la piel del individuo.
Existen dos tipos de técnicas:
Termoterapia superficial Termoterapia profunda
Corresponde hasta los 10mm de profundidad y Llega más allá de los 10mm, en donde se
su energía es entregada mediante conducción, puede apreciar la electroterapia de alta
convección y conversión. frecuencia, quien entrega su energía en
comparación de la superficial, solo por
conversión.
Efectos dependen de Contraindicaciones
Intensidad del agente Fases inflamatorias o edemas
Calor especifico Heridas abiertas
Conductibilidad de la especie Alteraciones circulatorias y a la sensibilidad
Duración de la aplicación Insuficiencia cardiaca, trombosis o flebitis
Sensibilidad frente al estimulo Metales y tumores
La zona de la aplicación Embarazadas (zona abdominal y pélvica)
FISIOTERAPA Y EJERCICIO TERAPEUTICO 39
Termoterapia
Es el arte y la ciencia del tratamiento de enfermedades y lesiones utilizando el calor como agente
físico (agente térmico) con una temperatura mayor a la regular del organismo (37°c).
Puede ser aplicada superficialmente o alcanzando tejidos profundos, el umbral de tolerancia
cutánea.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 40
James Prescott Joule
1. “Calor es una transferencia de energía”
El calor se transfiere de un cuerpo de mayor a menor, con el objetivo de llegar al equilibrio térmico.
Esto se refiere que un cuerpo que está vibrando a menor velocidad, poca temperatura con otro
cuerpo que está vibrando a mayor velocidad, mayor temperatura, al entrar en contacto entre estos,
se produce el equilibrio térmico, es decir, las moléculas que se estaban moviendo lento ahora se
moverán un poco más rápido y las que se movían muy rápido ahora comienzan a moverse lento.
2. “Cierta cantidad de energía mecánica produce energía térmica de igual proporción”
Todo tipo de energía mecánica produciendo energía térmica. Cuando hablamos de agentes físicos,
muchos de estos van a provocar producción energía térmica a pesar de que este no sea su objetivo
principal.
Leyes de la termodinámica.
1era Ley.
• “La energía no se crea ni se destruye sólo se transforma” La energía se transfiere a otro cuerpo
generando el mismo tipo de energía o convirtiéndose en otro tipo de energía.
2da Ley.
• “El Calor jamás fluye de un cuerpo de menor Tº a otro de Tº más alta”
• Tiende a la Entropía en el sitio de tratamiento.
• El cuerpo busca la Entalpia.
• La Entropía es el desorden de la energía, al entregar termoterapia a los tejidos se genera un
desorden de su propia energía debido al aumento de la cinética.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 41
• La Entalpía corresponde al orden de la energía. La entalpía siempre es buscada por el cuerpo
humano, se intenta volver a la homeostasis, para esto se desencadenan mecanismos fisiológicos
que regulan la temperatura.
• El cuerpo humano va a tener energía ordenada, que va a mantener la T° a 37°C cuando yo aplico
una energía calórica, energía fría estoy aumentando la entropía del cuerpo humano, se produce un
desorden en la energía que va a buscar entalpia, va buscar el orden. Lo mismo si se aplicó calor.
Temperatura
1. “Magnitud Escalar de Energía Interna o Cinética que poseen todos los cuerpos”
2. “Medición o valor descriptivo que indica la cantidad de calor de un objeto”
FISIOTERAPA Y EJERCICIO TERAPEUTICO 42
ESCALAS DE TEMPERATURA
En la actualidad se emplean diferentes escalas de temperatura; entre ellas:
LEY DEL PELDAÑO DE RICKER
ESTIMULOS MINIMOS
- Actúan sobre los vasodilatadores provocando una hiperemia controlada, oxigenación del tejido -
Aumento de drenaje linfático y por tanto la eliminación de desechos - Aumento el aporte de
elementos de defensa como son los leucositos fagocitos
ESTIMULOS MEDIANOS
- Actúan sobre vasoconstrictores: Se emplean intensidades medias o de mediana duración,
provocando isquemia por disminución de la luz arteriocapilar
ESTIMULOS INTENSOS
- Actúan sobre los vasoconstrictores primero y luego sobre los vasodilatadores provocando una
reacción de estasis total o de ambos sistemas.
Equilibrio Térmico
Corresponde a la homeostasis térmica que ocurre cuando se enfrentan dos cuerpos de diferente
temperatura, ésta siempre fluye del cuerpo de mayor temperatura al cuerpo de menor temperatura.
El equilibrio térmico no ocurre de inmediato, depende de la capacidad calorífica específica del
elemento, de la masa y de la diferencia de temperatura.
Capacidad Calórica Específica
1. Capacidad de un material para almacenar Energía Interna como Calor.
2. Cantidad de energía necesaria para elevar 1°C la temperatura de una unidad de masa de una
sustancia.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 43
Aislación Termal o Térmica.
Aislantes Térmicos:
Cuerpos que NO modifican su T° a menos que se les suministre o quite una gran cantidad de energía
EJEMPLOS: Agua - Aire - Gases.
Buenos Aislantes:
• Agua – Grasa – Músculo – Piel.
Malos Aislantes:
• Metales (Cobre, Aluminio, etc)
Expansión Térmica
Se relaciona con los cambios de volumen y densidad de una sustancia, el calor dilata la materia
aumentando el volumen y disminuyendo la densidad, el frío condensa la materia disminuyendo el
volumen y aumentando la densidad.
Termorregulación
El ser humano realiza distintos tipos de procesos, que mantienen la temperatura corporal estable.
La termorregulación consiste en mantener una temperatura promedio, a pesar de las influencias o
cargas térmicas que puede haber en el ambiente externo o interno.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 44
Funciones del Hipotálamo
• Control funciones autonómicas (SNA).
• Coordinación y control de actividades nerviosas y endocrinas.
• Participación en comportamientos emotivos.
• Regulación de la temperatura corporal.
• Control de ritmos circadianos.
EFECTOS FISIOLOGICOS DEL CALOR
Metabolismo
Esta es una ley biofísica que se extrapola al cuerpo humano, y señala que las reacciones enzimáticas
se duplican o triplican por cada 10º de aumento de la temperatura.
• A los 50º C las reacciones enzimáticas se detienen, hay desnaturalización de proteínas, fallo
celular, etc.
• Entre los 45-50º C las reacciones enzimáticas comienzan a volverse más lentas.
• Entre los 42-43º C las reacciones enzimáticas son más altas, alcanzan su peak.
Cambios Hemodinámicos
FISIOTERAPA Y EJERCICIO TERAPEUTICO 45
Existen tres tipos de vasodilatación:
• Vasodilatación Local o Directa
• Vasodilatación Segmentaria o Medular (Indirecta
• Vasodilatación Central o Cortical
Efectos de la Vasodilatación Arteriolar
• Aumenta el flujo capilar
• Aumenta la limpieza de desechos metabólicos
• Aumenta el sangrado
• Aumenta el aporte de oxígeno, anticuerpos, leucocitos
• Aumenta la presión del capilar (hidrostática Intravascular)
• Aumenta la permeabilidad
• Puede aumentar o disminuir el edema
Factores de los que depende la reacción térmica
FISIOTERAPA Y EJERCICIO TERAPEUTICO 46
Indicaciones Generales de la Termoterapia
Precauciones y contraindicaciones
Inadecuado riego sanguíneo
Diastesis hemorragicas
Neoplasia maligna - Sobre testículos
Embarazadas en región pélvica
Sensibilidad alterada
FISIOTERAPA Y EJERCICIO TERAPEUTICO 47
Parámetros Termoterapia
Es una técnica de tratamiento de enfermedades o patologías, en donde es destinado el calor como
agente físico terapéutico. Su temperatura debe ser mayor de los 37°C.
Tipos de termoterapia:
Termoterapia superficial: se ve manifestada en una cantidad < de 1 cm, en donde se ve
reflejado el calor seco y húmedo. Ej. CHC, parafina.
Termoterapia profunda: se ve manifestada en una cantidad > a 3-5 cm. Ej. Diatermia,
ultrasonido.
Efectos que produce:
Vasodilatación arteriolar
Aumento del flujo sanguíneo
Aumento de la tasa metabólica (más gasto de energía, mayor cantidad de nutrientes
y efectos sobre la inflamación)
Defensa corporal
Afecto analgésico contra el tejido lesionado.
Indicaciones Precauciones y contraindicaciones
Procesos inflamatorios crónicos y Inadecuado riesgo sanguíneo
subagudos
Procesos articulares degenerativos Diastesis hemorrágicas
Contracturas y rigidez articular Neoplasia maligna
Distrofias, espasmo muscular Sobre testículos
Cuadros postraumáticos subagudo y Embarazadas en zona pélvica y
crónicos abdominal
Enfermedad de dupuytren Sensibilidad alterada
FISIOTERAPA Y EJERCICIO TERAPEUTICO 48
Ultrasonido
Los ultrasonidos son ondas mecánicas del tipo de las del sonido, pero con frecuencias superiores a
los 16.000 hercios (Hz), lo que las hace inaudibles para el oído humano. Las ondas mecánicas se
propagan por un medio determinado, aprovechando las características elásticas de ese medio, y son
capaces de transmitir energía de un punto a otro a través del mismo. Las partículas que lo forman
simplemente oscilan transmitiendo esa vibración a la partícula más inmediata. Por eso, los
ultrasonidos son ondas mecánicas que, desde un foco emisor, se propagan por las partículas del
medio, como un movimiento ondulatorio, a una velocidad determinada. La necesidad de un medio
que vibre explica la imposibilidad de transmisión del sonido en el vacío.
Las ondas sónicas se clasifican, por su frecuencia, en:
- Infrasonidos: son ondas por debajo de 16 Hz. Podremos notarlas pero nunca oírlas. Se consideran
también terapéuticas.
- Sonidos: son las ondas entre 16 y 16.000 Hz que conforman todo el espectro de sonidos audibles
del hombre.
- Ultrasonidos: son las ondas mecánicas que tienen una frecuencia superior a los 16.000 Hz. Las
utilizadas en medicina son, superior a 0,5 Megahercios (MHz), que corresponden a 500.000 Hz.
Suelen oscilar entre 0,5 y 3 MHz para uso terapéutico y entre 1 y 10 MHz en ecografía.
Efecto piezoeléctrico
“Capacidad de generar energía mecánica en respuesta a estímulos eléctricos”
Es la propiedad que tienen los cristales de cuarzo y algunas otras sustancias para deformarse
mecánicamente si le aplicamos una tensión eléctrica. Esta deformación sucede por el
reordenamiento de las moléculas del cristal. Dado que el efecto piezoeléctrico es reversible, si
quitamos y aplicamos esa tensión, el cristal vibrará y será capaz, si está en íntimo contacto con otro
medio, de transmitir su vibración: si ésta es de una frecuencia suficiente, ya es un haz de
ultrasonidos. En este mecanismo se basa el método utilizado en la producción de ultrasonidos
terapéuticos.
Ciclo de una onda: cada vez que la onda sonora completa su recorrido, se completa un
ciclo.
Frecuencia de una onda: es la cantidad de veces que la onda completa su ciclo. Se
expresa en ciclos/seg. Está muy directamente relacionada con la absorción y atenuación
del haz, de forma que, a mayor frecuencia, el ultrasonido se absorbe más rápidamente.
Utilizaremos las frecuencias más altas para tratar piel y tejido subcutáneo y las de 0,5 a 1
MHz para tratar estructuras profundas, dada su menor absorción y, por ende, mayor
penetración.
Longitud de onda: es el espacio que la onda recorre para completar un ciclo. Se expresa
en mm. La frecuencia puede ser constante, pero la longitud de onda variará según el tejido
que se atraviese.
Amplitud: es la altura máxima de la onda. Es una medida de la intensidad. Se mide en
decibeles (DB).
Período: es el tiempo que le toma a la onda completar un ciclo. Se mide en segundos.
Velocidad de transmisión: depende de la densidad y de la elasticidad de medio por el que
se transmite el ultrasonido. Esta velocidad es fundamental, pues no sólo es uno de los
factores que intervienen en la producción del eco, sino que además es la base para calcular
la impedancia acústica, que, a su vez, es la clave para la absorción.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 49
FISIOTERAPA Y EJERCICIO TERAPEUTICO 50
Impedancia acústica (Z): es una característica del medio que atraviesa el ultrasonido.
Relaciona la velocidad que la partícula adquiere en el momento de su vibración y la presión
a la que está sometida. Da idea de la facilidad que un determinado medio ofrece al paso
de ultrasonidos a su través.
Z = densidad del medio x velocidad de transmisión del ultrasonido en ese medio.
La reflexión se produce al intentar pasar el haz de un medio a otro con distinta Z. Si los medios tienen
impedancias muy distintas, el ultrasonido se reflejará casi en su totalidad y no podrá alcanzar los
órganos situados más profundamente.
Energía, potencia e intensidad: el haz de ultrasonidos transporta una determinada cantidad de
energía producida por el transductor; si la consideramos por unidad de tiempo, es lo que se conoce
como potencia, cuya unidad es el vatio (W). Dividiendo la potencia por la superficie del haz,
obtenemos la intensidad (W/cm2), que es uno de los parámetros más importantes que hay que tener
en cuenta en los tratamientos con ultrasonidos. Por eso, para saber la cantidad de ultrasonidos que
están llegando a una zona, debemos referirnos a la intensidad o densidad de potencia.
Coeficiente de Absorción
Los tejidos que hay proteínas se conduce mejor y son los que absorben mejor la onda US.
Pierson y Cols:
“Aquellos tejidos con mayor contenido proteico
absorben más energía ultrasónica”
Wells;
“La cantidad de tejido colágeno determina la
capacidad de absorción”
FISIOTERAPA Y EJERCICIO TERAPEUTICO 51
Haz de propagación
En un medio homogéneo, los ultrasonidos se propagan en línea recta. Cuando están producidos por
un cristal, forman un haz del cual sólo nos es útil la parte más cercana al transductor, que es donde
el frente de ultrasonidos aparece plano: ésta se denomina zona de Fresnel. A partir de esta zona, el
haz comienza a abrirse en la llamada zona de Fraunhoffer. La posibilidad de dirigir un haz con
exactitud es mayor cuanto más elevada sea su frecuencia; sin embargo, su capacidad de penetración
será menor. Debido al comportamiento no homogéneo del haz de ultrasonidos, debe considerarse
el coeficiente de no uniformidad del haz (Bean non-uniformity RadioBNR). El BNR no debe ser menor
de 4; para cabezales de aplicación correctamente fabricados, se sitúa entre 5 y 6.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 52
Área de radiación efectiva.
Un ERA grande, como el de 5 cm 2 privilegia más el campo cercano un ERA pequeño (1 o 0.8)
privilegia más el campo lejano.
Cabezales
En la aplicación del US se puede utilizar dos tipos de cabezales, que se deben seleccionar según la
longitud de la zona a tratar:
• 1cm2
• 5cm2
Dependiendo de la superficie de tratamiento, para permitir que el cabezal se acople completamente
con las superficies a tratar
Cavitación y pseudocavitación
Si se utilizan intensidades muy altas, las presiones y tracciones que sufre el medio atravesado por
el ultrasonido pueden llegar a ser tan grandes que, literalmente, se desgarre, por lo que sobre el
hueco se concentrará más el haz. Este fenómeno se denomina cavitación y no debe producirse a
las intensidades utilizadas habitualmente en medicina. Lo que sí puede ocurrir es que, en la tracción,
al atravesar un líquido orgánico, se produzcan pequeñas burbujas del gas disuelto en ese líquido.
Es la llamada seudocavitación.
MECANISMOS DE ACCIÓN
El efecto terapéutico de los ultrasonidos es complejo y está determinado por diferentes efectos, que
se entremezclan. Los cambios biológicos observados son:
Acción térmica: la energía de los ultrasonidos absorbida por los tejidos atravesados por el
haz termina transformándose en calor y aumentando la temperatura de la zona tratada.
Las moléculas de los tejidos se someten a vibraciones de elevada frecuencia y, como
consecuencia del rozamiento, la energía mecánica adquirida por las moléculas se
transforma en calor. En una aplicación fija, la temperatura puede elevarse a los pocos
segundos, alrededor de los 6°C en la zona cercana al transductor y 3°C en zonas más
alejadas. Es el flujo sanguíneo el que evita que la zona se recaliente demasiado al sustraer
calor de la misma.
Acción mecánica: los ultrasonidos pueden asimilarse a una vibración que produce ondas
de presión en los tejidos, siendo sometidos a movimientos rítmicos de presión y tracción,
que producen una especie de micromasaje celular, con modificaciones de la permeabilidad
y mejora de los procesos de difusión. El metabolismo celular está aumentado, a lo que
contribuye también la vasodilatación inducida por el calor. Los efectos mecánicos sobre los
líquidos son mucho menos importantes, exceptuando los fenómenos de cavitación y
seudocavitación.
Acción coloidoquímica: facilitan la difusión de sustancias, hacen penetrar agua en coloides
y pueden transformar geles en soles.
EFECTOS BIOLÓGICOS
Como consecuencia de estas acciones, observaremos en la zona tratada una serie de efectos
biológicos, que incluyen:
- Vasodilatación de la zona con hiperemia y aumento del flujo sanguíneo.
- Incremento del metabolismo local, con estimulación de las funciones celulares y de la
capacidad de regeneración tisular.
- Incremento de la flexibilidad de los tejidos ricos en colágeno, con disminución de la rigidez
articular y la contractura, en combinación con cinesiterapia.
- Efecto antiálgico y espasmolítico, que son los más útiles en lo que a indicaciones se refiere.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 53
- TÉCNICAS DE TRATAMIENTO
Equipos de ultrasonidos terapéuticos
Las unidades de ultrasonidos terapéuticos se encuentran constituidas, básicamente, por una consola
en cuyo interior se halla un circuito oscilador de alta frecuencia y los mandos de control. El emisor
piezoeléctrico se encuentra en el cabezal, impermeable y de diversos tamaños y frecuencias.
Los aparatos clásicos destinados a nuestros tratamientos como fisioterapeutas constan
fundamentalmente de:
- interruptor de encendido/apagado,
- reloj de tiempo de sesión
- cambio de continuo a pulsante
- regulador de potencia e W/cm2
- cabezal aplicador de ultrasonidos
- soporte del cabezal
- cable de unión entre el generador de impulsos y el cabezal.
Tiempo de Tratamiento
Depende del área de tratamiento
– Regla del “cabezal y medio”
– Regla del “minuto por cm²” Se calcula el área de tratamiento y se traspasa a 1 minuto por cm²
Los equipos de última generación, vienen dotados de una serie de mejoras, que subsanan muchas
dificultades que se planteaban en los antiguos. Pueden ser:
- Selector de 1 o 3MHz, la diferencia fundamental consiste en que el de 1MHz posee mayor poder
de penetración en los tejidos vivos, mientras que a 3MHz es más superficial.
- Regulación de potencia en W/ cm2 o por todo el cabezal, para la cantidad de ultrasonidos que
realmente recibe el paciente, más que la emitida por unidad de superficie del cabezal. Ello implica
que necesitamos información más precisa que nos permita calcular adecuadamente la dosis, y dado
que los cabezales pueden ser de distinto tamaño, es mejor precisar la potencia que realmente
aplicamos por todo el cabezal en lugar de la emitida por 1 cm2.
- Tiempo de aplicación, así si el porcentaje de absorción por los tejidos baja a unos determinados
límites a causa del mal contacto con la piel, el mal estado del gel conductor, o si es retirado el
cabezal, cesará la emisión de ultrasonidos y el reloj que controla el tiempo de la sesión se detendrá
hasta que exista nuevamente la absorción necesaria para que la onda vuelva a ser emitida.
- Indicador de sobrecarga del cabezal; sirve para evitar daños en el cabezal, muy frecuentes en los
viejos equipos. Éstos se producían al mantener el aplicador trabajando en vacío, pues el aire no
absorbe su energía, sino que se acumula en el cabezal hasta dañarlo. No obstante, el uso poco
cuidadoso termina por deteriorar los cabezales y provocar pérdidas en su rendimiento. Cuando el
cabezal no libera su energía dentro de los límites considerados como válidos (que fueron ajustados
por el fabricante), el equipo se protege cortando en forma instantánea la emisión, y en el propio
cabezal se activa un piloto luminoso que nos informa visualmente del inadecuado trabajo para que
intentemos corregirlo sobre la marcha.
- Selector de varios tipos de pulsátil 20% 40% o 50%, se informa de los parámetros de cada
posibilidad, para trabajar con datos que nos vuelven a conducir al
FISIOTERAPA Y EJERCICIO TERAPEUTICO 54
establecimiento del concepto de DOSIS según la energía recibida en lugar de la energía emitida.
Los equipos aplicadores de ultrasonidos nos permiten trabajar con potencias expresadas en W/cm2
entre 0,1 y 3 W/cm2 en caso de ultrasonidos continuos. Los últimos equipos reducen el margen
superior, y en lugar de disponer de 3 W/cm2, solamente podemos alcanzar 2 o incluso 1 W/cm2.
Algunos fabricantes permiten que la potencia sea regulada hasta cierto nivel máximo en continuo,
mientras el máximo en pulsátil es mayor para compensar las pérdidas.
- Detector de la potencia real emitida por el cabezal. Para comprobar si un cabezal se halla en buen
estado o está deteriorado por el mal uso, algunos aparatos vienen equipados con un detector de
ultrasonidos a fin de indicarnos el adecuado funcionamiento y su potencia de emisión. Todo equipo
que no la incluya, no garantiza que las dosis aplicadas coincidan con las deseadas (sobre todo en
aparatos con muchas horas de trabajo). Este sistema detector de la eficacia en el cabezal debería
estar incluido en la normativa legal.
Modalidades de ultrasonidos terapéuticos
Los modos de aplicación son de forma continua o pulsátil. Su elección depende de la respuesta que
desee obtenerse en los tejidos. La forma continua consiste en la aplicación constante de ultrasonidos
por parte del transductor, de modo que el operador va moviéndolo, lenta y suavemente, sobre la
superficie de la piel y va cambiando su dirección para hacer llegar la energía de la manera más
homogénea posible a la zona a tratar. Este sistema es más efectivo para elevar la temperatura y
aprovechar, así, los efectos térmicos.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 55
La forma pulsátil se basa en la emisión alterna de ondas, lo que permite un cierto enfriamiento de
los tejidos durante el tiempo que trascurre entre cada pulso. De esta manera, se minimizan los
efectos térmicos y permite utilizar potencias mayores. Es lo que ocurre en procesos inflamatorios
agudos o en situaciones en que la zona presenta un escaso riego sanguíneo o éste se halla afectado.
Teniendo en cuenta, específicamente, tres reacciones generadas en el organismo como
consecuencias de los mecanismos de acción antes mencionados, podemos indicar una modalidad
de ultrasonidos terapéuticos determinada:
1°. Aumento del movimiento browniano y calor
Cuando los ambientes electrolíticos de los líquidos intersticiales tienden a coagularse, es porque:
- se halla sometido a procesos edematosos
- a procesos inflamatorios cronificados
- ambientes intersticiales atrapados y retenidos por contracturas musculares
- líquido intersticial atrapado y contenido en redes de colágeno
- procesos metabólicos que tienden a generar gelatinización por coagulación o sedimentación
de electrolitos del medio.
Los ultrasonidos continuos producen un “batir electrolítico” que diluye los procesos de gelatinización
hasta conseguir de nuevo un ambiente de disolución, donde se favorecerán:
- los intercambios iónicos,
- el ascenso de la temperatura
- la nutrición celular
- mejora el nivel de la membrana
- el metabolismo más activo
- liberación de sustancias generadoras de dolor o respuesta inflamatoria
- mejora de la circulación linfática al fluidificar la linfa.
Parte del calor generado se pierde al refrigerarse mediante el gel transmisor, normalmente frío, o al
secar la piel humedecida por el gel o, tal vez, el alcohol utilizado para su limpieza.
Usualmente la zona tratada queda fría, estímulo que anula respuestas neurovegetativas que
hubieran sido desencadenadas por el supuesto efecto térmico.
Es muy interesante aplicar inmediatamente de 5 a 10 minutos e infrarrojos sobre la zona para anular
la refrigeración superficial intentando compensar y reforzar las respuestas neurovegetativas de
vasodilatación, relajación muscular y alivio de posibles dolores.
2º. Micromasaje tisular
FISIOTERAPA Y EJERCICIO TERAPEUTICO 56
Cuando el ambiente de una determinada zona orgánica se encuentra indurado, empastado,
gelatinizado, fibrosado (conteniendo la linfa de forma edematosa y coagulada), es porque después
de un viejo proceso inflamatorio no resuelto, el organismo opta por favorecer la proliferación de fibrina
para crear una red de colágeno en las tres dimensiones, atrapando en su interior elementos formes,
conductos circulatorios, terminaciones nerviosas y líquidos que los rodean
Los ultrasonidos pulsátiles generan un micromasaje sobre los elementos formes, produciendo
movilización repetitiva entre ellos, hasta liberar unos de otros o aumentar la elasticidad del colágeno
para permitir la movilidad y el desplazamiento de líquidos atrapados en la red.
3°. Masaje del cabezal
En patologías muy concretas podemos aplicar el cabezal sin desplazarlo (“a cabezal fijo”), pero es
más habitual establecer un barrido por la zona destinada y calculada como superficie de tratamiento.
Si masajeamos con las manos una zona patológica (fundamentalmente con alteraciones crónicas o
subagudas), habrá claros efectos terapéuticos.
Si utilizamos las ondas ultrasónicas y el masaje de la zona, sumaremos efectos de:
- elastificación de los tejidos
- liberación de tegumentos
- mejora circulatoria por masaje evacuatorio en los vasos de la zona (tanto sanguíneos como
linfáticos)
- estímulo de los mecanorreceptores y exteroceptores “que pueden” inhibir el dolor (siempre
que el nivel de inflamación no sea alto)
- relajación muscular (si los ultrasonidos se aplican sobre músculos contracturados)
FISIOTERAPA Y EJERCICIO TERAPEUTICO 57
Parámetros Ultrasonido
Son ondas mecánicas y sonoras de alta frecuencia, que equivalen a ser superior de los 16.000 Hz.
Se utiliza entre 1 a 3 MHz, a través del cabezal y directo sobre la piel.
Efecto piezoeléctrico: Capacidad de generar energía mecánica en respuesta a estímulos eléctricos.
Tipos:
1 MHz: es considerado profundo, sus ondas son separadas, mayor de 3cm.
3 MHz: es considerado superficial, sus ondas son juntas, hasta los 3cm.
Modalidades:
Ultrasonido continuo: se utiliza a un 100%, en donde su intensidad y vibración es constante
en el tiempo. Su efecto principal es el térmico y sirve para regenerar tejidos dañados (a nivel
celular y produce calor).
Ultrasonido pulsátil: se utiliza menos a 99% (20-50%), en donde su intensidad es saltatoria
en el tiempo. Su efecto principal es el mecánico y sirve para reorganizar el tejido dañado o
lesionado.
Indicaciones Precauciones y contraindicaciones
Trastornos de los nervios periféricos Ojos, corazón, placas epifisiarias
Trastornos del tejido óseo, articular y muscular Útero gestante, tejido cerebral, gónadas, cara
anterior del cuello
Anomalías postraumáticas Artritis deformante
Trastornos circulatorios Perdida de la sensibilidad, varices
Contractura de dupuytren Endoprotesis o endosintesis
Anomalías de la piel Osteoporosis, inflamación séptica,
trombofacitis.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 58
Electroterapia
La electroterapia es el uso de diferentes técnicas que aplican la corriente eléctrica al organismo.
Elementos a tener en cuenta en relación con el paciente:
- Es frecuente encontrar miedo o fobia a la electricidad, en cuyo caso hay que explicar de la
forma más simple y comprensible para el paciente.
- Puede haber alteraciones psicológicas que dificulten la interpretación y la cooperación del
paciente.
- Puede haber alteraciones morfológicas, relacionadas con características topográficas y
zonas apropiadas.
- Tiene valor la experiencia anterior: a la primera aplicación y a las subsecuentes.
- Influye el tipo de piel: piel grasa, húmeda, seca, rugosa, degenerada, lesionada, sucia.
- Presencia de trastornos sensitivos.
- Presencia de trastornos circulatorios.
- Evaluar en cada paciente las precauciones y contraindicaciones.
Clasificación de las corrientes
1. SEGÚN FRECUENCIA
2. SEGÚN MODO DE APLICACIÓN
3. SEGÚN EFECTOS
4. SEGÚN FORMA
SEGÚN FRECUENCIA
FISIOTERAPA Y EJERCICIO TERAPEUTICO 59
SEGÚN MODELO DE APLICACIÓN
SEGÚN SU EFECTO
SEGÚN FORMA
- Sin cambios en sus parámetros (Galvánica)
- Interrupciones en la aplicación sin cambios de polaridad (Interrumpidas
Galvánicas)
FISIOTERAPA Y EJERCICIO TERAPEUTICO 60
- Alternando la polaridad (Alternas)
- Alternas interrumpidas (Corrientes Pulsadas o Moduladas)
- Moduladas en amplitud
FISIOTERAPA Y EJERCICIO TERAPEUTICO 61
- Moduladas en frecuencia
FISIOTERAPA Y EJERCICIO TERAPEUTICO 62
PRINCIPIOS GENERALES
Las magnitudes o propiedades más importantes que manifiesta la electricidad son:
EFECTO JOULE
Cuando una energía circula a través de la materia, dependiendo de la resistencia que oponga ésta,
las moléculas que componen dicha materia se ven sometidas a agitación y roces, produciendo una
nueva energía generada por la aplicada que será TRANSFORMADA en otra nueva y distinta
(habitualmente Calor).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 63
Formas de electricidad
FISIOTERAPA Y EJERCICIO TERAPEUTICO 64
Precauciones en la aplicación:
- Las corrientes no deben ser molestas.
- Puede llegarse a la máxima intensidad soportable en el límite de lo agradable.
- Luego de cierto tiempo, en que existe acomodación, se debe aumentar intensidad hasta el
límite señalado anteriormente.
- En las primeras sesiones, en pacientes inexpertos, es conveniente comenzar por debajo de
lo señalado en el punto 2.
- Considerar impedancia o resistencia de la piel (alta para Galvánica, menor en variables y
alternas, disminuye a mayor frecuencia).
Lugares de aplicación de la técnica:
- La electroterapia se puede aplicar directamente sobre puntos dolorosos.
- En el recorrido de troncos nerviosos.
- Puede existir una ubicación a nivel paravertebral.
- En algunos casos puede haber una ubicación vaso trópica, o ganglio trópico.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 65
- Aplicación en articulaciones.
- Aplicaciones especiales (endocavitarias, rastreo del dolor, etc.).
Formas de aplicar los electrodos
Técnica de aplicación
Colocar al paciente en posición cómoda y relajada.
Descubrir la zona a tratar, evitando pliegues y estrangulamientos con prendas replegadas.
Colocar y fijar los electrodos.
Los electrodos no deben quedar nunca en contacto directo con la piel del paciente. Se
envuelven en gasa, algodón o esponja. Esta envoltura debe sobresalir 1 cm por cada lado
del electrodo. La cara de la funda que queda en contacto con la piel debe ser doble.
Las fundas deben mojarse y luego escurrirse en agua templada no destilada para vencer la
resistencia cutánea al paso de la corriente. En la maniobra de fijación de los electrodos
pueden quedar muy apretados en cuyo caso es recomendable adicionar agua una vez
ubicados.
Subir la intensidad o potencia lentamente hasta obtener la respuesta deseada.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 66
Observar, preguntar, palpar y comprobar el efecto buscado.
Estar al tanto de molestias y prevenir riesgos de quemaduras en toda la sesión.
Siempre que sea necesario, buscar mejor respuesta variando los parámetros de la corriente.
Bajar la intensidad o potencia lentamente y desconectar el circuito al paciente al terminar.
Indagar acerca del resultado de la sesión.
INDICACIONES
Neuralgias.
Contusiones.
Esquinces.
Artralgias.
Mialgias.
Herpes Zoster.
Síndrome del Túnel Carpiano.
Ciatalgia.
Síndromes compartimentales.
Distrofia simpática refleja de Sudeck.
Tratamiento del edema (traumático).
Fiebre.
Caquexia.
Neoplasias.
Tuberculosis.
Embarazo.
Marcapasos.
Implantes metálicos.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 67
Parámetros Electroterapia
Uso de diferentes técnicas que aplican la corriente eléctrica al organismo como fin terapéutico.
Electrodos:
Coplanar: electrodos en el mismo plano
Transregional: un electrodo frente al otro (de forma transversal)
Longitudinal: un electrodo frente al otro (longitudinalmente)
Bipolar: electrodos en la misma estructura anatómica
Monopolar: solo un electrodo activo
Precauciones:
Las corrientes no deben de ser molestas para el paciente
Se puede llegar a la máx. Intensidad soportable en el límite de lo agradable
Si existe acomodación, de aumenta la intensidad al límite señalado
En primeras sesiones comenzar con intensidades bajas y considerar impedancia o
resistencia de la piel
En relación al paciente Indicaciones Contraindicaciones
Miedo o fobia a la electricidad Contusiones, esguinces, Embarazo (zona pélvica y
artralgias, mialgias abdominal)
Alteraciones psicológicas o Síndrome del túnel carpiano, Fiebre, caquexias
morfológicas sudeck
Experiencia anterior Herpes zoster, edemas Neoplasias o tumores
Tipo de piel Neuralgias Tuberculosis
Presencia de trastornos sensitivos Síndromes compartiméntales Marcapasos, osteosíntesis
Presencia de trastornos circulatorios Ciatalgia Implantes metálicos
FISIOTERAPA Y EJERCICIO TERAPEUTICO 68
Corrientes Diadinámicas
Las diadinámicas o moduladas de Bernard (originariamente) forman un grupo de cinco
corrientes más una galvánica para superponer a cualquiera de las otras a voluntad
Las corrientes diadinámicas son corrientes que buscan evitar los fenómenos de habituación
producidos por las corrientes de Träbert. Para ello, el Dr. Bernard introdujo diferentes
modulaciones a la corriente alterna sinusoidal de la red.
Efectos e indicaciones: Produce contracción muscular y en general se usa como componente de las
modalidades CP y LP, si se aplica sobre el tejido conjuntivo produce un micromasaje local.
Efecto analgésico:
Tiempo de tratamiento debe ser corto para evitar el efecto de habituarse.
Intensidad normal sensación de hormigueo.
Intensidades altas producen contracciones.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 69
Monofásica
Indicaciones: atonías musculares, trastornos del trofismo, celulitis.
Efectos:
Semejantes a los de LP, más energía y menos tolerados en casos agudos muy dolorosos.
Frecuentemente la modalidad CP sustituye o sigue a LP al disminuir la inflamación o dolor inicial.
Si la aplicación de CP intensifica el dolor, es mejor evaluar el comienzo con LP o solo con DF.
Efectos e indicaciones:
• Analgesia más duradera que con DF simple.
• Los cambios periódicos de modalidad e intensidad, retrasan la aparición del fenómeno de
acomodación y se pueden lograr efectos más prolongados.
• Reabsorción de edemas y equimosis por actividad de la circulación de retorno, gracias al efecto
de bomba muscular dado por las fases de contracción del músculo.
• Aumenta el tono de la fibra lisa en atonías viscerales.
• Antiinflamatorio inespecífico por movilización iónica, en traumatismo resientes y/o tendinitis.
• Su indicación más general son las algias y procesos traumáticos agudos y subagudos.
• En casos agudos y subagudos se suele aplicar DF para disminuir el umbral del dolor.
Cortos Períodos (CP) 50 Hz / 100 Hz y 49,5% de componente galvánico. Corriente destinada a evitar
el fenómeno de "acostumbramiento" sensitivo
Largos Períodos (CP) La frecuencia pasa de 100-50 Hz duración es de 12-16 s
• Si la aplicación de LP es molesta o provoca dolor de más de 1 min de duración se debe sustituir
por DF los primeros días.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 70
Es una MF de 1 s de duración seguida de una pausa de 1 s
Indicaciones:
Atrofias por inmovilización.
Potenciación muscular.
Indicaciones
Técnica de aplicación
El electrodo activo siempre es el cátodo (negativo), por lo que será el que
colocaremos en la zona a tratar. En positivo se colocará a corta distancia.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 71
Para conseguir contracciones musculares los electrodos se colocarán sobre la masa muscular. Para
efectos analgésicos se puede colocar sobre el tronco nervioso o sobre puntos gatillo. También son
posibles las aplicaciones paravertebrales.
Contraindicaciones de las corrientes diadinámicas:
No se recomienda usar corrientes diadinámicas en pacientes con marcapasos.
Zonas de anestesia.
Trastornos de la circulación con grave edema.
Artroprótesis.
Osteosíntesis.
Zona abdominal en pacientes embarazadas.
Procesos neoplásicos subyacentes.
Flebotrombosis o flebitis.
Isquemia por insuficiencia arterial.
Gangrena.
Úlceras varicosas.
Síndromes febriles o Procesos infecciosos.
Sobre órganos de los sentidos.
Zona génito-urinaria en caso que la paciente tenga colocado un DIU
Las corrientes diadinámicas o de Bernard son semisinusoidales de baja frecuencia a partir de la
rectificación simple (50 Hz) o doble (100 Hz) de una corriente sinusoidal, aplicada en distintas
modulaciones o combinaciones entre ambas frecuencias.43,44,55,56
La posibilidad de contar con diferentes formas de corriente, combinadas entre sí, permite el abordaje
efectivo del paciente con dolor, en estadios muy agudos, además de influir en el fenómeno
inflamatorio y en los trastornos de tipo circulatorio. Es por esto que son bastante utilizadas en los
servicios de rehabilitación. Al igual que en los casos anteriormente descritos en este las corrientes
diadinámicas tienen una influencia superficial, no penetran significativamente dentro del organismo.
Tipos de corrientes diadinámicas
Corriente diadinámica modalidad monofásica (MF). Tiene parámetros fijos. Está compuesta de
impulsos semisinusoidales con eliminación de la fase negativa. La frecuencia es de 50 Hz, el impulso
puede ser, según el fabricante, de 6; 8, ó 10 ms (Fig. 22.10).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 72
Figura 22.10. a) Esquema de la corriente diadinámica de tipo monofásica. b) Esquemas de la misma
corriente pero con la base de galvánica en off (izquierda), y la misma corriente pero con la base
galvánica en on (derecha). Obsérvese cómo se eleva la corriente sobre la línea isoeléctrica con la
base galvánica en on, de manera que la intensidad de la corriente nunca llega a cero.
La corriente MF tiene una acción dinamogénica prolongada (sobre la sensibilidad, la motricidad, y el
trofismo), produce efectos comparables al masaje del tejido conjuntivo. Se emplea
fundamentalmente en combinación con otras modalidades de las diadinámicas.
Su principal indicación es el tratamiento del dolor, sobre todo en el dolor subagudo o crónico cuando
el paciente es capaz de tolerar las discretas contracciones musculares que provoca en su aplicación.
Su componente galvánico es del 33 %, pero en los equipos modernos se le puede agregar una base
galvánica del 5 %. Este incremento permite practicar, con esta corriente, una sesión de iontoforesis
con estímulo sensitivo.
El tiempo de aplicación no debe ser superior a 2 ó 3 min.
Corriente diadinámica modalidad difásica (DF) o llamada bifásica rectificada. Tiene una frecuencia
de 100 Hz, y está compuesta de impulsos semisinu-soidales de entre 6 y 10 ms, sin pausas (0 ms),
con frecuencia de 100 Hz (Fig. 22.11).
Figura 22.11. Esquema de la corriente diadinámica de tipo bifásica rectificada.
Tiene una enérgica acción analgésica y relajante en las contracturas musculares reflejas, aunque su
efecto es poco duradero. Produce una acción dina-mogénica poco durable y una inhibición precoz
entre el primer y el segundo minutos. Activa los procesos de intercambio y estimula la circulación
sanguínea.
Planteada para el tratamiento de neuralgias, dolores crónicos, y para realizar bloqueos simpáticos.
Se recomienda siempre como fase inicial de preparación a otras modalidades de corrientes
diadinámicas, con el fin de elevar el umbral de sensibilidad en las algias intensas y disminuir la
resistencia de la piel, facilitando así la penetración de la corriente.
Su componente galvánico es de 166 %, y se le puede agregar, al igual que en la monofásica, una
base galvánica, del 5 %. Este incremento en el componente galvánico permite practicar una sesión
de iontoforesis con más eficiencia que con la monofásica, sin embargo duplica el riesgo de
quemadura, por lo que hay que calcular bien el límite de la intensidad a aplicar.
El tiempo de aplicación no debe ser superior a 2 ó 3 min. generalmente se inician todos los
tratamientos, tiempos con de 2 min.
Corriente diadinámica modulada en cortos períodos (CP). Constituye una sucesión de las corrientes
MF y DF, con duración de 1s cada una. Por este motivo, la frecuencia cambia entre 50 y 100 Hz (Fig.
22.12). Su componente galvánico es del 50 %, aunque se le puede agregar una base galvánica del
5 %.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 73
Fig. 22.12. Esquema de la corriente diadinámica modulada a cortos períodos. Después de un
segundo con MF, le sigue otro segundo de corriente DF, y continúa así durante todo el tiempo de
aplicación.
Se produce una combinación entre los efectos descritos anteriormente. Su valor principal está
reservado para el tratamiento del paciente que posee dolor asociado a un componente inflamatorio,
ya que contribuye significativamente a la reabsorción del edema.
El tiempo de aplicación de esta modalidad es generalemente entre 4 y 8 min.
Corriente diadinámica modulada en largos períodos (LP). Al igual que el caso anterior, la coriente
diadinámica de largos períodos (LP), constituye una sucesión de las corrientes MF y DF. En este
caso se combinan 5 s de corriente MF y 10 s de la corriente DF. (Fig. 22.13) Su componente
galvánico es más difícil de determinar, aunque se le puede agregar una base galvánica del 5 %.
Figura 22.13. Esquema de la corriente diadinámica modulada a largos períodos. Obsérvese cómo
se modula la frecuencia y la amplitud, se eleva y disminuye la intensidad de manera progresiva, en
un tiempo que varía entre un fabricante y otro.
Con este tipo de corriente. Se obtienen efectos analgésicos más duraderos que con la DF simple,
de hecho se considera la corriente analgésica por excelencia dentro de las diadinámicas. Son las
mejor toleradas por el paciente, refiriéndose que son más “cómodas” que el resto.
No solo se produce modulación en la frecuencia, sino también en amplitud. Esos cambios periódicos
de frecuencia y amplitud, retardan la acomodación, de modo que es posible lograr aplicaciones y
efectos más prolongados.
Se recomiendan para la reabsorción de edemas y equimosis por activación de la circulación de
retorno, por el efecto de bomba muscular durante las fases de contracción muscular. Tiene efecto
antiinflamatorio específico, por movilización iónica en traumatismos recientes. Se emplea con éxito
en las algias y procesos traumáticos o inflamatorios en fase aguda o subaguda. El tiempo de
aplicación está generalmente entre 4 y 8 min.
Corriente diadinámica de tipo Soft. Se trata de un paso gradual entre 6 s de MF a DF y viceversa
(Fig. 22.14).
Figura 22.14. Esquema de la corriente diadinámica de tipo Soft.
Fuera de estos tipos descritos, se pueden incrementar los tipos de combinaciones en dependencia
de los objetivos que se tengan. Dentro de la nomenclatura se puede encontrar el llamado ritmo
sincopado, que vincula trenes de estimulación de 50 y 100 Hz, con un componente galvánico de solo
el 16 %. Se encuentra también con una combinación de MF y pausa de 1s cada una; es el esquema
recomendado si hay que realizar estimulación muscular con corrientes diadinámicas.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 74
Para todas las variantes de corrientes diadinámicas, en el manejo de la intensidad, es necesario
tener en cuenta la relación entre el componente galvánico y la dosis de 1 m A/cm2 de electrodo,
descrita para la corriente galvánica; a causa de la posibilidad de quemaduras en una dosis excesiva.
ejemplo: ¿Cuál sería la intensidad tope en que se debe mantener cuando se trabaja con un electrodo
de 80 cm2? Mientras mayor es el componente galvánico de la modalidad que se emplea, menor será
el máximo de intensidad que se puede alcanzar para tener un margen de total seguridad y evitar una
posibilidad de quemadura.
DF menos de 12 mA.
MF menos de 24 mA.
CP menos de 16 mA.
LP menos de 14 mA.
RS menos de 48 mA.
Además de tener en cuenta este cálculo de intensidad tope, lo más importante es atender a la
sensibilidad individual del paciente. En caso de que el paciente sienta, aunque sea el mínimo de
molestia dolorosa, independientemente de que no se halla llegado aún al límite de intensidad, se
debe detener la aplicación y examinar el estado de la piel.
Consideraciones metodológicas para la aplicación de las corrientes diadinámicas
Para la aplicación de las corrientes diadinámicas se debe tener en cuenta:
La variante DF que se propone en el comienzo de cualquier tratamiento con diadinámicas,
sirve para preparar la zona de estimulación.
En caso de dolor agudo se aplica DF por 30 s, a 2 min, seguida por LP de 5 a 8 min.
La variante LP se propone como la forma más analgésica de corriente diadinámica y se
utiliza ampliamente.
En caso de dolor subagudo se aplica DF por 30 s, a 2 min, seguida de LP por 5 min y
finalmente CP por 5 min (Fig. 22.15).
En caso de inflamación o edema se aplica DF por 30 s, CP por 5 min y luego LP por 5 min.
Figura 22.15. La combinación DF+LP tiene gran aceptación y efectividad, con la aplicación de un
electrodo indiferente (+) en la base del cuello y dos electrodos (-) a nivel de las palmas de las manos,
en casos de dolor cérvico-braquial bilateral. En este caso, si el paciente no tolera esta posición de
manera cómoda, debe apoyar la cabeza hacia delante para descargar su peso y relajar la
musculatura paravertebral y suboccipital. Servicio de Fisioterapia del CIMEQ.
La variante CP tiene un efecto circulatorio muy interesante, que se aplica con efectividad en
afecciones reumáticas, o para aliviar el dolor de articulaciones inflamadas, experiencia que transmitió
el profesor Martínez Navarro, del servicio de Medicina Física y Rehabilitación del Hospital “Hermanos
Ameijeiras”.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 75
La variante MF tiene una acción menos analgésica y más apropiada para desarrollar acciones de
potenciación a nivel del músculo según necesidades, y estimular el metabolismo celular. Sin
embargo, como existen las otras combinaciones menos molestas, es infrecuente que se utilice sola.
En el trabajo con las corrientes diadinámicas, se ha logrado acumular una gran experiencia en Cuba.
En este sentido se destaca la aplicación efectiva a pacientes con herpes zóster desde el primer día
de evolución. Se comenzó con DF por 1 min, seguido de LP por 5 a 8 min, si existía un dolor intenso.
La profesora Zoila Pérez preconiza la aplicación de DF, seguida de CP, y al final de la sesión, utilizar
LP si fuera muy intenso el dolor.
Otra de las aplicaciones, donde se han obtenido muy buenos resultados, es en pacientes con
cervicobraquialgia y lumbociatalgia, para el alivio del síndrome radicular. En una serie de 518
pacientes a los que se aplicó corriente diadinámica, que se presentó en el XVIII Congreso de la
AMLAR, en 1999, y en la VIII Jornada Nacional de Fisioterapia en el 2000, se encontró una eficacia
global por encima del 90 % en un promedio de 9,6 sesiones. El estudio fue liderado por la técica
Tanya Joa lajús. Se utilizó el equipo Endomed 581 de la firma holandesa Enraf Nonius. Se destacan
los resultados obtenidos para las algias vertebrales, la hernia discal operada, las fracturas, la
enfermedad de Sudeck, las contusiones, las sinovitis y las neuritis. La eficacia más baja, en esta
serie, para el dolor del hombro en la hemiplejia, en la migraña, así como en la artrosis. En todos los
casos se asoció el tratamiento con la actividad kinésica convencional. Un total de 91 pacientes
llevaron además la inclusión de termoterapia superficial con calor IR (Fig. 22.16).
Para influir en la regeneración hística, se aplica DF por más de 10 min con cambio frecuente de
polaridad y una intensidad subumbral. Para obtener esto último, se requiere alcanzar el umbral
sensitivo y luego se disminuye la intensidad, hasta que deja de percibirse.57,58
La sesión en general, debe ser corta para evitar la habituación o la acomodación. Con diadinámica
DF no se debe sobrepasar 2 a 3min y con el resto 6 min, aún al invertir la polaridad y aplicar varios
corrientes. No se debe sobrepasar de 10 min.
Si la aplicación es en el trayecto nervioso, se deben variar los puntos de aplicación en
correspondencia con la evolución del dolor y ubicar el polo negativo distalmente. Para facilitar la
aplicación se utiliza una especie de “manubrio” donde están colocados los electrodos (Fig. 22.17).
El tratamiento puede ser diario o dos veces al día. Debe existir un lapso entre una y otra aplicación
no superior a 48 h. Se aconseja que luego de desaparecer los síntomas, se deben realizar 2 ó 3
sesiones más. Algunos autores luego de 6 ó 7 sesiones de mejoría, recomiendan interrumpir y
continuar la próxima semana.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 76
Parámetros Corrientes Diadinamicas
Son corrientes que buscan evitar los fenómenos de habituación producidos por las corrientes de
Trabert, con un tiempo de aplicación que no debe superar los 15 minutos.
El electrodo activo (negativo) debe colocarse en la zona de TTo, en cuanto al positivo se colocara a
corta distancia.
Para conseguir contracciones musculares los electrodos se deben poner sobre la masa muscular.
Mientras que en efectos analgésicos, sobre el tronco nervioso o puntos gatillos.
Tipos de corrientes:
Monofásica fija (MF): Provoca contracción muscular, se trabaja al 55 Hz y 33% componente
galvánico.
Difásica fija (DF): Efecto analgésico, con un tiempo de tto corto, se trabaja con 100 Hz y 66%
de componente galvánico.
Cortos periodos (CP): evitar el acostumbramiento sensitivo, utiliza más energía, se trabaja
con 50/100 Hz y 49,5% de componente galvánico.
Largos periodos (LP): Analgesia más duradera que DF, la frecuencia pasa de 100-50 Hz con
duración de 12-16 segundos.
Ritmo Sincopado (RS): Potenciación muscular, se trabaja de 50/0 Hz y 16,5% de
componente galvánico.
Indicaciones Contraindicaciones
Neuralgias Marcapasos, osteosíntesis, TBC
Síndrome del túnel carpiano Neoplasia, caquexia, gangrena
Síndrome compartimental Zonas de anestesia, artroprotesis, fiebre,
embarazadas, grave edemas
Esguinces Flebotrombosis o flebitis
Procesos infecciosos
FISIOTERAPA Y EJERCICIO TERAPEUTICO 77
Estimulación eléctrica transcutanea (Tens)
TENS (Transcutaneuous Electrical Nerve Stimulation) se utiliza en la actualidad para denominar a la
aplicación mediante electrodos de superficie de corriente eléctrica pulsada con la finalidad de
analgesia. Por consenso, el termino TENS se usa cunado el principal objetivo terapéutico es la
analgesia.
Historia
Es conocido que en las antiguas civilizaciones griega y egipcia empleaban anguilas eléctricas para
el tratamiento de algunas dolencias; pero es durante el imperio romano, (año 46 AC), es cuando el
medico Scribonius Largus aporta la primera referencia escrita de la eliminación del dolor, mediante
el procedimiento de introducir la zona lesionada en un recipiente que contenía una anguila eléctrica.
A finales del siglo XIX y principios del XX numerosos médicos y dentistas utilizaban empíricamente
la electricidad como analgésico, e incluso como anestésico. No obstante se conoce que el nacimiento
de la técnica TENS actualmente se basa en el trabajo publicado en 1965 por Ronald Melzack,
psicólogo canadiense y Patrick Wall, neuroanatomista británico, sobre la llamada teoría de la puerta
de entrada, más conocida por su denominación en ingles Gate Control Theory.
Teoría de la puerta de entrada:
Melzack y Wall afirmaban que la transmisión de la señal nociceptiva a través de la sustancia gris de
la medula espinal podía ser inhibida presinápticamente por la activación de fibras aferentes
mielinizadas procedentes de receptores cutáneos y a su vez, de fibras descendentes procedentes
del cerebro. Estimulando la conducción de estas fibras aferentes cutáneas de mayor diámetro y
velocidad podía “cerrarse la puerta” en el asta posterior de la medula a la señal de dolor transmitida
por fibras de menor diámetro y velocidad.
Características Biofísicas del TENS
El principio biofísico del tens es la administración de una corriente eléctrica pulsada para estimular
las terminaciones nerviosas cutáneas, a través de la aplicación de unos electrodos sobre la piel.
Estableciendo una analogía, las características del impulso eléctrico (forma, duración, frecuencia)
son el elemento activo de la terapia por tens.
Además de la adecuada selección de parámetros, habrá que considerar la correcta dosificación y
aplicación de los mismos (intensidad, tamaño, colocación de los electrodos y modo de estimulación)
De la correcta combinación de todos estos elementos dependerá la efectividad del tratamiento
mediante el TENS.
FORMA DEL IMPULSO
FISIOTERAPA Y EJERCICIO TERAPEUTICO 78
La forma del impulso que se asocia a la terapia TENS es la BIFASICA (también conocida como
Bidireccional o Alterna), pulsada (estímulos seguidos de una pausa), tanto simétrica como asimétrica
y normalmente compensada.
La elección de una forma de impulso es importante, ya que
se ha demostrado que la forma del impulso influye en la
transmisión del impulso eléctrico en el cuerpo, en el efecto
fisiológico que se produce y en el confort percibido por los
pacientes.
Para la aplicación de TENS, de todas las posibles formas
de impulso, la bifásica pulsada compensada simétrica
sería la más respaldada por la evidencia científica.
DURACION DEL IMPULSO
Es también conocida como anchura del impulso, es la
principal característica que diferencia a TENS de las
formas de electroterapia clásicas (diadinamicas, trabert,
interferenciales). Mientras que en estas modalidades
clásicas los impulsos tienen duraciones mayores a 1
milisegundo, en la técnica TENS las duraciones son
mucho más cortas, midiéndose en microsegundos (us). El
hecho de que los impulsos sean tan breves hace que sean más agradables para el paciente,
logrando la aceptación por parte de los pacientes.
La duración del impulso TENS puede ajustarse libremente, situándose la misma habitualmente entre
50 y 1000 microsegundos. Teóricamente la duración del impulso se define como el tiempo que pasa
entre el inicio y el fin de todas las fases que compongan un impulso de una corriente pulsada. No
obstante hay autores que la definen como la duración únicamente de la fase positiva de un impulso.
Frecuencia
Se define como el número de impulsos suministrados por una corriente eléctrica pulsada por un
segundo, expresado en Hercios (Hz). La frecuencias utilizadas en TENS varían entre 1 y 200/250
hz. Según la literatura disponible sobre el tema, en la elección de la frecuencia básicamente se
presentan dos posibilidades: Baja frecuencia (menor de 10 Hz) y alta frecuencia (mayor de 50Hz)
con efectos fisiológicos y terapéuticos distintos.
Numerosos estudios avalan la mayor efectividad del TENS de frecuencia alta respecto a la de
frecuencia baja.
ELECTRODOS
El electrodo es el elemento que va a distribuir los impulsos eléctricos sobre la piel del paciente. La
elección del tipo de electrodos a emplear, su tamaño y fundamentalmente, su colocación sobre el
paciente, son otro de los elementos a tener en cuenta para una correcta realización de la terapia
TENS.
Existen varios tipos de electrodos y su elección va a ser importante para optimizar los resultados de
la aplicación:
Electrodos reutilizables, no estériles. Son los clásicos, se debe utilizar gel o una cubierta de esponja
mojada con agua. Además se deben fijar con velcro o materiales adhesivos
FISIOTERAPA Y EJERCICIO TERAPEUTICO 79
Electrodos adhesivos, que incorporan geles adhesivos hipoalergénicos. Estos electrodos tienen una
colocación con menos inconvenientes que los clásicos, ya que se evita el uso de gel o esponja
mojada, así como el velcro o fijador
Electrodos estériles, disponibles en varias formas y tamaños, especialmente para tratamientos
quirúrgicos donde exista el riesgo de infección o herida quirúrgica.
COLOCACION DE ELECTRODOS
Los lugares de colocación se basan en la anatomía, fisiología, etiología, ubicación del dolor y su
naturaleza.
a) Área del dolor.
b) Colocación en dermatomos (región cutánea inervada por un nervio espinal particular a través de
sus ramas).
c) Colocación en miotomas (grupo muscular inervado por un solo segmento espinal).
d) Colocación en nervios periféricos superficiales. Cuando el dolor es distal al nervio. Deben
colocarse en sentido proximal a la lesión nerviosa para evitar la producción de mayor dolor.
e) Colocación en puntos de acupuntura.
f) Colocación en un punto motor (punto donde el nervio penetra en el músculo).
El TENS muy rara vez produce efectos colaterales y resulta fácil de aplicar. Sin embargo, debe
evitarse colocar los electrodos en zonas de anestesia o hiperestesia, prominencias óseas, regiones
cubiertas de pelos, ni tampoco utilizar la TENS en el embarazo, pacientes epilépticos, cardiopatías
(sobre todo con marcapasos), senos carotídeos, laringe, tráquea u ojos, ni sobre zonas de
malignidad.
La colocación incorrecta de los electrodos parece ser uno de los factores responsables de una pobre
respuesta al tratamiento con TENS.
INTENSIDAD
También denominada del estímulo o dosis, es el flujo de carga por unidad de tiempo que recorre el
circuito eléctrico sobre el paciente, causado por el movimiento de los electrones en el interior del
cuerpo y se mide en miliamperios (mA).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 80
PARÁMETROS ELÉCTRICOS
• El impulso eléctrico puede representarse gráficamente como una onda bifásica, que puede ser
simétrica o asimétrica.
Parámetros:
• Frecuencia (hertzios) – Intensidad (miliamperios) – Duración (microsegundos)
Frecuencia: N° de impulsos/ unidad de tiempo. Se mide en Hertzios (Hz) o pulsos por segundo (pps).
Frecuencias altas (60-100 Hz) producen una sensación de “hormigueo” sobre la zona estimulada.
Frecuencias bajas (< 10 Hz) a la intensidad adecuada contracción muscular.
Intensidad: Se mide en miliamperios (mA). Suele estar graduada entre 0 - 90 mA. La intensidad
debe ser suficiente para que el paciente note una sensación de hormigueo agradable.
Anchura del pulso: Tiempo que dura el flujo de corriente en cada pulso. Se mide en microsegundos
(µ s).
A medida que se incrementa aumenta el área de parestesia y la capacidad de penetración del campo
eléctrico en tejidos profundos (entre 100-500 µ s).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 81
MODOS DE ESTIMULACION
Según los parámetros (anchura de impulso, frecuencia), técnica de aplicación (intensidad) y modo
de actuación (periférico, medular, central) se han definido diferentes modalidades básicas de TENS:
TENS convencional, o de alta frecuencia y baja intensidad: es la modalidad más utilizada al ser la
que se tolera mejor por los pacientes, siendo habitualmente la primera opción de tratamiento. Se
caracteriza por estimular mediante impulsos de corta duración, frecuencia elevada y una intensidad
baja.
TENS de baja frecuencia, o de baja frecuencia y alta intensidad, también llamado TENS acupuntura:
los impulsos utilizados tienen larga duración, frecuencia baja y una intensidad que, si se emplea
sobre el musculo, debe producir contracciones rítmicas no tetanizantes. Esta modalidad también se
conoce como acupuntura por que se utilizaba la estimulación eléctrica con agujas de acupuntura.
TENS a ráfagas o Burst: con las mismas características que la modalidad TENS de baja frecuencia
excepto que los impulsos no son de larga duración, sino de corta, agrupados en ráfagas. Esta
característica se introdujo con el objetivo de hacer más agradable para el paciente la estimulación
de baja frecuencia.
TENS intenso o breve e intenso: emplea impulsos de larga duración, alta frecuencia e intensidad
muy levadas, siendo desagradable pero sin superar el umbral de dolor. Es la menos confortable de
las modalidades TENS.
Tradicionalmente, las modalidades básicas de TENS se han definido desde la concepción de que
activan diferentes mecanismos analgésicos. Asi la modalidad TENS convencional estaría diseñada
con el fin de activar selectivamente las fibras nerviosas eferentes cutáneas Abeta (gran diámetro)
sin activar al mismo tiempo las nociceptivas A gama y C (pequeño diámetro) La actividad A beta
inducida por la aplicación de TENS convencional inhibiría la transmisión aferente nociceptiva en la
medula espinal.
Respecto a la modalidad TENS de baja frecuencia, su propósito seria estimular los aferentes
musculares no nociceptivos de pequeño diámetro, mediante la producción de contracciones
musculares, estimulando la actividad de las vías centrales descendentes del dolor.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 82
Por último, el mecanismo de acción de la modalidad TENS intenso, se llevaría a cabo por la
estimulación de las fibras nociceptivas de pequeño diámetro A gama. La actividad de las fibras A
gama ha demostrado bloquear la transmisión de la información nociceptiva en los nervios periféricos,
asi como activar mecanismos centrales antinociceptivos.
EFECTOS FISIOLOGICOS DEL TENS
La teoría más extendida para explicar los efectos fisiológicos del TENS es la conocida como TEORIA
DE LA PUERTA. Según la misma, la estimulación de las fibras aferentes de gran diámetro producido
por el uso del TENS, inhibiría la respuesta evocada de las fibras nocicpetivas, al producirse la
activación de interneuronas situadas en la sustancia gelatinosa del asta posterior de la medula
espinal. Numerosos estudios avalan que el efecto analgésico de TENS se produce por una inhibición
a nivel espinal.
En relación al tipo de aferencias que son estimuladas por una aplicación de TENS, la interpretación
más extendida apunta a que la técnica produciría su efecto analgésico por la activación de las fibras
nerviosas aferentes cutáneas superficiales en el emplazamiento de la aplicación. Pero en estudios
realizados también se ha demostrada que igual participan aferencias articulares para que el TENS
produzca su efecto analgésico.
La secreción de opioides endógenos es otro de los efectos fisiológicos que se ha empleado para
explicar los efectos analgésicos de la técnica TENS; en concreto, tradicionalmente, el de baja
frecuencia. No obstante, la evidencia disponible más reciente confirma este mecanismo de acción
no solo para TENS de baja frecuencia, sino también para TENS de alta frecuencia (Sluka et al. 2005,
Maeda et al. 2007, Radhakrishnan y Sluka 2003) Existen tres tipos de receptores opioides, que están
situados periféricamente en la medula espinal y en áreas supraespinales relacionadas con las vías
de inhibición descendente. En cada uno de estos tres niveles la técnica TENS presenta mecanismos
de acción fisiológicos diferenciados.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 83
EFECTOS FISIOLOGICOS ESPINALES
A nivel medular se ha constatado que los efectos de la aplicación de TENS están asociados a la
activación de receptores, al menos, de cuatro tipos: Opioides, serotoninergicos, colinérgicos y
gabanergicos. La activación de distintos receptores opioides está asociada a la aplicación de TENS
en distintas frecuencias. De este modo, según la estimulación se produzca mediante TENS de alta
o baja frecuencia se activaran receptores opioides distintos. La aplicación de TENS de baja
frecuencia se produjo un aumento en la concentración de metionina- encefalina, un agonista de los
receptores opioides, mientras que en el caso del TENS de alta frecuencia, se encontró aumentada
la concentración de dinorfina A, agonista de los receptores K.
EFECTOS VASCULARES PERIFERICOS
Según algunos autores, la aplicación de TENS potencialmente podría tener un efecto local sobre el
flujo sanguíneo y la resistencia vascular periférica.
CONSIDERACIONES PARA LA APLICACIÓN DEL TENS
Una de las características primarias en la aplicación de TENS consiste en que, si se mantiene la
intensidad de estimulación constante durante un tiempo suficiente de tratamiento, se produce una
disminución de la percepción que esa estimulación producía en el paciente. Este fenómeno es
conocido como acomodación, que suele aparecer a los 10 minutos de aplicación.
INDICACIONES DE TENS
Este tipo de técnica es empleada, tanto para el tratamiento del dolor crónico como el agudo, incluso
también en dolor de origen visceral.
Actualmente, el uso del TENS en el ámbito clínico, junto con las corrientes interferenciales, son la
técnica de estimulación eléctrica más empleada como la alternativa a los tratamientos analgésicos
tradicionales. Su popularidad se basa, entre otros aspectos, en que se trata de una técnica no
invasiva, fácil de administrar, tiene pocos efectos secundarios e interacciones con otros fármacos,
no produce sobredosis, es una técnica económica y es de fácil adecuación para el paciente.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 84
FISIOTERAPA Y EJERCICIO TERAPEUTICO 85
PRECAUSIONES DE LA APLICACIÓN DE TENS
El TENS muy rara vez produce efectos colaterales y resulta fácil de aplicar. Sin embargo, debe
evitarse colocar los electrodos en zonas de anestesia o hiperestesia, prominencias óseas, regiones
cubiertas de pelos, ni tampoco utilizar la TENS en el embarazo, pacientes epilépticos, cardiopatías
(sobre todo con marcapasos), senos carotídeos, laringe, tráquea u ojos, ni sobre zonas de
malignidad
Utilizar en pacientes con marcapasos, sobre todo en zona torácica.
Peligro de reacciones alérgicas de la piel con los materiales que componen los electrodos
No aplicar en cara anterior del cuello, ya que se supone que podría producir graves reacciones por
una posible estimulación de nervios vago y frénico, así como del seno carotideo.
No aplicar sobre la zona precordial por que podría estimular el corazón provocando arritmias o
fibrilación.
No utilizar sobre zonas de sensibilidad alterada.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 86
Parámetros Estimulación eléctrica transcutanea (Tens)
Aplicación mediante electrodos de superficie de
corriente eléctrica pulsada para estimular las
terminaciones nerviosas cutáneas, con la finalidad
de analgesia con duraciones corta, midiéndose
en microsegundos (50 y 1000) siendo más
agradables para el paciente y con frecuencias
entre 1 y 200/250 Hz.
Tens Convencional Tens a ráfagas o burst Tens Acupuntura
De alta frecuencia y baja De baja frecuencia y alta De baja frecuencia y alta
intensidad, técnica más intensidad, con impulsos intensidad, con impulsos de
tolerable al paciente. de corta duración, larga duración, en el
Impulsos de corta duración. agrupados en forma de musculo produce
ráfagas. contracciones rítmicas no
ionizantes.
Indicaciones Precauciones
Dolor crónico, agudo o de origen visceral Zonas de anestesia o hiperestesia
Tratamientos analgésicos tradicionales Marcapasos, cardiopatías, epilepticos
Espasticidad, necrosis, litotricia Embarazadas, laringe, traquea u ojos
Cervicalgia, dismenorrea primaria, dolor Prominencias oseas, regiones cubiertas
postoperatorio, polineuropatia diabética de pelos, tumores, cara anterior del
cuello, senos carotideos.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 87
Corrientes rusas
No tengo claro si fue Yakov Kots, Yadou M. Kots. Parece que fue el primero. Nos quedaremos con
Kots.
El objetivo de esta corriente es la potenciación muscular intensa reduciendo en lo posible las
molestias sensitivas en el paciente o deportista. Dada la confusión que se mantiene sobre esta
corriente, merece una breve aclaración.
Los métodos clásicos de potenciación muscular con el apoyo de la electroterapia se basan en las
corrientes farádicas, las cuales poseen polaridad eléctrica y los pulsos son bastante largos. Estas
condiciones provocan en el paciente molestias sensitivas cuando pretendemos contracciones
musculares potentes, por elevar la intensidad de forma considerable.
El trabajo muscular, destinado a potenciación importante, debemos conseguirlo mediante trabajo
activo voluntario reforzado con trenes de electroestimulación. A partir de ese momento, los equipos
de media frecuencia tienen que aportar cambios en el diseño dirigidos a la formación de trenes, tales
como:
Modulación dentro del equipo, es decir, aplicaciones bipolares de uno o de ambos circuitos.
Conseguir modulaciones cuadrangulares más eficaces que las sinusoidales, permitiendo un
tiempo de silencio eléctrico o reposo entre modulación y modulación, muy adecuada para
respetar la fisiología del período refractario en la membrana de la célula muscular y nerviosa.
La corriente portadora contenida dentro de las modulaciones se establece en 2500 Hz como
media. Pueden usarse 4000 o más, pero cuanto mayor sea, más intensidad se requerirá.
Los equipos de última generación permiten ajustar y elegir entre 2000 y 10000 Hz.
Poder regular la frecuencia de las modulaciones entre 40 y 100 Hz para adaptarse a los
distintos tipos de fibras musculares, lentas y rápidas.
Poder regular, dentro de la misma frecuencia, la razón existente entre el tiempo de la
modulación y su reposo para adaptarse a fibras rápidas o lentas, la tolerancia del paciente
o mayor o menor intensidad.
Que dichas modulaciones se agrupen en trenes y pausas con distintos tiempos (desde
trenes de 0,5 a 30 s y pausas de 0,5 a 60 s). Además, se regularán las rampas de subida y
bajada (fundamentalmente, la de subida), para que el esfuerzo alcance su máximo de forma
progresiva o brusca; las rampas pueden oscilar entre 0 y 2 s.
Se han descrito bastantes sistemas de potenciación muscular, unos con más lógica que otros, e
incluso algunos sin lógica. Son muy diversos en cuanto a formas y tiempos de trabajo; podemos
realizar isométricos resistidos, isotónicos concéntricos resistidos, isotónicos excéntricos resistidos,
en cadena cerrada, en cadena abierta, etcétera. Aquí se hará referencia al sistema más clásico y
seguro, aunque requiere tiempo y atención directa del fisioterapeuta hacia el paciente:
potenciaremos con trenes de aplicación intencionada.
La aplicación intencionada consiste en la activación del tren de forma voluntaria mediante un
pulsador que algunos equipos poseen, para desencadenar la salida de la corriente durante un tiempo
programado o mientras se mantiene pulsado el interruptor (mejor esta segunda).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 88
Los trenes deben ser bastante largos e intensos (mayores de 10 segundos) tanto con farádicas
monofásicas como con bifásicas o con la estimulación rusa (corriente de Kots).
Esta corriente de Kots se probó con los deportistas de halterofilia pretendiendo reclutar al esfuerzo
voluntario el máximo porcentaje posible de fibras motoras. Lógicamente, este control debe realizarse
de forma manual para adecuarse al tiempo que el deportista puede mantenerlo, en lugar de que el
deportista adecue su esfuerzo a un tiempo programado en el estimulador, aún a pesar de que éste
no sea capaz de mantenerlo.
Derivado de los requerimientos a máximo rendimiento en el mundo del deporte, aparecen
necesidades de manejar intensidades altas, pero:
Que no dañen los tejidos
Que no produzcan quemaduras bajo los electrodos
Que resulten soportables Por ello se piensa en las modulaciones de media frecuencia por:
Anularse en ellas el componente galvánico
Por malestar poco al paciente
Por alcanzar profundidades importantes
Por admitir perfectamente grandes electrodos e invadir amplias masas musculares.
Para evitar que la corriente reduzca su desagradable sensación de calambre eléctrico doloroso, Kots
buscó la alternativa de aplicar media frecuencia (2.500 Hz) en modulaciones o pulsos que componen
la baja y útil (originariamente a 50 Hz) pero que podemos regular desde 0 hasta 100 Hz), siendo la
de 80 Hz muy característica para este tipo de potenciación, ya que en principio, se trata de trabajar
selectivamente la fibra rápida. En casos en los que busquemos otras fibras musculares o nerviosas,
regularemos el equipo a la frecuencia deseada. Así mismo, si nos hallamos ante un paciente con la
musculatura afectada por patología, reduciremos la frecuencia a los parámetros que nos indique la
previa exploración con las curvas (I/T).
Otra característica fundamental que posee esta modalidad de corriente, consiste en que la
modulación de los pulsos tiene que ser cuadrangular, para permitir reposos claros entre pulsos y
respetar el período refractario de la membrana. No sirven las modulaciones sinusoidales de las
interferenciales clásicas.
También debemos respetar el período refractario de la membrana creando suficiente reposo entre
los pulsos o modulaciones, por lo menos una razón de 1:4; una razón menor invade en exceso el
reposo.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 89
Esta corriente requiere de aplicaciones cuidadosas y prudentes, con electrodos amplios para
conseguir la respuesta de grandes masas musculares, regular la intensidad lo máximo posible pero
sin riesgos de calambres o roturas musculares, presencia del fisioterapeuta en todo momento, control
voluntario o intencionado del tiempo de la sesión y de los trenes, atención del fisioterapeuta ante
cualquier signo de queja o alarma por parte del paciente.
Es una técnica muy interesante pero requiere experiencia y medios técnicos. Pocos son los equipos
que realmente son capaces de generar las verdaderas corrientes de Kots con capacidad de modificar
sus parámetros, aunque sus características lo indiquen como tal.
Cada profesional debe aplicar los parámetros que considere oportunos siempre que domine el
equipo estimulador, la técnica, el estado del paciente, una exploración adecuada y suficiente
experiencia personal. Es fundamental tener en cuenta la frecuencia de modulación en la corriente
para trabajar con la precisión deseada sobre musculatura lenta, rápida o la frecuencia adecuada en
ese preciso caso y momento.
De acuerdo a lo ya expuesto sabemos que este tipo de corriente nos ayuda para realizar
contracciones sin mucho dolor y poco agresiva por medio de la electroestimulación, pero a la vez
nos ayuda de igual manera a la elongación de los músculos, simultáneamente al trabajo activo contra
máxima resistencia. La resistencia aplicada puede hacerse de forma manual o aprovechando la
gravedad y peso del propio paciente.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 90
Los músculos a elongar se les hará trabajar:
En alargamiento máximo
Contra resistencia máxima
En contracción isométrica concéntrica
Veamos un ejemplo:
- Se colocarán los electrodos en la forma que consideremos mejor para una respuesta los
más global y completa del grupo muscular a estimular (aplicación multipolar o bipolar muy
amplia)
- En la máquina seleccionaremos corrientes con frecuencia adecuada para el caso, trenes con
frecuencia entre 65 a 80 Hz, de aplicación intencionada con un pulsador en la mano del
paciente u otra tercera persona que ayude.
- Se regula la intensidad con una o varias aplicaciones de prueba que consigan buena
respuesta sin posibilidades de daños o molestias al paciente. Situamos a éste y la zona a
tratar en la posición adecuada, en este caso, los músculos estimulados para contracción en
alargamiento máximo (isquiotibiales).
- Se le aplica la fijación manual, que se convertirá en resistencia, por parte del fisioterapeuta
o del propio paciente.
- Se le da la orden de mantener la tensión y contracción contra la resistencia aplicada.
- Inmediatamente después del inicio de la contracción activa, se pulsa el mando para
mantenerlo hasta la fatiga del paciente. Se mantiene la resistencia y se insiste al paciente
para que no ceda en el esfuerzo o se descoordine.
- Pasados unos 10 s de esfuerzo en contracción isométrica o fatiga del paciente, damos la
orden de retirar el estímulo eléctrico e inmediatamente se cede en el esfuerzo activo contra
resistencia.
- Dejamos un tiempo de descanso, dos veces superior al trabajado, para iniciar de nuevo la
maniobra un mínimo de tres veces.
Con ésta técnica apreciaremos respuestas importantes en la longitud de las estructuras elongadas,
sobre todo, si se hallan sometidas a procesos de fibrosis recientes con adherencia poco establecidas,
ganando importantes tramos articulares que, de otra forma, son más difíciles. Además ésta técnica
es recomendada siempre que deseemos ganar amplitud articular y el freno se halle fuera de la
articulación. Tal vez, dentro de la articulación, podamos conseguir que cedan estructuras fibróticas
si éstas son recientes o se están instaurando en esos momentos, pero si las fibrosis son firmes y
potentes, a no ser que resulten desgarradas por aplicación de fuerzas activas o pasivas (nada
recomendable) sobre la articulación, no conseguiremos resultados satisfactorios.
Es habitual que después de esta técnica los pacientes manifiesten agujetas o dolores en la masa
muscular en el transcurso de dos a tres días, seguramente debidos a microlesiones repartidas por
toda la masa muscular tratada o allí donde más estrés tuvo que soportar su tejido miofascial.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 91
Parámetros Corrientes Rusas
Estimulación, contracción y potenciación muscular, se acompaña con ejercicio para ganar masa
muscular en el paciente (deportistas), es una corriente de media frecuencia, de 2500 Hz, se
interrumpe a cada 10 microsegundos y produce alrededor de 50 descargas por segundo. Es una
técnica eficaz y segura, que actúa a nivel del tejido
muscular, linfático, adiposo, circulatorio.
Aplicación: a través de un estímulo voluntario,
uno proximal y otro distal a la fibra muscular que
queremos estimular.
Modulación:
Media frecuencia: 2500 Hz
Puntos bajos: 50 a 100 Hz (80 Hz)
Indicaciones Contraindicaciones
Cuadros dolorosos agudos Marcapasos
Potenciación muscular directa Hipersensibilidad, epilépticos
Elongación muscular Hematomas o heridas abiertas
Aumentar el trofismo de la célula Osteosíntesis, cercano al cuello o cráneo
Regeneración tisular Zona de anestesia, enf. mentales
Bombeo circulatorio Enf.crónicas descompensadas o no
controladas, fiebre
Liberación articular Embarazadas, patologías en estado
terminal
FISIOTERAPA Y EJERCICIO TERAPEUTICO 92
Masoterapia
Conjunto de maniobras manuales ejecutadas de forma metódica sobre la superficie corporal
(músculos, tendones, ligamentos) realizados en un punto concreto o una zona topográfica más
amplia
Con el objeto de movilizar los tejidos o segmentos para provocar en el organismo modificaciones de
orden directo o reflejo que se traduzcan en efectos terapéuticos.
Manipulación intencional y sistemática de los tejidos corporales para mejorar la salud y el bienestar
• Se emplea en medicina como masaje terapéutico, en estética como masaje reafirmante o masaje
anticelulítico y en deporte como masaje deportivo, entre otros
• Para su aplicación se debe considerar:
• Ámbito de aplicación
• Intencionalidad de la maniobra
• Destinatario de las maniobras, tejidos
Efectos del masaje
SEGÚN MENNELL EN 1920
• EFECTO DIRECTO: Son producidos por la acción mecánica del masaje
• EFECTO INDIRECTO: Son producidos a distancia del lugar de aplicación por desencadenamientos
de acciones reflejas
EFECTO DIRECTO
CIRCULACION: Puede eliminar edemas y exudados, ya que se mejora el retorno venoso y linfático
PIEL: Se produce estiramientos de las fibras elásticas y aumenta la secreción sebácea. Todo esto
contribuye a dotar a la piel de mayor suavidad y elasticidad; lo que vigoriza y mejora el estado
nutritivo de la misma
TEJIDO CONJUNTIVO: Hay un aumento en la elasticidad, provocando una liberación de las
estructuras que se encuentran contraídas y/o adheridas.
MUSCULO: Se produce una mejor nutrición y aumento del metabolismo, que contribuye a impedir la
concentración de los desechos químicos producidos por la actividad muscular y mejorar la
excitabilidad muscular. Puede utilizarse el masaje sobre el musculo para evitar la hipertrofia o
espasticidad siempre que se utilice de forma previa a la Kinesioterapia.
TEJIDO SUBCUTANEO: Aumenta el metabolismo y la circulación, lo que conlleva a una disminución
del tejido graso.
EFECTO INDIRECTO O REFLEJO
FISIOTERAPA Y EJERCICIO TERAPEUTICO 93
CIRCULACION: Al actuar sobre la piel se produce una vasodilatación y un aumento local de la
temperatura; que conlleva igualmente a un aumento del metabolismo general
MUSCULO: Las maniobras superficiales pueden conseguir disminuir e incluso un espasmo o
contractura muscular, ya que los estímulos cutáneos producen impulsos que desencadenan
relajación muscular y dilatación capilar refleja.
DOLOR: Se produce un aumento del umbral del dolor, lo que acarrea analgesia local, pero además
algunas maniobras pueden aliviar dolores profundos o viscerales
Clasificación SEGÚN YATES EN 1989
• EFECTOS MECANICOS
• EFECTOS NERVIOSOS
• EFECTOS QUIMICOS
• EFECTOS FISIOLOGICOS
REQUISITOS PARA UNA SECION
• El éxito de las terapias manuales, depende en parte también de un posicionamiento adecuado del
paciente, que permita:
• Relajar el exceso de tensión que presenta el paciente
• Acceder con facilidad a las diferentes regiones corporales
FISIOTERAPA Y EJERCICIO TERAPEUTICO 94
Cantidad de ropa
La cantidad de ropa que vista el paciente durante la sesión, debe permitir el contacto directo con la
región a tratar, pero al mismo tiempo debe ser adecuada para mantener una buena temperatura
corporal permita al paciente desarrollar sensaciones de confortabilidad y seguridad.
Se deben utilizar toallas y sabanas para cubrir las zonas no tratadas.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 95
FISIOTERAPA Y EJERCICIO TERAPEUTICO 96
Postura que permita la libertad de los brazos y su relajación
Los dos pies deben estar permanentemente en contacto con el suelo
Se debe aprovechar el peso corporal para controlar el grado de presión que se ejerce.
Masaje a deportistas
Valido para cualquier tipo de deporte y deportista, se pueden utilizar las diferentes técnicas y sobre
músculos específicos que principalmente son los músculos aplicados en el gesto motor del deporte.
PREVENCION
CALENTAMIENTO
RECUPERACION
FISIOTERAPA Y EJERCICIO TERAPEUTICO 97
MASAJE PRECOMPETITIVO
Se debe realizar 25 a 30 minutos antes de la competencia, durante 1º minutos mínimos. Se busca
preparar al organismo del deportista y su aparato locomotor para un esfuerzo
Se utiliza:
FRICCION
MOVILIZACIONES
AMASAMIENTO
PERCUSIONES
MASAJE INTRACOMPETITIVO
Nos situamos en los descansos que el deportista pueda tener durante la competición
Pequeños problemas que hayan surgido durante la práctica, contusiones, contracturas, distensiones,
hematomas, etc
Descarga de los músculos o grupos musculares fatigados de manera de eliminar los productos de
desecho de la contracción muscular.
MASAJE POST COMPETITIVO:
Disminuir el tiempo de recuperación y aumentar la eficacia de la misma. Se debe realizar como
máximo unas dos horas finalizada la actividad y por una periodo de 20 a 30 minutos mínimo.
EFFLEURAGE (MASAJE SUPERFICIAL)
Desplazamiento de la mano de manera superficial sobre la piel En ningún caso ejercer presión
FISIOTERAPA Y EJERCICIO TERAPEUTICO 98
Frotación suave que acaricia la superficie cutánea, siempre en una misma dirección, cuando se
realiza sobre un musculo se hace en dirección de las fibras
Suele ser realizada con la palma de las manos o el pulpejo se los dedos
La principal utilidad de esta técnica es la de comenzar,, finalizar o pasar de un movimientos a otro
de forma armónica y continua
La finalidad de esta maniobra es el calentamiento del musculo o zona a tratar, provocar una
hiperemia, efecto sedante y ligero drenaje
PETRISSAGE (Pelliscamiento/Amasamiento)
• Masaje más profundo preciso e intenso comprime el musculo enérgicamente siguiendo la dirección
de las fibras, lo cual produce una movilización de los líquidos internos
• Comprende distensiones, torsiones y presiones ejercidas oblicuamente o en ángulo recto respecto
a las fibras
• Amasamiento superficial y profundo
• Amasamiento transversal o longitudinal
• La finalidad de esta maniobra es la movilización del tejido muscular, estimulación de la circulación
profunda, fomento e la relajación, alivio de dolor. Liberación de tejidos adyacentes.
FRICCION CIRCULAR
• Realizadas de derecha a izquierda (agujas del reloj)
• Deslizamiento de la piel del paciente por medio de los dedos o manos del terapeuta sobre los
planos del tejido subyacente
• La intensidad es proporcional a la profundidad
• Se utiliza sobre regiones planas como espalda y pecho
• Su finalidad es liberar los planos cutáneos de las fascias musculares superficiales y/o profundas y
en cicatrices adherentes, ya que produce distención del tejido fibroso y disminuye las adherencias
FRICCION TRANSVERSA PROFUNDA
• Su objetivo es actuar sobre las partes blandas lesionadas del aparato locomotor , para recuperar
la movilidad normal
• Es profunda por que alcanza las capas por debajo de las piel y tejido celular subcutáneo
• Se utiliza para prevenir cicatrices y adherencias. Se aplica transversalmente al tejido lesionado
• Genera una cicatriz fisiológica móvil.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 99
FISIOTERAPA Y EJERCICIO TERAPEUTICO 100
PERCUSION
• Serie de pequeños golpes rápidos empleando las dos manos de forma alterna
• Se pueden realizar con las palmas, dorso y borde medial de las manos, nudillos, pulpejos, mano
cerrada o abierta
• Tiene una influencia mecánica sobre los tejidos su efectividad dependerá de la fuerza y duración
de la ejecución
• Esta técnica generalmente no es relajante, se usa para estimular los músculos
• Ritmo lento gran intensidad: logra efecto hiperemiante, aumenta irrigación y estimula el trabajo
muscular
Ritmo rápido baja intensidad: logra efectos sedantes
VIBRACION
Son contracciones que a través de los músculos del antebrazo del Terapeuta se van a transmitir a
la mano y que entra en contacto con la superficie cutánea
Se realiza con toda la mano o con los dedos, dependiendo de la zona a tratar
Las vibraciones actúan sobre diferentes receptores nerviosos
Las vibraciones menos rápidas inhiben al SN y las intensas provocan excitación del SN
FISIOTERAPA Y EJERCICIO TERAPEUTICO 101
INDICACIONES
CONTRAINDICACIONES
Absolutas:
• Estados febriles
• Tumores
• Heridas sin cicatrizar
• Infecciones cutáneas
• Problemas reumáticos en fase aguda
• Alteraciones cardiacas no compensadas
• Alteraciones hemorrágicas y fragilidad capilar
• Flebitis o trombosis
RELATIVAS:
• Embarazo
• Taquicardia
• HTA
• Aumento y exacerbación del dolor durante la aplicación
Reacciones cutáneas anormales
FISIOTERAPA Y EJERCICIO TERAPEUTICO 102
Parámetros Masoterapia
Maniobras manuales con manipulación intencional y sistemática con la finalidad de buscar equilibrio
y/o homeostasis en el paciente con un fin terapéutico para mejorar su salud y a su vez su bienestar.
Efectos:
Directos: acción mecánica.
Indirectos: reacción refleja, se utiliza a distancia.
Tipos de masajes:
Effleurage Pretrissage Fricción circular
Primer contacto con el Acción mecánica, masaje Se realiza de derecha a
paciente. Masaje superficial profundo, se toma parte de izquierda, generando un
y suave, se puede realizar la piel, la cual esta se deslizamiento de la piel, se
con las palmas de las pellizca generando lo que utiliza en zonas amplias y
manos, se puede realizar al es una torsión. planas (espalda y pecho)
inicio o al término de la ocupando la mano completa
sesión.
Cyriax Percusión Vibración
Se busca la fibra muscular, Serie de pequeños golpes Son contracciones que a
se realiza transversalmente, rápidos empleando las dos través de los músculos del
es una técnica dolorosa en manos de forma alterna, antebrazo del Terapeuta se
donde se utiliza solo dos con influencia mecánica van a transmitir a toda la
dedos (índice y corazón), no sobre los tejidos, esta mano o a los dedos, actúan
se utiliza crema. técnica generalmente no es sobre diferentes receptores
relajante, se usa para nerviosos
estimular los músculos.
Indicaciones Contraindicaciones
Esguinces agudos-crónicos Fiebre, heridas abiertas, HTA, tumores
Traumatismos musculares Infecciones cutáneas, taquicardia
Secuelas Flebitis o trombosis, embarazo
Lesiones tendinosas y musculares Problemas reumáticos en fase aguda
Cicatrices antiguas, capsulitis Alteraciones cardiacas no compensadas
Aliviar dolor, relajación, mejorar circulación Alteraciones hemorrágicas
FISIOTERAPA Y EJERCICIO TERAPEUTICO 103
Biofeedback
La técnica de miofeedback es una potente herramienta en fisioterapia y un complemento que va
unido a la electroterapia. • Se puede definir como una forma de estimulación electroterapeútica en la
cual el paciente es entrenado para mejorar su salud usando señales de su propio cuerpo.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 104
FISIOTERAPA Y EJERCICIO TERAPEUTICO 105
Proceso de Biofeedback
FISIOTERAPA Y EJERCICIO TERAPEUTICO 106
FISIOTERAPA Y EJERCICIO TERAPEUTICO 107
FISIOTERAPA Y EJERCICIO TERAPEUTICO 108
Indicaciones
Contraindicaciones
Personas que no comprendan las señales como adultos mayores seniles, débiles mentales, niños a
temprana edad ya que les resultará difícil interpretarlas pudiendo provocar el aumento de la
sintomatología.
• Epilepsias fotosensibles a criterio de los profesionales en salud a cargo.
• Pacientes sin control médico.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 109
Parámetros Biofeedback
Bio: Vida
Feedback: es la información que se entrega al paciente, la cual puede ser en números, cuantitativa
o cualitativa.
La técnica de miofeedback es una potente herramienta en fisioterapia que utiliza como complemento
la electroterapia, las cuales reconocen las contracciones musculares, informa que masa muscular
se encuentra activa, mediante la captación de la señal que es producida por el sujeto, el cual se
analiza para así mejorar su salud usando estas mismas señales de su propio cuerpo .
Feedback: es la información que se entrega al paciente, la cual puede ser en números, cuantitativa
o cualitativa.
Procesos del Biofeedback:
Detección de la señal
Amplificación
Procesamiento y filtración de la señal
Conversión de la señal
Feedback
Indicaciones Contraindicaciones
Trastornos de ansiedad, DM, ACV Epilepsias fotosensibles
Bruxismo, hemiplejia, torticolis Pacientes sin control medico
Tunel carpiano, incontinencia urinaria niños a temprana edad
Fortalecimiento muscular, control adultos mayores seniles, débiles
postural, Parkinson, parestesias mentales
FISIOTERAPA Y EJERCICIO TERAPEUTICO 110
Onda corta
FISIOTERAPA Y EJERCICIO TERAPEUTICO 111
Se llama corriente eléctrica, al paso ordenado de electrones a través de un conductor.
Pero se puede hacer que estos electrones pasen siempre en la misma dirección (corriente continua)
o que cambien el sentido de paso e incluso que varíe la cantidad de electrones que pasan cada vez
(corriente alterna).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 112
FISIOTERAPA Y EJERCICIO TERAPEUTICO 113
Diatermia
“Deriva del griego y significa calor a través de un calor en profundidad.”
Por lo tanto es la sensación superficial de calor, por el aumento de la temperatura en tejidos
profundos.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 114
Equipo de Onda Corta.
Circuito de Paciente:
Esta Corriente de alta frecuencia produce un
Campo Electromagnético Perpendiculares.
Circuito de Maquina:
• Paso de Corriente de Red Eléctrica a un circuito de Poder.
• Un amplificador que amplifica la corriente de la red eléctrica.
• Genera una corriente de alta frecuencia en el circuito de poder.
• Luego se transmite al Circuito del Paciente.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 115
Mecanismos de Acción
FISIOTERAPA Y EJERCICIO TERAPEUTICO 116
Técnica de Aplicación
FISIOTERAPA Y EJERCICIO TERAPEUTICO 117
Técnica Inductiva
FISIOTERAPA Y EJERCICIO TERAPEUTICO 118
Técnica Capacitiva:
e calor en el paciente debido a la estimulación superficial de la piel.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 119
Es la concentración del campo eléctrico en zonas que se encuentran más superficiales cuando
trabajamos zonas irregulares o cuando no respeto el paralismo del vector respecto a la superficie o
cuando se acerca mucho la placa, esto produce que la energía se concentre en la superficie
provocando quemaduras.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 120
Onda Corta Continua vs Onda Corta Pulsátil
Efectos de la Onda Corta.
EFECTOS TERMICOS
• Vasodilatación.
• Incremento la conductancia nerviosa.
• Elevación del Umbral de Dolor.
• Alteración en la flexibilidad muscular.
• Aceleración en la actividad enzimática.
• Incrementa la extensibilidad en los tejidos blandos.
Indicación Clínica para OC Atérmica
FISIOTERAPA Y EJERCICIO TERAPEUTICO 121
Dosis:
Precauciones
FISIOTERAPA Y EJERCICIO TERAPEUTICO 122
• La Sensibilidad del Paciente debe ser Normal
• Osteosíntesis
• Paciente con Menstruación (aplicación lumbar)
• Pacientes Obesos. (Método capacitativo)
• Sobre aparatos eléctricos.
• Distancia del terapeuta; 1/2 en técnica inductiva y 1 m en capacitiva.
• Terapeuta Embarazadas.
Contraindicaciones
• Tumores Malignos
• Marcapasos
• Embarazadas
• Uso sobre los ojos (gran contenido hídrico)
• TBC
• Hiperemia
• Artrosis Reumatoide (aumenta la actividad de una enzima colagenaza que destruye el cartílago
articular)
• Trastornos Arteriales y Venosos (Reynaud, TVP)
FISIOTERAPA Y EJERCICIO TERAPEUTICO 123
Parámetros Onda Corta
Se encuentra en media frecuencia, trabajando de 26 a 40 MHz, produce un calor profundo, deriva
del griego “calor en profundidad”, con aumento en la temperatura de los tejidos profundos.
Ley de OHM relaciona tres componentes:
Intensidad
Diferencia de potenciación
Resistencia
Constante dieléctrica: cantidad de dipolos que contiene una estructura.
Técnicas:
Inductiva: corrientes de conducción, con distancia de 1/2m.
Capacitativa: corrientes de desplazamiento, con distancia de 1m.
Formas:
Coplanar
Longitudinal
Transversa
Precauciones Contraindicaciones
La Sensibilidad del Paciente debe ser Trastornos Arteriales y Venosos
Normal (Reynaud, TVP)
Osteosíntesis Tumores Malignos
Paciente con Menstruación Marcapasos
Pacientes Obesos Embarazadas
Sobre aparatos eléctricos TBC, Uso sobre los ojos
Distancia del terapeuta Hiperemia
Terapeuta Embarazadas Artrosis Reumatoide
FISIOTERAPA Y EJERCICIO TERAPEUTICO 124
Terapia Combinada
Normalmente la ultrasonoterapia será la parte fundamental de esta combinación, ya que requiere de
un tiempo preciso y de sus ajustes adecuados para una correcta, en tanto que la parte de corriente
añadida se mantendrá mientras que dure la sesión de US.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 125
Galvano palpación
Es una técnica de electroterapia en la
que emplea un electrodo manual
La galvano palpación se emplea como método exploratorio y como método de tratamiento para
localizar el punto concreto lesional.
Combinación de estímulos
Tiene un efecto diferente de los obtenidos por los estímulos por separado:
Según Hoogland (1980), la combinación de estímulos proporciona efectos distintos a los de los
mismos estímulos aplicados por separado.
Esto se manifiesta en que:
untos de aplicación a tratar por medio de la terapia combinada, es suficiente
una intensidad de corriente muy baja.
manifiesto por la necesidad de reducir repetidamente la intensidad de la corriente durante el
tratamiento; en caso contrario, la sensación percibida por el paciente se hace excesiva.
Desde el punto de vista terapéutico, el US complementa el efecto de la electroterapia
FISIOTERAPA Y EJERCICIO TERAPEUTICO 126
Las ventajas pueden resumirse de la forma siguiente:
corriente alterna.
nes desagradables en el paciente.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 127
Parámetros Terapia Combinada
Tratamientos combinados de US con corrientes de baja y media frecuencia con alrededor de 10 a
15 min aprox. Presenta efectos térmicos y efectos que reorganizan las fibras del US con los efectos
analgésicos, electroquímicos, relajantes, vasodilatadores de la corriente eléctrica, con un fin
terapéutico.
Galvano palpación:
Método que se emplea electrodos y el cabezal del US para detectar puntos dolorosos.
Aplicación:
Se utiliza un electrodo más distalmente, pero siempre y cuando que este siga la musculatura.
Se ocupa gel en la zona de aplicación en la parte proximal y luego con el cabezal del US se
hacen movimientos circulares con una intensidad de 1,2 al comienzo y luego se va
aumentando la intensidad con el cabezal teniendo en cuenta la sensibilidad y tolerancia del
paciente.
Indicaciones Contraindicaciones
Epicondilitis Hipersensibilidad
Tendinitis Marcapasos
Desgarros en 1eras etapas Tumores
Luxaciones Placas epifisiarias
Contusiones Osteosíntesis
FISIOTERAPA Y EJERCICIO TERAPEUTICO 128
Estudios
Rehabilitación de los esguinces de rodilla: tratamiento funcional
Autores: F. Lacaze
Año 2008
En la actualidad, el tratamiento de un esguince de rodilla sin avulsión ósea es funcional o quirúrgico.
El tratamiento ortopédico propiamente dicho se ha abandonado en beneficio de medidas
terapéuticas conservadoras más adaptadas a la cicatrización ligamentaria y que presentan menos
complicaciones. Sin embargo, la kinesiterapia sigue siendo el elemento obligatorio para permitir que
el paciente recupere una articulación móvil, no dolorosa y, sobre todo, estable. Las técnicas y el
enfoque de la rehabilitación también han evolucionado. El profesional debe establecer un estudio
preciso y riguroso para determinar los déficit y las incapacidades del paciente. Esta exploración física
es una de las claves del resultado final. Los últimos estudios científicos han hecho progresar los
métodos de trabajo en kinesiterapia. El enfoque puramente sintomático de los fenómenos
inflamatorios se sustituye por una valoración etiológica de comprensión de las manifestaciones
clínicas. Las movilizaciones forzadas han desaparecido gracias a un mejor conocimiento de la
biomecánica y al desarrollo del recentrado articular. El refuerzo muscular analítico ha demostrado
sus límites y se ha modificado, porque las publicaciones han puesto de manifiesto que no se
adaptaba a las enfermedades del miembro inferior. La aplicación de un proceso más funcional y más
fisiológico ha mejorado los resultados al reducir los perjuicios. Las técnicas de reprogramación
neuromuscular, que no habían evolucionado desde hacía 30 años, están más adaptadas en la
actualidad a la mejora de los mecanismos de protección articular para favorecer la estabilidad de la
rodilla y disminuir las recidivas. Los progresos de la kinesiterapia permiten mejorar el tratamiento
funcional de los pacientes que presentan un esguince de rodilla. Los resultados progresan, mientras
que las complicaciones y las secuelas disminuyen.
Terapia manual y terapia combinada en el abordaje de puntos gatillo
Autores: Salinas Bueno, C. Moreno Gómez, O. Velasco Roldán, A. Aguiló Pons
Año: 2009
Un punto gatillo miofascial es una zona en un músculo esquelético relacionada con un nódulo
palpable hipersensible, localizado en una banda tensa. La prevalencia de los puntos gatillo en la
población asintomática es del 50%. Para su resolución se utilizan diferentes técnicas de tratamiento,
aisladas o combinadas, sin que quede claro cuál es la más efectiva. El objetivo de este trabajo es
determinar si el tratamiento mediante terapia combinada (ultrasonido más corriente de baja o media
frecuencia) es más efectivo que los tratamientos manuales habitualmente utilizados para la
resolución de puntos gatillo. Para ello, se realizó una búsqueda en las bases de datos Cochrane,
PEDro y PubMed; se hallaron 24 artículos relacionados con el objetivo. Analizando los resultados,
las técnicas manuales que parecen presentar un mayor efecto en el tratamiento de puntos gatillo son
la liberación por presión y aerosol frío relacionado con estiramiento. No se hallaron resultados
concluyentes en cuanto a terapia combinada. Todo ello nos indica la necesidad de profundizar en la
investigación acerca del tratamiento de los puntos gatillo y la efectividad de las diferentes técnicas
estudiadas.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 129
Efectos de la crioterapia en la espasticidad
Autores: A.I. Macías Jiménez, A.M. Águila Maturana
Año: 2003
El uso de la crioterapia en el tratamiento de la espasticidad ha sido muy discutido a lo largo de la
historia e incluso hoy en día se sigue cuestionando su utilidad. Son muchos los factores evaluados
como posibles desencadenantes del efecto beneficioso de esta terapia en el tratamiento de los
individuos espásticos, tales como estímulo cutáneo, enfriamiento muscular o la ruptura del ciclo
dolor–espasmo–dolor. Sin embargo, no hay unanimidad entre los investigadores al establecer el
mecanismo a través del cual el frío puede disminuir la espasticidad. Un punto en común, en el que
todos los investigadores coinciden, es que no debe ser considerado como una panacea, porque si
bien, en la mayor parte de los pacientes, tras la aplicación de frío, aparece una disminución de la
espasticidad, la duración de ésta no sobrepasa las 2 horas. Por lo tanto, la crioterapia debe ser
considerada como un método coadyuvante a otras terapias cuya finalidad será facilitar la aplicación
de las mismas. Además, hay que considerar que en una minoría de pacientes espásticos en los que
se aplica la crioterapia, no se producen cambios e incluso, hay descritos en la literatura casos de
aumento de espasticidad debido a dicha aplicación.
Fisioterapia en la lesión de la danza clásica
Autores: Elena-Cristina Cubero Climent, Francisco Esparza Ros.
Año: 2005
La danza es un arte que a la vez requiere un importante esfuerzo físico. El objetivo de esta revisión
bibliográfica es conocer las medidas fisioterapéuticas y preventivas de las lesiones que con más
frecuencia aparecen en la práctica de la danza clásica. La información necesaria se ha obtenido por
diferentes vías: a través del Catálogo de publicaciones periódicas en bibliotecas de Ciencias de la
Salud Españolas (C-17) y las bases de datos Medline (PubMed), CSIC e ISBN. Las lesiones más
frecuentes en los bailarines de clásico suceden en el miembro inferior, siendo el tobillo y el pie las
zonas que sufren mayor número de lesiones. Estas lesiones están en relación con las características
técnicas de esta disciplina, siendo por tanto lesiones por sobrecarga. Existen numerosos factores
que influyen en la aparición de las lesiones en la danza clásica, por ello resulta imprescindible que
los fisioterapeutas conozcan la forma del arte y la técnica para reducir los factores de riesgo e intentar
prevenir que estas lesiones aparezcan.
Uso de la crioterapia tras la implantación de marcapasos
Autores: Molinero A;Puertas M; Gallardo O;Julia C.
Año 2010
Una de las complicaciones precoces más comunes en el implante de marcapasos1,2 es la aparición
de hematoma3, viéndose favorecido por el tratamiento antiagregante (AA) y anticoagulante (AC).
Conociendo la capacidad de vasoconstricción de la crioterapia4 y la eficacia del vendaje compresivo5
en la prevención de hematomas se pretende valorar la eficacia de la aplicación conjunta de
crioterapia más compresión en el post implante de marcapasos. Se han estudiado un total de 371
pacientes de forma retrospectiva y comparativa para valorar dos estrategias en la prevención de
hematomas. En el 2002 se realizó un vendaje compresivo obteniendo una tasa de hematoma del
14'63% y en el 2004 se utilizó un sistema "cool-pack" reforzado con vendaje compresivo obteniendo
una tasa de hematoma del 1'79%. Una vez analizados los resultados del estudio se pudo concluir
que la asociación de crioterapia y compresión reduce la aparición de hematoma.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 130
Efectividad de la hidroterapia en el tratamiento de niños y adolescentes
con parálisis cerebral
Autores: M.A. Cañellas Campins - Año: 2015
Objetivo: realizar un análisis de la literatura científica existente sobre los efectos que produce un
programa de hidroterapia o terapia acuática en niños y adolescentes con parálisis cerebral (PC).
Material y método: este documento consiste en una revisión de artículos publicados entre los años
1994 y 2014. Se realizó una búsqueda sistemática en las siguientes bases de datos: Pubmed,
PEDro, Enfispo, IME y Google Académico; y se utilizaron las siguientes palabras clave Aquatic
therapy, Aquatic therapy program, Aquatic, Aquatic physical therapy, Hydrotherapy, Hidroterapia,
Cerebral palsy, Parálisis cerebral, Children, Child, Infants, Adolescent, Adolescents. Los criterios de
inclusión fueron que el programa de actuación debía consistir en un programa de hidroterapia con
objetivos fisioterapéuticos, los pacientes debían ser niños o adolescentes con PC, los artículos
debían estar publicados en español o en inglés (o tener un resumen con suficientes datos escritos
en uno de estos dos idiomas) y debían tener fecha de publicación posterior a 1994. Finalmente se
encontraron 163 documentos, de los cuales 10 se incluyeron y 153 se eliminaron. Resultados: se
han encontrado efectos beneficiosos principalmente en la mejora de la resistencia
cardiorrespiratoria, así como en la motricidad gruesa, la espasticidad muscular, la movilidad articular
y las habilidades de orientación acuática en los niños que participaron en algún programa de
hidroterapia. Conclusiones: un programa de hidroterapia resulta beneficioso para niños y
adolescentes con PC, aunque es necesario realizar más estudios con una muestra mayor y con
mejor calidad metodológica.
Ultrasonido de baja intensidad para el tratamiento de fracturas óseas con
retardo en la curación
Autores: Orlando R. Rodríguez Rúa; Ricardo Monreal;J. Enrique Chong-Quero - Año: 2005
El empleo de una señal de ultrasonido pulsado de baja intensidad ha estado demostrando a través
de numerosas pruebas clínicas, ser un eficaz método para la estimulación de la reparación ósea.
Este trabajo presenta los resultados obtenidos en un estudio preliminar efectuado en el “Hospital
Docente Comandante Manuel Fajardo”, en La Habana, Cuba, entre los años 1999 y el 2000, sobre
el tratamiento de fracturas óseas con retardo en su proceso de curación, tratadas mediante una
terapia por ultrasonidos. Un total de 11 fracturas con diferentes tiempos de evolución fueron tratadas
diariamente por un periodo de 20 minutos, con una señal ultrasónica de 30 mW/cm2 (promedio
espacial - promedio temporal), 1 MHz, sinusoidal pulsada en paquetes de 400 ms de duración y
repetidos con una frecuencia de 0.5 kHz. El tratamiento fue empleado hasta que la fractura fue
encontrada tanto clínicamente como radiológicamente curada. Ningún tratamiento falló.
Terapias complementarias y alternativas: la hidroterapia
Autores: María Victoria; Ocaña Chica; Jesús Alberto; Jara Arias, 2014
En los últimos años se ha dado un aumento considerable en el uso de las denominadas terapias
complementarias o alternativas. Entre los colectivos interesados en estas terapias está la
Enfermería, donde ha aumentado su estudio y uso. En este trabajo se ha llevado a cabo una revisión
sobre una de las técnicas que se incluyen en este marco, la Hidroterapia, ya que es una terapia que
en la práctica es muy solicitada por los pacientes y se obtienen beneficios a corto y largo plazo.
Nuestro objetivo ha sido determinar la aplicabilidad práctica de la hidroterapia, analizando para ello
los resultados obtenidos en diversas bases de datos científicas. Los resultados obtenidos indican
que la hidroterapia es, efectivamente, una técnica muy utilizada con la que se obtienen beneficios
para la salud de la persona mayor.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 131
Efectividad de la Fisioterapia para las lumbalgias en el ámbito de la
Atención Primaria
Autores: F Merino Torres
Año: 2011
Objetivos: verificar la mejoría de los pacientes con dolor lumbar, después de un período de
tratamiento fisioterapéutico; comprobar si la mejoría es diferente en los distintos grupos según el
sexo, número de sesiones y tratamiento; saber qué variables influyeron y cuánto influyeron en el
estado final de los pacientes. Material y método: estudio controlado no aleatorizado en 12 pacientes
de Atención Primaria del C.S. Huelma (Jaén). Criterios de inclusión: dolor y limitación y tratamiento
estudiado; y de exclusión: dolor sin limitación, distinta zona vertebral y diferente tratamiento.
Evaluación del dolor antes y después del tratamiento con la escala Roland-Morris, y análisis con T-
Student. Influencia del sexo y tratamiento con respecto a la mejoría, mediante intervalos de confianza
y probabilidades. Un análisis de varianza para el número de sesiones; y una regresión–correlación
de la puntuación inicial y edad con respecto a la final. Resultados: la diferencia de medias fue 1,75
puntos según Roland- Morris (p = 0,0018). El sexo no tuvo influencia significativa en la mejoría (-
2,99, 0,76), tampoco el número de sesiones ( p= 0,1655), ni el tratamiento (-1,14, 3,02). La edad
correlacionó con la puntuación final (r = 0,707) (p = 0,0101). La puntuación final dependió mucho de
la inicial (r = 0,948) (p < 0,0001). Conclusiones: los datos no permiten establecer la terapia
combinada que resulta ser más eficaz en la disminución del dolor y mejora de la capacidad funcional.
En la práctica clínica, las terapias (Microondas + TENS) o (Onda corta + TENS) han resultado ser
más efectivas que ningún tratamiento para reducir el dolor lumbar y mejorar la capacidad funcional,
resultando dicha eficacia más significativa en pacientes jóvenes que en mayores, sin embargo, no
ha sido significativa en relación al sexo y a las sesiones. Los datos sugieren que ambas terapias
pueden ser complementos útiles de otros tratamientos para el dolor lumbar.
TENS como complemento de la terapia respiratoria en el tratamiento de
pacientes en posoperatorio de cirugía de tórax y sus implicaciones
respiratorias
Autores: Dra. ROSA VILLALONGA VADELL
Año: 2011
Por medio de la utilización de un medio físico (TENS) que controle el dolor y la fisioterapia de tórax
convencional se podría recuperar en un menor tiempo la mecánica ventilatoria comprometida en los
pacientes en posoperatorio de cirugía de tórax, mejorando así los volúmenes y la capacidad
pulmonar y previniendo la presencia de complicaciones. Se realizó un estudio experimental con dos
grupos para evaluar la eficacia del TENS como complemento de la fisioterapia de tórax. Un grupo
médico controló el dolor en dos grupos de pacientes mediante analgesia farmacológica, y fisioterapia
aplicó al grupo experimental fisioterapia de tórax y TENS, y al grupo control solo fisioterapia de tórax
profiláctica. Los participantes del grupo fueron reclutados el primer día de post-operatorio realizando
una evaluación inicial y diariamente se establecieron parámetros como tos, dolor, espirometría y
complicaciones. Los resultados de las evaluaciones realizadas, permitieron determinar que los
pacientes del grupo experimental recuperaron mecanismos de tos, normalizaron los volúmenes y
capacidad pulmonar, no presentaron complicaciones respiratorias y los días de hospitalización
fueron menores con relación al grupo control. Estos resultados indicarían la utilidad del TENS como
complemento de la fisioterapia convencional para el abordaje de los pacientes en postoperatorio de
tórax.(AU)
FISIOTERAPA Y EJERCICIO TERAPEUTICO 132
Patologías
Parálisis periférica
La parálisis facial periférica consiste en un síndrome agudo con
debilidad de la musculatura facial por afectación del nervio facial
después del núcleo de este nervio (infranuclear), si el origen es
anterior al núcleo (supranuclear), no es parálisis periférica, sino
parálisis central, teniendo importancia en medicina distinguir las dos
afecciones (la parálisis facial central es contralateral a la lesión
afectando a la hemicara inferior mientras que la parálisis facial
periférica es ipsilateral afectando a toda la hemicara) Es la más
frecuente de todas las parálisis de los nervios craneales, puede ser
unilateral si afecta únicamente a un lado y en raros casos bilateral.
Según su origen puede dividirse en dos grupos:
Clasificación
Parálisis facial periférica idiopática o primaria, también llamada parálisis de Bell o parálisis a
frigore. Es la más habitual y no se conoce la causa que la origina.
Parálisis facial sintomática o secundaria. Su frecuencia es menor, en este caso la parálisis
facial es uno de los síntomas de otra enfermedad.
Prueba de lagrimeo de Schirmer
Objetivo: Valora la función del nervio petroso superficial mayor que nace del NF a nivel del
ganglio geniculado
Ejecución : Se colocan tiras de papel de filtro en los sacos conjuntivales inferiores. Se
compara la lacrimación de ambos ojos en un lapso de 5 minutos.
Hallazgo positivo: La reducción de la lacrimación en un 30% o más nos informa de una lesión
geniculada o suprageniculada.
Prueba de reflejo estapedial
Objetivo: Valora al nervio del músculo del estribo que se encuentra en la unión de la segunda
con la tercera porción del facial intrapetroso.
Ejecución: Se evalúa es un reflejo acústico-facial y se realiza con un impedanciómetro. El
músculo estapedial o del estribo se contrae en forma refleja a estímulos sonoros de
aproximadamente 80 db.
Hallazgo positivo: Su presencia o ausencia muestran que la lesión esté por arriba o debajo
de la emergencia del nervio estapedial.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 133
Cervicalgia
Las causas del dolor cervical son numerosas. Se puede presentar como episodios agudos, es decir,
que surgen súbitamente, o crónicos, cuando los daños se producen lentamente. Normalmente, se
originan con motivo de tensiones o agarrotamiento de la musculatura del cuello, que pueden surgir
por una mala posición al estar sentado o acostado. También
lo provoca el estrés o un enfriamiento. A menudo, los dolores
cervicales aparecen tras accidentes de coche o caídas, como
síntoma de un traumatismo cervical o fractura vertebral.
Raras veces, los dolores cervicales tienen una causa
específica, como procesos de desgaste o lesiones
vertebrales de la columna cervical, esto es el caso de la
hernia discal
Prueba de spurling
Objetivo: Valorar la afectación de las raíces nerviosas.
Ejecución: Con ambas manos sobre la cabeza del paciente, se lleva la cabeza a inclinación
lateral y se aplica una fuerza de compresión axial. Después se repite la maniobra con
inclinación hacia otro lado.
Hallazgo: Aparición de dolor y/o parestesias que se irradian al brazo, indicativo de
compresión de una raíz nerviosa y/o intensificación de los síntomas.
Prueba de distracción
Objetivo: Determinar la presencia de radiculopatía cervical.
Ejecución: Tracción en sentido ascendente de la cabeza del paciente.
Hallazgo positivo: El dolor decrece o desaparece mientras mientras se mantiene la tracción.
Prueba de depresión de hombro
Objetivo: Valorar la presencia de raddiculopatía de origen cervical.
Ejecución: Con la mano aplica una prensión descendente sobre el hombro afectado. El
paciente mantiene el hombro en ligera abducción, rotación externa con el antebrazo
supinado y el codo, la muñeca y los dedos en extensión. Con la otra mano inclina la cabeza
hacia el lado contrario.
Hallazgo positivo: Aparación o aumento de dolor a nivel del antebrazo, borde radial de la
mano y tres primeros dedos como consecuencia de la irritación o la compresión de las raíces
espinales.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 134
Lumbociatica
El nervio ciático es el nervio más largo y con mayor diámetro de nuestro organismo. Comienza a
varios niveles de la columna vertebral lumbar, uniéndose para formar un solo tronco nervioso. Éste
se extiende hasta la rodilla, llegando hasta los dedos de los pies.
Clasificación:
Tumor: Pueden comprimir el nervio ciático al crecer
sin control. El tumor que provoca ciática con más
frecuencia es el condrosarcomaen ancianos.
Enfermedad de paget: Consiste en la formación de
hues o de forma descontrolada sin llegar a ser un
tumor. La pelvis es el hueso más afectado y crece
poco a poco pudiendo comprimir el nervio ciático
Embarazo: Durante la gestación el útero comprime
órganos internos de la pelvis y esto provoca
contracturas musculares que favorecen la ciática.
Prueba lasegue
Objetivo: Poner en manifestó la existencia de una
radiculopatía lumbar de origen mecánico.
Ejecución: El examinador flexiona la cadera unos 70° manteniendo la rodilla en extensión y
aplicando ligera rotación interna y aducción de la cadera.
Hallazgo positivo: Aparación de dolor en la zona lumbar o en esta y en la cara posterior del
miembro inferior, por tensión del nervio ciático o de cualquiera de sus raíces.
Prueba de Kbrudzinski kernig
Objetivo: Evidenciar la presencia de una lesión mecánica en la columna lumbar.
Ejecución: El examinador efectúa una flexión forzada de la cabeza sobre el pecho, mientras
el paciente mantiene una flexión bilateral de 90° de cadera y rodilla. A continuación, extiende
pasiva y lentamente la rodilla del lado afectado.
Hallazgo positivo: El paciente refiere dolor en el cuello y especialmente, en la zona lumbar
durante la extensión de la rodilla.
Prueba de milgram
Objetivo: Valorar una disfunción neurológica de origen medular.
Ejecución: Se le pide al paciente que flexione la cabeza con la cadera en flexión de 90° y, a
continuación, extienda la rodilla.
Hallazgo positivo: Aparición de dolor en el trayecto nervioso ciático al extender una rodilla.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 135
Hernia del núcleo pulposo
Corresponde a la salida del material gelatinoso central (núcleo pulposo) de un disco intervertebral a
través de una fisura del anillo fibroso externo que la rodea, que produce conflicto de espacio dentro
del canal raquídeo con las estructuras nerviosas y que
determina un cuadro de dolor refractario a tratamiento médico
y/o déficit neurológico motor y/o sensitivo.La ciática (dolor
irradiado a la extremidad inferior) es el síntoma más
característico, variando la distribución del dolor según el
territorio que inerve cada raíz nerviosa afectada. Además caus
a dolor en la zona lumbar por la sensibilidad propia del disco.
Sintomas
El dolor es típicamente mayor al toser y al sentarse (por ejemplo, montando en coche) que al
acostarse; suele ser mayor de pie quieto que caminando. Otro síntoma frecuente son las parestesias
(sensación de hormigueo) en pierna y pie. Puede dar lugar también a pérdida de fuerza en la pierna
y muy raramente a incontinencia urinaria.
Prueba lasegue
Objetivo: Poner en manifestó la existencia de una radiculopatía lumbar de origen mecánico.
Ejecución: El examinador flexiona la cadera unos 70° manteniendo la rodilla en extensión y
aplicando ligera rotación interna y aducción de la cadera.
Hallazgo positivo: Aparación de dolor en la zona lumbar o en esta y en la cara posterior del
miembro inferior, por tensión del nervio ciático o de cualquiera de sus raíces.
Prueba de Kbrudzinski kernig
Objetivo: Evidenciar la presencia de una lesión mecánica en la columna lumbar.
Ejecución: El examinador efectúa una flexión forzada de la cabeza sobre el pecho, mientras
el paciente mantiene una flexión bilateral de 90° de cadera y rodilla. A continuación, extiende
pasiva y lentamente la rodilla del lado afectado.
Hallazgo positivo: El paciente refiere dolor en el cuello y especialmente, en la zona lumbar
durante la extensión de la rodilla.
Prueba de milgram
Objetivo: Valorar una disfunción neurológica de origen medular.
Ejecución: Se le pide al paciente que flexione la cabeza con la cadera en flexión de 90° y, a
continuación, extienda la rodilla.
Hallazgo positivo: Aparición de dolor en el trayecto nervioso ciático al extender una rodilla.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 136
Bursitis
Es la hinchazón e irritación de una bursa (bolsa), un saco lleno de líquido que actúa como
amortiguador entre los músculos, los tendones y los
huesos. La bursitis es a menudo el resultado de la
sobrecarga. Puede ser causada por un cambio en
el nivel de actividad, como el entrenamiento para
una maratón o el sobrepeso.
La bursitis también puede ser causada por
traumatismo, artritis reumatoidea, gota o
infecciones. A veces, la causa no se puede
determinar.
Síntomas:
Los síntomas de la bursitis pueden abarcar cualquiera de los siguientes:
• Sensibilidad y dolor articular cuando se presiona alrededor de la articulación.
• Rigidez y dolor cuando se mueve la articulación afectada.
• Hinchazón, calor o enrojecimiento sobre la articulación.
Signo de Dawbarn (Hombro)
Debemos comprimir la bursa subacromial por vía anterior, posteriormente realizamos una
abdución pasiva del brazo a 90º. Si el dolor desaparece o se alivia podemos suponer que
existe una inflamación de la bursa ya que al realizar la separación del brazo estamos
interponiendo el músculo deltoides entre nuestra presa y la bursa.
Signo de Patrick-fabere
Objetivo: Valorar articulación sacro iliaca
Ejecución: Paciente en decubito supino, pedirle que haga un 4, colocando el tobillo por arriba
o ligeramente por debajo de la rodilla opuesta. La articulación de la cadera se encuentra en
flexión, abd y rotación externa.En esta posición el dolor inguinal indica alteración de la
articulación de la cadera o de los músculos circundantes
Hallazgo positivo: Si existe existe dolor en la articulación sacro iliaca o cadera en general se
puede asimilar a una inflamación de la bursa trocánterea.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 137
Pinzamiento subacromial
El Pinzamiento Subacromial del Manguito Rotador,
corresponde al pellizcamiento de los tendones del manguito
rotador, a raíz de un estrechamiento del espacio que hay entre
éste y el acromion. Este espacio se puede alterar porque
aumenta el contenido (tendones y/o bursa) o el continente
(estructuras óseas o articulares). Es decir, cuando alguna de
las estructuras que se encuentren en este espacio aumenta de
volumen o se produce una disminución de este espacio por
crecimiento de alguna de las estructuras óseas que rodean
este espacio. Como la bursa está entremedio, normalmente
también se pellizca, por lo tanto, habitualmente se acompaña
de bursitis.
Prueba de Neer
Objetivo: Poner de manifestó la presencia de una
lesión subacromial.
Ejecución: Mediante una toma distal sobre el tercio proximal del antebrazo, se efectúa una
elevación anterior de hombro con éste en rotación interna. La mano proximal se sitúa sobre
la escapula.
Hallazgo: La aparición de dolor o malestar en la región a estudiar, especialmente al final del
arco de movimiento, delata la existencia de un conflicto en el espacio.
Prueba de Rockwood
Objetivo: Evidencia una inestabilidad anterior de la articulación glenohumeral.
Ejecución: Con el codo junto al tórax, se efectúa una rotación externa pasiva. A continuación,
se abduce el hombro a 45° y se repite la rotación externa pasiva. El procedimiento es
repetido a 90° y 120° de abducción.
Hallazgo positivo: Sensación de aprensión y/o dolor.
Prueba de caída de brazo
Objetivo: Estudiar la integridad de los tendones del manguito rotador.
Ejecución: Se lleva el hombro a unos 90° de abducción y se le pide al paciente que lo lleve
lentamente a la posición neutra.
Hallazgo positivo: Incapacidad para soportar el peso del miembro o ejecución de la maniobra
con dolor considerable.
Prueba del arco doloroso
Objetivo: Detectar la presencia de un conflicto subacromial.
Ejecución: Manteniendo el codo extendido, el paciente lleva a cabo una abducción activa del
hombro.
Hallazgo positivo: Aparición de dolor en la cara lateral del brazo, que comienza entre 45 –
60° y continua hasta los 120°
FISIOTERAPA Y EJERCICIO TERAPEUTICO 138
Tendinitis del supraespinoso
El músculo supraespinoso recorre la parte superior del hombro y se inserta en la zona superior de la
cabeza del húmero. Su función principal es la de separar el brazo del
cuerpo. Esté músculo forma parte del denominado manguito rotador
del hombro junto con el infraespinoso, redondo menor y subescapular.
Tiene una característica que hace que se lesione con mucha
frecuencia y es que discurre por un estrecho que forman el acromion
por encima, la cabeza humeral por debajo y los ligamentos
coracoacromiales. La patología del supraespinoso suele producirse al
separar el brazo 90º, situación en la cual, la tuberosidad de la cabeza
del húmero comprime el manguito rotador contra el acromion,
provocando dolor agudo. Otras entidades patológicas que presenta
con frecuencia es su irritación, inflamación y degeneración, incluso rotura por estrechamiento de ese
espacio subacromial. Además se pueden producir roturas en una zona del tendón que está menos
vascularizada y cuyo colágeno es de "menor calidad" que el del resto del tendón. También es habitual
encontrarse tendinitis o tendinosis que presentan calcificaciones y tendinitis asociadas de la porción
larga del bíceps por la estrecha relación entre ambos tendones. Se manifiesta con dolor en la cara
lateral y superior del hombro, irradiando hacia brazo y cuello con bastante frecuencia, impotencia
funcional sobre todo a la separación y elevación del brazo y rotación interna. Esta tendinopatia es
característica en personas cuyo gesto de trabajo es un movimiento repetitivo del brazo por encima
de la cabeza y muy frecuentemente por traumatismos directos sobre el lateral del hombro. Es
frecuente en la mayoría de los casos el dolor nocturno al apoyarse sobre el lado lesionado.
Prueba de caída de brazo
Objetivo: Estudiar la integridad de los tendones del manguito rotador.
Ejecución: Se lleva el hombro a unos 90° de abducción y se le pide al paciente que lo lleve
lentamente a la posición neutra.
Hallazgo positivo: Incapacidad para soportar el peso del miembro o ejecución de la maniobra
con dolor considerable.
Prueba de patte
Objetivo: Valorar patología del tendón infraspinoso.
Ejecución: Se solicita y resiste la rotación externa del hombro mediante una presa el tercio
distal del antebrazo.
Hallazgo positivo: Sensación dolorosa localizada bajo el ángulo posterolateral del acromion.
Prueba de Jobe
Objetivo: Valorar el músculo supraespinoso y su inserción tendinosa.
Ejecución: Se solicita el mantenimiento de la posición ante la aplicación de una fuerza
descendente en ambos brazos.
Hallazgo positivo: El dolor o la incapacidad para soportar la fuerza externa indican un
proceso inflamatorio o degenerativo en el tendón del supraespinoso.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 139
Epicondilitis
El codo de tenista, también llamado epicondilitis, es la inflamación de los tendones epicondíleos, que
son los que unen la musculatura del antebrazo y de la mano con el epicóndilo en la cara lateral
externa del codo, siendo esta musculatura la encargada de controlar los principales movimientos de
la mano. Cuando se usan estos músculos una y otra vez, se producen pequeñas microlesiones en
el tendón. Con el tiempo esto lleva a que se presente irritación y dolor en la zona señalada
anteriormente. Cualquier actividad que involucre la torsión repetitiva de la muñeca puede llevar a
esta lesión. Existe profesiones, que debido a la repetición de un gesto en concreto, son más
propensas a padecer la epicondilitis; pintores, mecánicos, obreros o personas que están durante
horas delante del ordenador manejando el ratón.
Clasificación
• Grado I: Molestia leve
• Grado II: Interfiere específica
• Grado III: Impotencia específica
• Grado IV: Impide actividades de la vida diaria.
Prueba activa para epicondilitis
Objetivo: Poner en manifestó la presencia de inflamación en los tendones de la musculatura
epicondilea.
Ejecución: Con la mano libre resiste la extensión y la desviación radial de muñeca aplicando
selectivamente la oposición sobre el 3er metacarpiano (segundo radial) y sobre la falange
proximal del 3er dedo. (Extensor común de los dedos).
Hallazgo positivo: Dolor localizado en la región epicondilea, que indica tendinitis del segundo
radial o del extensor común de los dedos.
Maniobra de Mills
Objetivo: Valorar la presencia de inflamación en los tendones de la musculatura epicondilea.
Ejecución: El examinador, con la mano distal, prona el antebrazo y flexiona los dedos y la
muñeca del paciente, llevando el hombro en rotación interna hasta la horizontal La mano
proximal asegura con el pulgar la extensión de codo, necesaria para el estiramiento de la
musculatura epicondilea.
Hallazgo positivo: Aparicion de dolor a lo largo de la región del epicondilo.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 140
Epitrocleitis
La epitrocleítis, epicondilalgia medial o "codo de golfista" es una patología caracterizada por dolor
en la cara interna del codo, sobre la epitróclea (prominencia ósea más interna del codo), como
resultado de una tensión mantenida o por sobreesfuerzos repetidos. Normalmente se produce como
consecuencia de una irritación del tendón y el hueso, y es de origen mecánico, por sobrecarga de
los músculos epitrocleares (encargados de flexionar la muñeca y los dedos y de hacer la pronación
del antebrazo -llevar la palma de la mano hacia abajo-). Se trata de un sobreagotamiento de los
músculos epitrocleares que se traduce en un sufrimiento periosteotenomuscular. En ocasiones
puede aparecer como consecuencia de un traumatismo directo en la zona o tras un traumatismo
indirecto (caída en la que se apoyan las manos en el suelo). El codo de golfista se produce cuando
hacemos un uso excesivo (en cuanto a frecuencia e intensidad) de los músculos que flexionan los
dedos y la muñeca, y como consecuencia, los tendones sufren a nivel de su inserción en el hueso
un proceso inflamatorio (tendinitis) y en algunos casos pequeños desgarros, que cursan con un fuerte
dolor. Los tendones que se ven afectados principalmente son los de los músculos: pronador redondo,
palmar mayor, flexor común superficial de los dedos y cubital anterior .
Clasificación
• Grado I: Molestia leve
• Grado II: Interfiere específica
• Grado III: Impotencia específica
• Grado IV: Impide actividades de la vida diaria.
Prueba activa para epitrocleitis
Objetivo: Comprobar la existencia de patología tendinosa de inserción en la epitróclea
humeral.
Ejecución: Partiendo de una posición de flexión dorsal de muñeca, el examinador resiste su
flexión y la pronación del antebrazo.
Hallazgo positivo: Dolor localizado en la región epitroclear.
Prueba pasiva para epitrocleitis
Objetivo: Valorar una lesión insercional a nivel de la epitróclea humeral.
Ejecución: Partiendo de una extensión completa del codo se realiza una flexión doral pasiva.
Hallazgo positivo: Dolor localizado en la epitróclea humeral
FISIOTERAPA Y EJERCICIO TERAPEUTICO 141
Tendinitis de quervain
La tenosinovitis de De Quervain, es la inflamación o estenosis de la vaina que rodea los tendones
abductor largo del pulgar y extensor corto del pulgar en la
muñeca. Esto ocasiona dolor, inflamación e incluso
bloqueo de los tendones dentro del primer compartimento
cuando el paciente mueve el pulgar. Suele afectar a
mujeres de mediana edad y se duele desencadenar por el
uso repetido del pulgar. Los pacientes refieren dolor en la
estiloides radial y dolor que empeora al intentar mover el
pulgar o cerrar el puño. El paciente también puede referir
crujidos al mover el pulgar en la zona de la estiloides radial.
Prueba de Finkelstein
Objetivo: Valorar la presencia de una tenosinovitis de los tendones del abductor largo y el
extensor corto.
Ejecución: Manteniendo fijo el segmento del antebrazo con la mano proximal, se induce en
la muñeca una desviación cubital.
Hallazgo positivo: Aparición de dolor en los tendones antes referidos, a nivel de la estiloides
radial.
Prueba de inestabilidad lateromedial del pulgar
Objetivo: Valorar la integridad del ligamento colateral cubital del primer dedo y ligamentos
colaterales accesorios.
Ejecución: El examinador provoca una desviación radial de la falange proximal respecto al
metacarpiano, lo que podría denominarse estrés valgo.
Hallazgo positivo: Dolor en la cara cubital de la articulación.
Prueba de inclinación cubital forzada
Objetivo: Estudiar la integridad del complejo fibrocartilaginoso triangular.
Ejecución: Se induce una comprensión axial de la muñeca incrementando el componente de
la inclinación cubital.
Hallazgo:
FISIOTERAPA Y EJERCICIO TERAPEUTICO 142
Síndrome del túnel carpiano
Es una afección en la cual existe una presión excesiva en el nervio mediano. Este es el nervio en la
muñeca que permite la sensibilidad y el movimiento a partes de la mano. El síndrome del túnel
carpiano puede provocar entumecimiento, hormigueo, debilidad, o daño muscular en la mano y
dedos. El nervio mediano proporciona sensación y
movimiento al lado de la mano en el que se encuentra el
dedo pulgar. Esto incluye la palma de la mano, el dedo
pulgar, el dedo índice, el dedo medio, y el lado del dedo
anular del lado del pulgar. La zona en la muñeca donde el
nervio entra en la mano se llama túnel carpiano. Este
normalmente es angosto. Cualquier inflamación puede
pellizcar al nervio y causar dolor, entumecimiento,
hormigueo o debilidad. Esto se llama síndrome de túnel
carpiano. Algunas personas que presentan este problema
nacieron con un túnel carpiano pequeño. El síndrome del
túnel carpiano también puede ser causado por hacer el
mismo movimiento de la mano y la muñeca una y otra vez.
El uso de herramientas manuales que vibran también puede llevar a este síndrome.
Prueba de phalen
Objetivo: Evidenciar la compresión del nervio mediano bajo el túnel carpiano.
Ejecución: Se le pide al paciente que, en la posición descrita, efectúe una flexión palmar
completa de ambas muñecas, enfrentando los dedos con las manos, y que mantenga esa
posición por un minuto aproximadamente.
Hallazgo positivo: Aparición de entumecimiento y parestesia en el territorio correspondiente
al nervio mediano.
Signo de tinel
Objetivo: Evidenciar una neuropatía del nervio cubital.
Ejecución: Con el dedo índice de la mano libre, el examinador golpea suavamente el nervio
cubital a su paso por el canal epitrocleoolecreano.
Hallazgo positivo: Sensación de descarga eléctrica a lo largo del trayecto nervioso, en
sentido caudal o craneal.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 143
Dupuytren
La enfermedad de Dupuytren es un engrosamiento anormal del tejido que está justo por debajo de
la piel. Este engrosamiento ocurre en la palma de la mano y se puede extender a los dedos. Es
posible que se formen hoyos, nódulos y cordones firmes que pueden hacer que los dedos se doblen
hacia la palma lo cual es una afección descrita como contractura de Dupuytren. Si bien la piel podría
verse afectada en el proceso, las estructuras más profundas, como los tendones, no están
directamente afectadas. Ocasionalmente, la enfermedad causa engrosamiento en la parte superior
de los nudillos o bultos o cordones en las plantas de los pies (fibromatosis plantar).
Clasificación
Tubiana Luck Para el pulgar
Estadio 0 = No lesión Estadio proliferativo Estadio 0 = Entre 70º y 45º
Estadio N = Nódulo palmar o digital sin Estadio involutivo Estadio 1 = Entre 45º y 30º
flexión del dedo.
Estadio 1 = Flexión total entre 0º y 45º Estadio residual Estadio 2 = Entre 30º y 15º
Estadio 2 = Flexión total entre 45º y 90º Estadio 3 = Menos de 15º
Para el pulga
Estadio 3 = Flexión total entre 90º y
135º
Estadio 4 = Flexión total entre más de
135 º
FISIOTERAPA Y EJERCICIO TERAPEUTICO 144
Fractura de colles
Fractura transmetafisiaria del radio, inmediatamente por encima de la muñeca (3cm), con
desplazamiento dorsal del fragmento distal en la mayoría de las fracturas. Cuando existe una fractura
de colles, la posición de la mano con respecto al antebrazo queda hacia atrás y hacia fuera con
respecto a este.
Clasificación: Se divide en 8 tipos, el l y ll son fracturas arituculares, los tipos lll y lV son fracturas
interarticulares que afectan la articulación radiocarpianas; los tipos V y Vl son fracturas
intraarticulares que afectan la articulación radiocubital y los tipos Vll y Vlll son fracturas
intraarticulares que afectan tanto la articulación radio carpeana como la radio cubita. Los tipos de
número impar indican además la presencia de una fractura de la estiloides cubital.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 145
Pruebas especiales
Con respecto a esta patologia ya que la mayoría de sus incidencias corresponden a traumatismos
directos a nivel de la muñeca, su gold estándar es la radiografía ya que se necesita observar el
estado óseo del segmento afectado.
Objetivos: Evidenciar la severidad del traumatismo a nivel de muñeca para plantear un diganostico
efectivo en base a intervencion quirurgica o fisioterapia.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 146
Dedo en gatillo
El dedo en gatillo se produce por una alteración en la relación que tienen
los tendones flexores de los dedos y el pulgar con las poleas (estructura
como un túnel por donde pasa el tendón), produciendo una dificultad en
el deslizamiento normal del tendón.
Pruebas especiales
El dedo en gatillo ocasiona un dolor crónico en la base de los dedos,
además del típico efecto de gatillo o resorte al flexionar el dedo. A la
palpación, se observan los nódulos o engrosamientos en la base de los
dedos
Artrosis de cadera
La articulación de la cadera la forman, por una parte, la cabeza del fémur y, por otra, una oquedad
en el hueso de la pelvis que se llama cotilo. Las dos superfi-cies óseas están tapizadas por el
cartílago articular. Alrededor de estos huesos
están la membrana sinovial, los ligamentos y una
potente musculatura. La artro-sis de la articulación
de la cadera consiste en el deterioro del cartílago
de esta articulación. Es relativamente frecuente,
aunque no tanto como la artrosis de rodillas o de
manos. En general, es propia de personas
mayores, aunque puede aparecer antes de los 50
años, siendo excepcional en jóvenes.
Clasificación
Primaria: es el desgaste natural del organismo y
el envejecimiento articular. Se atribuye al stress
fisiológico o carga normal.
Secundaria:
Factores generales: Factores locales:
Enfermedad de Paget Factores vasculares
Raquitismo Factores traumáticos
Factores metabólicos Factores infecciosos
Prueba de Faber
Objetivo: Valorar el otno del psoas iliaco
Ejecución: El examinador toma con su mano la rodilla del paciente y lleva el miembro a
flexion de cadera y rodilla hasta que la planta del pie reposa sobre la rodilla contralateral. A
continuación, lleva la cadera a abducción mientras en la otra mano se frena el
adelantamiento de la hemipelvis contralateral.
Hallazgo positivo: Déficit de separación por el que la rodilla permanece claramente por
encima de la rodilla contraleteral, lo cual es indcativo de un espamo del psoas.
Dismetría de miembro inferior
Objetivo: Conocer la desigualdad en la longitud de miembros inferiores.
Ejecución: Con una cinta métrica se mide la distancia entre EIAS y el maléolo tibial y se
compara con el mismo miembro contralateral.
Hallazgo positivo: Diferenca de longitud de ambos miembros.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 147
Artrosis de rodilla
Artrosis es la pérdida del cartílago de la superficie
articular y que lleva a la exposición del hueso
subcondral.
Esta lesión generalmente es una consecuencia de
los deportes de impacto como el fútbol o runners,
por lo que se recomienda usar la indumentaria
adecuada que ayudará a prevenir el desgaste del
cartílago.
Prueba De Mcconnell
Objetivo : Detección de artrosis retrorrotuliano.
Ejecución : El paciente se encuentra en sedestación sobre la mesa de exploración y deja
colgando las piernas relajadas. El clínico efectúa una presión de la rótula con ambos
pulgares, desde la parte lateral hasta la medial.
Hallazgo positivo: El dolor esta provocado por una contracción isométrica de cuádriceps. Si
aparece puede aliviarse con la dislocación medial de la rótula. La mejora de dolor con la
dislocación medial de la rótula contribuye un criterio diagnóstico de dolor retrorrotuliano.
Prueba del cepillo
Objetivo: Condropatía rotuliana.
Ejecución: Paciente en supino, el fisioterapeuta en posición bípeda mueve la rótula en
sentido proximal y distal, y de forma medial y lateral presionándola contra los cóndilos
femorales.
Hallazgo positivo: Dolor
FISIOTERAPA Y EJERCICIO TERAPEUTICO 148
Ruptura del tendón de aquiles
Se trata de una lesión que usualmente afecta a deportistas adultos, ya que gracias a los cambios
degenerativos del tendón por causa de la edad, este se ha vuelto más susceptible a llegar a esta
clase de lesión, mientras que en deportistas más jóvenes, lo que sucede es más que todo episodios
repetitivos de Tendinosis, que con el tiempo puede llevar a problemas más graves. La rotura del
tendón de Aquiles suele presentarse más comúnmente cuando no hay un precalentamiento
adecuado o un entrenamiento previo a una contracción brusca de la musculatura de la zona. El área
típica de afectación en esta lesión deportiva es de 5 a 8 cm. por encima de la inserción del tendón
en el hueso calcáneo La ruptura del tendón de Aquiles se da por distensión brusca del tendón con
el tríceps sural contrito, ya sea con una caída hacia delante con el pie fijo en el suelo, o por una caída
vertical con el antepié apoyado solamente.
Clasificación:
Tendinitis. Inflamación del tendón.
Tendinosis. Degeneración del tendón.
Bursitis. Inflamación de las bursas, las cuales ayudan al deslizamiento del tendón
sobre el hueso.
Rotura.
Tendinopatias bajas o de inserción: incluye la lesión de predominio inflamatorio
localizada a nivel de la inserción tendinosa y la enfermedad de Haglund, favorecida por
el roce del contrafuerte del calzado o por la hipertrofia ósea del ángulo postero-superior
del calcáneo, se relaciona con el pie cavo.
Prueba de Thompson
Objetivo: Evidenciar una rotura completa del tendón de Aquiles.
Ejecución: Se abarca el tercio medio de la pantorrilla entre el pulgar y el resto de los dedos
y se comprime en dirección cefálica.
Hallazgo positivo: Ausencia de flexión plantar, compatible con una rotura completa del
tendón de Aquiles.
Prueba de los peroneos laterales
Objetivo: Evidenciar un proceso inflamatorio en los tendones de los músculos peroneo lateral
corto y peroneo lateral largo.
Ejecución: Partiendo de una inversión máxima del tobillo, se le pide el paciente que efectúe
una eversión mientras se le resiste el movimiento a nivel de la cabeza del 4° y 5°
metatarsianos.
Hallazgo positivo: Aparición de dolor en el cuerpo del tendón.
Prueba de Copeland
Objetivo: Valorar la integridad del tendón de Aquiles.
Ejecución: Se aplica un manguito de presión alrededor de la pantorrilla y se infla hasta
alcanzar aproximadamente 100 mmHg.
Hallazgo positivo: Ausencia de cambios significativos en la presión indican afectación del
tendón de Aquiles.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 149
Subluxación de patela
La luxación designa un desplazamiento de una superficie articular en relación a la otra; se produce
así una rotura de la continuidad articular. Si se desea definir simplemente la luxación podemos
describirlo como una articulación que está "dislocada". En el caso de una subluxación, la pérdida de
contacto no es completa. En cuanto a la rodilla, estos dos fenómenos son posibles y se refieren
principalmente a la patela, nuevo nombre de la rótula. Esta luxación de la rótula se vé favorecida por
una inestabilidad rotuliana debida a menudo a una anomalía anatómica como una rótula demasiado
alta o no bastante centrada, o bien el problema viene de la tróclea, la zona con la cual se articula a
nivel del fémur, que demasiado llana o anormal.
La luxación medial de rótula se clasifica en cuatro grados (I, II, III y IV) en función de su menor o
mayor gravedad. Si tomamos como referencia un esquema del fémur distal (la tróclea y los cóndilos
femorales) y le superponemos encima un esquema de la tibia proximal (la tuberosidad tibial y los
cóndilos tibiales) podremos ver cómo estas estructuras van desplazándose entre sí conforme
aumenta el grado de luxación medial
Prueba intestabilidad lateral: Varo forzado.
Objetivo: Apreciar el grado de inestabilidad lateral de la rodilla.
Ejecución: Con la mano distal se fija el tobillo y con la proximal se imprime una fuerza
varizante en la rodilla. Se lleva a cabo en la extensión completa en unos 30° de flexión.
Hallazgo: La presencia de bostezo articular o aumento del espacio articular correspondiente
al comportamiento lateral, frecuentemente acompañado de dolor. Alerta sobre la afectación
de estructuras laterales, principalmente de LCL.
Prueba de inestabilidad medial: de valgo forzado
Objetivo: Apreciar el grado de inestabilidad medial de la rodilla.
Ejecución La mano caudal estabiliza el tobillo por su maléolo medial y lleva la rodilla a
discreta rotación eterna. La mano cefálica aplica una fuerza sobre la cara lateral de la rodilla
hacia valgo. Se lleva a cabo en extensión completa y unos 30° de flexión.
Hallazgo positivo: La presencia de bostezo articular o el aumento del espacio articular
correspondiente al comportamiento medial, frecuentemente acompañado de dolor, alerta
sobre la afectación del LCM.
Prueba de noyes
Objetivo: Poner en manifestó una inestabilidad anterolateral de la rodilla.
Ejecución: El examinador lleva pasivamente la rodilla a 20 -30| de flexión con esta rotación
neutra. Una vez ahí empuja la tibia en sentido posterior.
Hallazgo positivo: Reducción de la subluxación anterior, merced de empuje posterior.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 150
Desgarro muscular
Desgarro muscular: Es una rotura parcial o completa de las fibras musculares a causa de un fuerte
impacto (lesión traumática). Además de verse afectadas las fibras
musculares, también pueden verse afectadas las estructuras
circundantes como el tejido conjuntivo que rodea los vasos
sanguíneos.
Clasificación: Según gravedad:
Grado 1 o leve: existe un estiramiento o rotura de alguna
fibra muscular. La persona experimenta una molestia
ligera y una tumefacción mínima, se mantiene una
movilidad completa.
Grado 2 o moderado: existe una rotura moderada de fibras del músculo y del tendón. La
palpación en la zona afectada es dolorosa, tumefacción y una pérdida de movilidad.
Grado 3 o grave: existe rotura completa del vientre muscular, de la unión miotendinosa. A la
palpación se aprecia un defecto notable y amplio en la fibra muscular. Existe menos
capacidad de movilidad.
Clasificación: Según características:
Desgarro miofascial: comprende dos elementos anatómicos, la fascia y las fibras musculares periféricas.
Desgarro fibrilar: generalmente es una lesión de tipo lineal muy fina. Ocurre en el espesor de la
musculatura.
Desgarro multifibrilar: Consta de varias lesiones lineales.
Desgarro fascicular: puede ocurrir en el espesor del músculo o en su periferia, donde se acompañan de
compromiso fascial, presenta hematoma.
Desgarro total: son lesiones graves que dejan algún grado de pérdida de la función, desbalances
musculares y grandes cicatrices. Comprenden desde un grueso segmento hasta todo el espesor del
músculo.
Prueba De Dreyer
Objetivo: Valora el desgarro tendinoso del cuádriceps por la parte superior del margen
rotuliano
Ejecución: El paciente se encuentra en decúbito supino y se le pide que levante la pierna
extendida. Si no es capaz de hacerlo, el clínico estabiliza, con ambas manos, el tendón de
los cuádriceps proximalmente a la rótula y le pide de nuevo que levante la pierna.
Hallazgo positivo: Si el paciente es capaz de levantar la pierna en el segundo intento. Debe
sospecharse un desgarro del tendón del cuádriceps (o fractura de rotula antigua).
FISIOTERAPA Y EJERCICIO TERAPEUTICO 151
Disfunción femoropatelar
Es una patología común de la rodilla. Ocurre cuando existe una alteración de la mecánica normal
entre el fémur y la patela o rótula. Son muchas las causas que pueden originar esta disfunción. En
términos simples la rótula no se mueve de manera eficiente contra el fémur, se sobrecargan las
estructuras y la articulación genera dolor.
El dolor se localiza en la cara anterior de la rótula. Subir y bajar escaleras, pararse después de estar
mucho rato sentado, como en el cine por ejemplo, son típicos. En general aparece el dolor en
actividades deportivas o de la vida diaria que involucran flexión de la rodilla.
Al comienzo los síntomas son muy leves casi imperceptibles, pero con el tiempo el desgaste se hace
notar y el dolor puede ser muy intenso. Hay que estar atento a las primeras señales. Por lo general
se da en ambas rodillas, pero suele comenzar en una
Prueba de macintosh
Objetivo: Evidenciar una insuficiencia del LCA.
Ejecución: La mano caudal imprime una rotación interna forzada a la pierna desde el pie, al
tiempo que la mano libre induce una flexión pasiva y lenta en sentido valguizante acentuda
por la fuerza de la gravedad. La rotación se mantiene en todo momento.
Prueba intestabilidad lateral: Varo forzado.
Objetivo: Apreciar el grado de inestabilidad lateral de la rodilla.
Ejecución: Con la mano distal se fija el tobillo y con la proximal se imprime una fuerza
varizante en la rodilla. Se lleva a cabo en la extensión completa en unos 30° de flexión.
Hallazgo: La presencia de bostezo articular o aumento del espacio articular correspondiente
al comportamiento lateral, frecuentemente acompañado de dolor. Alerta sobre la afectación
de estructuras laterales, principalmente de LCL.
Prueba de inestabilidad medial: de valgo forzado
Objetivo: Apreciar el grado de inestabilidad medial de la rodilla.
Ejecución La mano caudal estabiliza el tobillo por su maléolo medial y lleva la rodilla a
discreta rotación eterna. La mano cefálica aplica una fuerza sobre la cara lateral de la rodilla
hacia valgo. Se lleva a cabo en extensión completa y unos 30° de flexión.
Hallazgo positivo: La presencia de bostezo articular o el aumento del espacio articular
correspondiente al comportamiento medial, frecuentemente acompañado de dolor, alerta
sobre la afectación del LCM.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 152
Esguince
Un esguince es una lesión de los ligamentos que se encuentran alrededor de una articulación. Los
ligamentos son fibras fuertes y flexibles que sostienen los huesos.
Cuando estos se estiran demasiado o presentan ruptura, la
articulación duele y se inflama. Los esguinces son causados
cuando una articulación es forzada a moverse en una posición
antinatural. Por ejemplo, la "torcedura" de un tobillo ocasiona
esguince en los ligamentos que se encuentran alrededor de éste.
Con un esguince de tobillo de primer grado usted puede
notar:
Cierto alargamiento o tal vez haya tenido un desgarre
No hay pérdida de función
Dolor leve, poca contusión
Cierta tiesura de la articulación o dificultad al caminar
Signos de un esguince de tobillo de segundo grado:
Dificultad al caminar
Dolor moderado a severo
Hinchazón y dolor en la articulación del tobillo
La contusión puede comenzar después de 3 a 4 días
El esguince de tobillo de tercer grado es el más grave:
Rotura total de un ligamento
Dolor severo inicialmente e hinchazón substancial
Puede necesitar cirugía
Prueba de cajón anterior
Objetivo: Valorar el grado de inestabilidad anterior del tobillo.
Ejecución: El examinador recoge en su mano caudal el calcáneo, de modo que la planta del
pie queda enfrentada a la cara anterior de su antebrazo. Con la mano cefálica abarca el
tobillo del paciente sobre la cara anterior de los maléolos. Provoca una tracción anterior del
pie evitando cualquier movimiento del segmento de la pierna.
Hallazgo positivo: Excesivo desplazamiento anterior del astrágalo bajo la mortaja.
Prueba de cajón anterior de tobillo ll
Objetivo: Valorar el grado de inestabilidad anterior del tobillo.
Ejecución: Mientras la mano cefálica estabiliza el segmento tibioperoneo, con la mano caudal
ejerce un empuje vertical y descendente.
Hallazgo positivo: Excesiva traslación anterior del astrágalo, que suele acompañarse de una
succión de la piel a ambos lados del tendón de Aquiles.
Prueba de inclinación astragalina
Objetivo: Valorar la integridad del ligamento peroneocalcáneo.
Ejecución: Se abraza con ambas manos el tercio de la pierna y se sitúan los pulgares sobre
la zona de inserción calcánea del ligamento. Con estos dedos se efectúa una presión hacia
la supinación.
Hallazgo positivo: Excesiva supinación del retropié que suele acompañarse de dolor.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 153
Fascitis plantar
La fascitis plantar consiste en la inflamación de la fascia plantar, una banda de tejido elástico que se
extiende desde el calcáneo hasta la zona metatarsal, situada delante de los dedos. Esta estructura
tiene una función esencial en el caminar, pues es una de las
principales responsables de mantener el arco plantar, absorber
y devolver la energía que se produce cuando el pie impacta
contra el suelo. Además, se encarga de proteger los
metatarsianos evitando un exceso de flexión de los dedos.
Pruebas especiales
El diagnostico de esta patología corresponderá explícitamente a
una exploración física a nivel plantar del especialista además de
la apreciación especifica de los síntomas que presente el
paciente, el cual deberá evidenciar dolor al momento de pisar a
nivel de la zona media del talón.
Esto se puede acompañar de una ecografía de partes blandas
a nivel plantar y una radiografía para descartar presencia de
espolón calcáneo
Objetivos:
Evidenciar la severidad de la inflamación de la fascia plantar para así lograr generar un tratamiento
apropiado a nivel de fisioterapia.
Escala de daniels
FISIOTERAPA Y EJERCICIO TERAPEUTICO 154
Presentaciones
Tendinopatías
Anatomía del tendón
Presenta dos tipos de revestimientos: El
Peritendón interno y el externo. El peritendón
externo, también denomina epitendón, rodea
externamente al tendón, continuándose
directamente con el epimisio. El peritendón
interno o endotendónes un tejido conjuntivo laxo
que subdivide en fascículosal tendón como
consecuencia de la proyección hacia el interior de
extensiones del epitendón.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 155
Definición: Las tendinopatías son lesiones en el tendón que producen dolor, inflamación ya sea
difusa o en una zona localizada e incapacidad funcional.
Síntomas:
Dolor y sensibilidad a lo largo de un tendón, generalmente cerca de una articulación.
Dolor en la noche.
Dolor que empeora con el movimiento o la actividad
Rigidez matutina.
Tendinopatias más comunes:
T. rotuliana
T. de tendón de Aquiles
Epicondilitis
Epitrocleitis
T. del supraespinoso
Tendinopatias: El tendón es un elemento indispensable en el aparato locomotor humano, escencial
para la marcha, por lo cual es preciso saber las definición de una tendinopatia como tal y las
derivaciones o evoluciones que pueden desarrollarse una vez ya presente. Por lo cual según algunos
autores definen a las tendinopatias como, un concepto que engloba a las lesiones propiamente tal
que afecta al tendon y sus funciones las cuales presentas cuadros clínicos con tres componentes
específicos
- Dolor
- Inflamación
- Impotencia funcional
FISIOTERAPA Y EJERCICIO TERAPEUTICO 156
Tendinosis: Es una de las lesiones más frecuentes con respecto a las sobrecargas, se le diferencia
de las tendinitis ya que en su cuadro clínico no presenta inflamación aparente. Por lo cual su
definición corresponde a una degeneración del tejido tendinoso ya sea por la edad, sobrecarga
repetitiva através de un lapso de tiempo, microtraumas o problemas vasculares. Una de las
cualidades de esta patología es que no presenta una repercusión clínica por lo cual estas lesiones
no presentan síntomas en algunas ocasiones.
Tendinitis: Termino que se usa básicamente para definir un síndrome doloroso en el tendón, la cual
se caracteriza por presencia de cuadros inflamatorios en el espesor del tendón provocando dolor e
impotencia funcional. Esta rama de las tendinopatias se caracteriza por aparecer solo cuando existen
traumatismos o microtraumatismos, enfermedades con afectación sistémica o por repeticiones
excesivas de algún movimiento biomecánica que involucre el tendón en sí. “Es muy poco frecuente
que esta patología se presente por sobrecarga”.
Paratendinitis: Rama de tendinopatías que involucra las tenosinovitis y tenovaginitis.
Tenosinovitis: Solo se encuentra afectada una única capa de la vaina tendinosa.
Tenovaginitis: Se ve afectada la doble capa de la vaina tendinosa.
Por lo cual esta patología consta de inflamación e hiperemia ya sea por infiltrado de células
inflamatorias o tendondes que se deslicen sobre una superficie ósea, siendo esta última
característica la que se asimila a una tendinosis. Presencia de engrosamiento de capas.
Entesopatias: La entesopatía es el resultado de un proceso inflamatorio que afecta el área donde
los ligamentos o tendones se fijan al hueso (entesis). Este proceso puede fomentar calcificación o
dosificación anormal del tendón o el ligamento en el sitio de inserción en el hueso. La entesopatía
puede ser debida a un traumatismo, pero también se producen en el contexto de la evolución de una
enfermedad inflamatoria crónica tal como la espondilitis anquilosante o la artritis psoriásica. Esta
inflamación es responsable del dolor en la zona afectada.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 157
En resumen
Fase de la tendinopatía
• Fase l: Reacción y adaptación del tendón a la carga.
• Fase ll: Aparición d microroturas. Intento de auto- recuperación por parte del tendón. Es
posible emprender acciones de tratamiento y volver a una fase I.
• Fase lll: Degeneración del tendón. Alto riesgo de rotura tendinosa. No es posible evitar la
lesión del tendón.
Epicondilitis
Inflamación de los tendones epicóndilo, que son los que unen la musculatura del antebrazo y de
la mano con el epicóndilo en la cara lateral externa del codo, siendo esta musculatura la
encargada de controlar los principales movimientos de la mano. Limita movimientos de
supinación y extensión de muñeca.
Musculatura implicada:
- Extensor radial corto de carpo
- Extensor radial largo del carpo
- Supinador largo del antebrazo
- Supinador corto del antebrazo
- Extensor común de los dedos
Signos y síntomas:
Dolor en epicóndilo (inserción de músculos y ligamentos) el dolor se da en la parte externa
del codo.
Dolor en muñeca hacia el antebrazo o viceversa el dolor puede irradiarse desde antebrazo
hacia la muñeca.
Dolor al intentar sujetar objetos.
Dolor al presionar el codo o muñeca
Dolor al practicar deporte
Sensibilidad en el codo
FISIOTERAPA Y EJERCICIO TERAPEUTICO 158
Caso clínico: Paciente R.A.E.R de 30 años, sexo masculino llega a la consulta con dolor de
antebrazo derecho difuso hasta la mano, refiriendo un EVA 6/10. Indica que comenzó hace 1 mes
realizaron sus labores de carpintero, lo que implico que disminuyera sus actividades laborales y
actividades cotidianas. Actualmente es casado y vive junto a sus 3 hijos (dos hombres y una niña),
poseen buena relación.
Evaluación: Observación, inspección, palpación.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 159
Prueba activa para epicondilitis
Maniobra de mills
Objetivo general: Recuperar la integridad del tendón, de modo que el paciente pueda
desempeñarse de manera óptima en sus AVD y actividades laborales.
Objetivos específicos:
• Disminuir sintomatología dolorosa de zona afectada.
• Flexibilizar tejidos blandos.
• Aumentar rango de movimiento de flexión y supinación de codo.
• Fortalecer musculatura afectada
• Reeducar al paciente en cuanto a patología
Tratamiento fisioterapéutico
- Tens burst x 20 minutos más CHC.
- US pulsátil 1 MHz x 6 minutos.
- Masoterapia superficial durante 10 minutos.
- Ejercicios de estiramiento y fortalecimiento.
FISIOTERAPA Y EJERCICIO TERAPEUTICO 160
FISIOTERAPA Y EJERCICIO TERAPEUTICO 161
FISIOTERAPA Y EJERCICIO TERAPEUTICO 162
Das könnte Ihnen auch gefallen
- CINESITERAPIA Guanumen3Dokument34 SeitenCINESITERAPIA Guanumen3Nohemi JimenezNoch keine Bewertungen
- Ejercicios ActivosDokument18 SeitenEjercicios ActivosGISELA ORTIZNoch keine Bewertungen
- Cinesiterapia ActivaDokument82 SeitenCinesiterapia ActivaManiArenasNoch keine Bewertungen
- Prescripción Del Ejercicio Adulto MayorDokument15 SeitenPrescripción Del Ejercicio Adulto MayorFernanda Cordova UlloaNoch keine Bewertungen
- Efectividad de La Técnica de Katharine Schroth VsDokument31 SeitenEfectividad de La Técnica de Katharine Schroth Vskaterios0% (1)
- Diagnostico Kinesico, Objetivos de Tratamiento y Esquema de TratamientoDokument4 SeitenDiagnostico Kinesico, Objetivos de Tratamiento y Esquema de TratamientoMicaelaNoch keine Bewertungen
- MeniscopatiaDokument7 SeitenMeniscopatiaEnrique GarridoNoch keine Bewertungen
- Valoración Funcional (Material)Dokument84 SeitenValoración Funcional (Material)Erika PontetNoch keine Bewertungen
- Qué Es La KinesiologíaDokument2 SeitenQué Es La Kinesiologíacristian f plataNoch keine Bewertungen
- Clasificación de Los Traumatismos MecánicosDokument34 SeitenClasificación de Los Traumatismos Mecánicosja46Noch keine Bewertungen
- Actividad Física y Dosificación DelDokument22 SeitenActividad Física y Dosificación DelYohary Andres Robles MorenoNoch keine Bewertungen
- Mecanoterapia Grupo BDokument8 SeitenMecanoterapia Grupo BYTpro juegosNoch keine Bewertungen
- 2-Kinesioterapia Pasiva.Dokument42 Seiten2-Kinesioterapia Pasiva.Iván GonzálezNoch keine Bewertungen
- ROODDokument11 SeitenROODLu ChpNoch keine Bewertungen
- Masaje: efectos en el sistema circulatorio y muscularDokument81 SeitenMasaje: efectos en el sistema circulatorio y muscularPaola Ixchel Hernandez Yepez67% (3)
- Cinesiterapia. ClaseDokument18 SeitenCinesiterapia. ClasePaola LisboaNoch keine Bewertungen
- Cadena GanglionarDokument17 SeitenCadena GanglionarYovana Carolina Corimanya MoranNoch keine Bewertungen
- Clase 9 Ejercicios Activos AsistidosDokument18 SeitenClase 9 Ejercicios Activos AsistidosCarlos Lamas SernaqueNoch keine Bewertungen
- La Fuerza Muscu LarDokument13 SeitenLa Fuerza Muscu Larjose gutierrezNoch keine Bewertungen
- Actividad Física en El GeriátricoDokument14 SeitenActividad Física en El GeriátricoIsaac ACNoch keine Bewertungen
- Vejiga NeurogénicaDokument7 SeitenVejiga Neurogénicagonzalo aucancelaNoch keine Bewertungen
- Analisis PosturalDokument10 SeitenAnalisis Posturalcristian f plataNoch keine Bewertungen
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludVon EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludNoch keine Bewertungen
- Consumo de Oxigeno Vo2 FC y TaDokument68 SeitenConsumo de Oxigeno Vo2 FC y TaGuadalupe MartinezNoch keine Bewertungen
- Actitud Postural y DolorDokument21 SeitenActitud Postural y DolorVane IlbayNoch keine Bewertungen
- Patologias NeurologicasDokument39 SeitenPatologias NeurologicasYajandra ValenciaNoch keine Bewertungen
- Identidad profesional de la terapia físicaDokument4 SeitenIdentidad profesional de la terapia físicaJuli DeviaNoch keine Bewertungen
- Metodo RoodDokument4 SeitenMetodo RoodCandee MartinuzziNoch keine Bewertungen
- Examen Neurológico - Motor I PDFDokument60 SeitenExamen Neurológico - Motor I PDFDiego A. García ValenciaNoch keine Bewertungen
- Conceptos de Fisioterapia Ambulatoria AmpliadaDokument18 SeitenConceptos de Fisioterapia Ambulatoria AmpliadaCarmenMarínJaénNoch keine Bewertungen
- Alteraciones asociadas al desacondicionamiento físico del paciente críticoDokument12 SeitenAlteraciones asociadas al desacondicionamiento físico del paciente críticoKarolina OñateNoch keine Bewertungen
- Historia FisioterapiaDokument31 SeitenHistoria FisioterapiaKaren Rey LealNoch keine Bewertungen
- Revisión Mobilización NeuralDokument26 SeitenRevisión Mobilización NeuralLuisa CabarcasNoch keine Bewertungen
- Marcha fases 40Dokument30 SeitenMarcha fases 40DUVAN FELIPE ARIZA TENORIO100% (2)
- ONDA CORTA RoyerDokument23 SeitenONDA CORTA RoyerPaola GMNoch keine Bewertungen
- Entrenamiento de Fuerza y Salud. Autor Alfonso Jiménez Gutiérrez.Dokument42 SeitenEntrenamiento de Fuerza y Salud. Autor Alfonso Jiménez Gutiérrez.camilo alfonzo ganzalez yepesNoch keine Bewertungen
- 1-Introduccion A La KinesiologiaDokument27 Seiten1-Introduccion A La KinesiologiaIván GonzálezNoch keine Bewertungen
- Efectos de La Terapia Acuática Basada en El Método Halliwick PDFDokument38 SeitenEfectos de La Terapia Acuática Basada en El Método Halliwick PDFElegido ContrerasNoch keine Bewertungen
- B ESCALA DE ASIADokument12 SeitenB ESCALA DE ASIAoriana vizzarroNoch keine Bewertungen
- Evidencia de Las Ondas de ChoqueDokument7 SeitenEvidencia de Las Ondas de ChoqueamexatoNoch keine Bewertungen
- Clase III. KlappDokument45 SeitenClase III. KlappPaola Lisboa100% (1)
- CervicalgiaDokument6 SeitenCervicalgiaRosa Moran SilvaNoch keine Bewertungen
- Los tipos y objetivos de la resistenciaDokument27 SeitenLos tipos y objetivos de la resistenciaJuan Páez100% (1)
- Control Postural y Estabilidad Articular en El NadadorDokument4 SeitenControl Postural y Estabilidad Articular en El NadadorYINETH LYZETH FUENTES TACHA100% (1)
- Terapia Manual OrtopedicaDokument10 SeitenTerapia Manual OrtopedicaManuelPizarroChavezNoch keine Bewertungen
- Metodo SchrothDokument10 SeitenMetodo SchrothLiizGómezNoch keine Bewertungen
- Perfil Profesional Del Terapia FsicaDokument4 SeitenPerfil Profesional Del Terapia Fsicalevi88Noch keine Bewertungen
- Lista acotada desarrollo motor primer añoDokument6 SeitenLista acotada desarrollo motor primer añoJuan Claudio López Monardez50% (2)
- Tina de Hubbard 2Dokument10 SeitenTina de Hubbard 2Maria Fernanda Morales GarciaNoch keine Bewertungen
- Bio y MiofeedbackDokument3 SeitenBio y Miofeedbackarantxa100% (1)
- Diagnostico CCR Lirquen FinalDokument34 SeitenDiagnostico CCR Lirquen FinalDiego Arturo Muñoz SepúlvedaNoch keine Bewertungen
- Concepto postura 40Dokument6 SeitenConcepto postura 40Lucero Keiko Santiago SeguraNoch keine Bewertungen
- Teoría de La Adaptación OcupacionalDokument3 SeitenTeoría de La Adaptación OcupacionalIsa Yuki Miranda AlfaroNoch keine Bewertungen
- Efectividad de ejercicios Williams vs Mckenzie para dolor lumbarDokument97 SeitenEfectividad de ejercicios Williams vs Mckenzie para dolor lumbarIvanArturoBerneSembiantiNoch keine Bewertungen
- Evaluación de marcha y equilibrioDokument3 SeitenEvaluación de marcha y equilibrioKaren Julieth Garcia FlorezNoch keine Bewertungen
- Enfoque de Tratamiento para Un Niño Con Imoc Tipo DistónicoDokument5 SeitenEnfoque de Tratamiento para Un Niño Con Imoc Tipo Distónicofisio_end100% (1)
- Funciones de FisioterapeutasDokument3 SeitenFunciones de FisioterapeutasRafaelMonteroNoch keine Bewertungen
- Dolor NeuropaticoDokument5 SeitenDolor NeuropaticoSantamaria KaroNoch keine Bewertungen
- Estudio de CasosDokument14 SeitenEstudio de CasosTatiana SánchezNoch keine Bewertungen
- Trabajo 5ta, Terapia OcupacionalDokument14 SeitenTrabajo 5ta, Terapia Ocupacionalviole01Noch keine Bewertungen
- Resumen Parcial 1Dokument51 SeitenResumen Parcial 1lihuen100% (1)
- Guia de EjercicioDokument29 SeitenGuia de EjercicioDo Jin Kim0% (2)
- ¿Qué Sucedió en La Semana de La CreaciónDokument1 Seite¿Qué Sucedió en La Semana de La CreaciónLerys RivasNoch keine Bewertungen
- Bioelementos y Bio MoléculasDokument14 SeitenBioelementos y Bio MoléculasZoe VargasNoch keine Bewertungen
- Cuidados Periquirúrgicos Modulo 02Dokument207 SeitenCuidados Periquirúrgicos Modulo 02Fran García HurtadoNoch keine Bewertungen
- 9-Guía 4 - 1° 2020 MVDokument3 Seiten9-Guía 4 - 1° 2020 MVBenja Cardozo TbbNoch keine Bewertungen
- Comunicaciones Negocios I 11Dokument21 SeitenComunicaciones Negocios I 11Sweet SmileNoch keine Bewertungen
- Taller Quimica 1er Corte PDFDokument22 SeitenTaller Quimica 1er Corte PDFAndres Felipe Gomez GuarnizoNoch keine Bewertungen
- Indicaciones HPLCDokument15 SeitenIndicaciones HPLCCarla TraficanteNoch keine Bewertungen
- CP - 2U II - Ejercicio - CristalizaciónDokument15 SeitenCP - 2U II - Ejercicio - CristalizaciónAbel Salvador González RodríguezNoch keine Bewertungen
- ECUACIONESQUIMICASDokument7 SeitenECUACIONESQUIMICASmarikarinaNoch keine Bewertungen
- Carpeta de Recuepracion 3 GradoDokument10 SeitenCarpeta de Recuepracion 3 GradoALEXANDRA KELLY ACUÑA ACOSTANoch keine Bewertungen
- Capacidad Disolvente Del AguaDokument15 SeitenCapacidad Disolvente Del Aguaquimica1 equipo 4Noch keine Bewertungen
- La base química de la vida: átomos, moléculas y sus funcionesDokument33 SeitenLa base química de la vida: átomos, moléculas y sus funcionesSofiaNoch keine Bewertungen
- Propiedades Fisicas Del Agua HidraulicaDokument5 SeitenPropiedades Fisicas Del Agua HidraulicaRony Condeña Manchego100% (1)
- Problema de Globo Aerostàtico y Gases HúmedosDokument6 SeitenProblema de Globo Aerostàtico y Gases HúmedosAlessandra Astete MarchandNoch keine Bewertungen
- TP 2 Simulación de Una Planta de DeshidrataciónDokument11 SeitenTP 2 Simulación de Una Planta de DeshidrataciónNabi AlNoch keine Bewertungen
- QuAmica - Figueroa, Miguel (Author)Dokument195 SeitenQuAmica - Figueroa, Miguel (Author)Joel Ipanaque Maza50% (2)
- Biología Bloque 1Dokument13 SeitenBiología Bloque 1Carlos BlancoNoch keine Bewertungen
- Isotopos EstablesDokument5 SeitenIsotopos EstablesJHOEL_GEONoch keine Bewertungen
- PortadaDokument6 SeitenPortadamiguelNoch keine Bewertungen
- Reloj de AguaDokument3 SeitenReloj de AguamilenaNoch keine Bewertungen
- Propiedades Físico Químicas Del AguaDokument6 SeitenPropiedades Físico Químicas Del AguaSabrina Hernández GuianceNoch keine Bewertungen
- Efecto Agregados Envejecimiento MezclaDokument119 SeitenEfecto Agregados Envejecimiento MezclaFelix GranadosNoch keine Bewertungen
- El agua como disolvente universal y las propiedades de las disolucionesDokument11 SeitenEl agua como disolvente universal y las propiedades de las disolucionesjuan pablo ortegaNoch keine Bewertungen
- Propiedades del agua: Importancia biológicaDokument12 SeitenPropiedades del agua: Importancia biológicastefannyNoch keine Bewertungen
- S02 - PPT1 - Sesión de AuditorioDokument12 SeitenS02 - PPT1 - Sesión de AuditorioRUTH SAYURI ESCOBEDO CARHUAMACANoch keine Bewertungen
- Informe 1 Determinacion de Humedad y Materia SecaDokument13 SeitenInforme 1 Determinacion de Humedad y Materia SecaHans Contreras WaissNoch keine Bewertungen
- 5taunidad QuimicaDokument7 Seiten5taunidad QuimicaBeatriz MamaniNoch keine Bewertungen
- Propiedades Del Agua: Graficar Lo Observado Descripción de Lo ObservadoDokument6 SeitenPropiedades Del Agua: Graficar Lo Observado Descripción de Lo ObservadoValeria RomeroNoch keine Bewertungen