Beruflich Dokumente
Kultur Dokumente
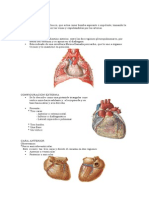
Embriologia Aparato Reproductor
Hochgeladen von
elenaOriginaltitel
Copyright
Verfügbare Formate
Dieses Dokument teilen
Dokument teilen oder einbetten
Stufen Sie dieses Dokument als nützlich ein?
Sind diese Inhalte unangemessen?
Dieses Dokument meldenCopyright:
Verfügbare Formate
Embriologia Aparato Reproductor
Hochgeladen von
elenaCopyright:
Verfügbare Formate
lOMoARcPSD|2109363
Embriología Aparato reproductor
Sistema Reproductor (Universitat Internacional de Catalunya)
StuDocu no está patrocinado ni avalado por ningún colegio o universidad.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
EMBRIOLOGÍA DEL APARATO REPRODUCTOR
1. DIFERENCIACIÓN SEXUAL. PERIODO INDIFERENCIADO.
Nuestro sexo genético, es determinado por el espermatozoide ( X o Y) en el momento
de la fecundación. En el brazo corto del cromosoma Y está el gen SRY (Factor determinante de
los testículos FDT) si está este cromosoma presente, codifica una proteína que acaba
diferenciándonos a un hombre.
La no existencia de este cromosoma hará que los genitales tanto externos como
internos determinen que eres biológicamente mujer. Por otro lado el Gen WNT4 del
cromosoma 1 ayuda a la diferenciación a mujer, pero no es tan determinante.
- Los caracteres morfológicos se observan a partir de la 7ª semana de desarrollo
- Las células germinales primordiales migran desde la pared del saco Vitelino, cerca
de la alantoides y migran hacia donde se situarán las gónadas primitivas, cerca del
mesonefros.
- 5º semana: las gonadas primitivas proliferan del epitelio mesodérmico al costado
medial del mesonefro
- 5º-6º semana: Las células geminales de la pared del saco vitelino migraran hacia
las gónadas primitivas.
- 6º semana: las gónadas indiferenciada/primitiva; se da la proliferación del epitelio
de la eminencia genital, las células epiteliales penetran en el mesénquima e
inducen la diferenciación.
Mesonefros
Rebordes gonadales
(Inducen la diferenciación
de los rebordes a gonadas
primitivas
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
Si hay cromosoma Y se desarrollan más los cordones medulares. En el hombre se
desarrolla más la medula y forman los cordones seminíferos que darán lugar a los
túbulos seminíferos.
Si no hay cromosoma Y se desarrollan más los cordones corticales, se desarrolla el
epitelio superficial, dando lugar a la oogonia.
2. TESTICULOS
Los cordones sexuales primitivos se introducen a la médula gonadal y pasan a
denominarse cordones medulares o gonadales. Hay una zona con una red de cordones
medulares llamada Haller o Rete testis.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
Las células de Leydig (del mesénquima de la cresta gonadal) producen
testosterona, lo que provoca la diferenciación de los conductos genitales (internos)
8º semana de y genitales externos. Se desarrollan los conductos mesonéfricos de Wolff, los
desarrollo conductos deferentes.
Las células de Sertoli (del epitelio superficial) producen FIM (Factor inhibidor
Mülleriano). Se da la regresión de los conductos paramesonéfricos o de Müller.
3. OVARIOS
- El epitelio superficial de la gónada prolifera y formara las oogonias (al revés que el
masculino que se degenera). Se forman los cordones corticales.
- Alrededor de las células germinales primordiales.
Cualquier error en las diferenciaciones puede dar patologías de intersexo por
ejemplo.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
4. CONDUCTOS GENITALES
Conductos mesonéfricos o de Wolff.
Conductos paramesonéfricos o de Müller.
Se trata de una invaginación longitudinal de epitelio superficial de la cresta urogenital.
Ambos conductos se unen al final de la línea media dando lugar al conducto uterino.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
Conducto genital masculino en el cuarto mes de desarrollo y Conducto genitales femeninos al final del segundo mes. Se
después, el conducto genital masculino después del ha formado el tubérculo de Müller y el conducto uterino.
descenso testicular. Después se ve los conductos genitales después del
descenso ovárico.
5. GENITALES EXTERNOS INDIFERENCIADOS.
VAGINA.
Parte superior del paramesonefro- Forma las dos trompas (horizontales)
Parte inferior del paramesonefro- Forma 1/3 de la vagina.
2/3 inferiores de la vagina vienen del seno urogenital. Primeo es una lámina
maciza que crece y finalmente se canaliza.
En la parte caudal de los conductos de
Müller aparece una protuberancia, que formará
una placa compacta. A partir del 5º mes esta
crecerá caudo-cranealmente, entonces los
conductos pasaran a formar las paredes de la
vagina. Por último el conducto vaginal se cierra
por tejido conectivo (himen)
- Himen: es una lámina fina en el seno urogenital.
- Epooforo y paraooforo: son restos de túbulos secretores (restos de mesonefro) y
se suelen quedar en el ligamento ancho.
- Quiste de Garther: son restos de mesonefros en la vagina o útero, en forma de
pequeños quistes, puede dar patología pero de por si no es patológico.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
GENITALES EXTERNOS PERIODO INDIFERENCIADO
- 3º Semana. Las células del mesénquima migran hacia la línea primitiva y envuelven
los pliegues cloacales. Luego se unen en el polo craneal dando lugar al tubérculo
genital.
- 6º semana se dividen en; pliegues ureterales y anales. Externamente seguimos
siendo iguales.
Genitales externos masculinos:
- Los testículos secretan andrógenos
- Se da un alargamiento rápido del tubérculo genital dando lugar al falo.
- Se da un estiramiento de los pliegues uretrales (paredes
laterales del suelo uretral) y Hay un revestimiento epitelial
del endodermo que entra en la lámina uretral para formar la
uretra peniana.
- El tubérculo genital acabará formando el glande del pene.
- El meato uretral externo, está formado por células
ectodérmicas del final del pene que se introducen para
formar un cordón epitelial
- Las eminencias genitales o escrotales, se unen en la línea
media pero están separadas por el septo o rafe escrotal.
Amarillo. Las eminencias labioescrotales crecen y se
unen en la línea media (donde hay un tabique interno)
Genitales externos femeninos: pero más inferior para formar el escroto.
- El tubérculo genital crece poco y acabará formando el clítoris. (inicialmente crece
más que el tuberculo másculino)
- Los pliegues uretrales no se fusionan y forman los labios menores.
- Las eminencias genitales tampoco se fusionan y quedan más externos, acabarán
formando los labios mayores.
- Surco urogenital o vestíbulo.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
El sexo no se determina hasta la sexta o séptima
semana, porque se asemejan mucho y es muy difícil de
decir.
testiculo
Proceso vaginal
6. DESCENSO TESTICULAR ligamento
Al segundo mes, los testículos están delante del
mesonefros y están unidos a la pared abdominal por el
mesenterio urogenital, ahora tienen que viajar hacia el
escroto.
El ligamento genital caudal en su parte caudal se
llama gubernaculum y es el que dirige todo el
descenso del testículo. El gubernaculum tira del
testículo y este pasa por delante de la pelvis
hacia el escoro. En su viaje arrastra una parte del
peritoneo también llamado proceso vaginal.
El proceso vaginal o Conducto peritoneo vaginal, es una evaginación del peritoneo
parietal en los laterales, frente al testículo en descenso. Se invagina la eminencia
escrotal y forma el conducto engonal, es un conducto que conecta el interior del
proceso vaginal y la cavidad peritoneal
Hidrocele: queda líquido
seroso en una cavidad del
cuerpo (en este caso
alrededor del testículo)
La proporción del peritoneo que queda alrededor de los testículos se transforma en la
túnica vaginal ( recubre el testículo)
Fascia transversal: fascia
espermática interna
Aponeurosis ms.Oblícuo
interno: fascia cremaster.
Aponeurosis ms. Oblícuo
externo: fascia espermática
externa.
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
lOMoARcPSD|2109363
2ºMEDICINA.UIC.2017-2018
Embriología
Aparato reproductor.
7. DESCENSO DEL OVARIO.
El descenso es mucho menor que el del testículo y finaliza bajo la pelvis verdadera.
Ligamento genital craneal: ligamento suspensorio
Ligamento genital caudal: Ligamento utero-ovarico (propio) + ligamento rodo
(hasta el labio mayor, es el símil al conducto deferente del hombre)
Conducto deferente
Ligamento rodo
Descargado por Elena Barahona Martin (elenabarahonamartin@gmail.com)
Das könnte Ihnen auch gefallen
- Resumen de La TraqueaDokument12 SeitenResumen de La TraqueaAlexis Andrade IbarraNoch keine Bewertungen
- Exposicion Embriologia Sistema EndocrinoDokument17 SeitenExposicion Embriologia Sistema EndocrinoPavel IvánNoch keine Bewertungen
- MF Anatomía - Vejiga y Uretra - ResumenDokument5 SeitenMF Anatomía - Vejiga y Uretra - ResumenSolange Flores100% (1)
- Malformaciones Congénitas Cianosantes FisiopatoDokument52 SeitenMalformaciones Congénitas Cianosantes FisiopatoStefiSalazarNoch keine Bewertungen
- Placenta y Membranas Fetales-Mantilla Ibañez.Dokument10 SeitenPlacenta y Membranas Fetales-Mantilla Ibañez.María Luisa MantillaNoch keine Bewertungen
- Vasos Sanguíneos Del ToraxDokument25 SeitenVasos Sanguíneos Del ToraxAngelCastilloHuaman0% (1)
- Guia MIA AsmaDokument122 SeitenGuia MIA AsmaMarisol López HernándezNoch keine Bewertungen
- MediastinoDokument70 SeitenMediastinoJUAN GILES100% (1)
- Fecundacion, Segmentación e ImplantacionDokument58 SeitenFecundacion, Segmentación e ImplantacionRichard Wilmer Torre QuispeNoch keine Bewertungen
- Hiperparatiroidismo Primario y SecundarioDokument4 SeitenHiperparatiroidismo Primario y Secundariomegaslug1691Noch keine Bewertungen
- Potencial de AcciónDokument5 SeitenPotencial de AcciónJose Cisneros0% (1)
- Renovacion Reparacion y Regeneracion TisularDokument3 SeitenRenovacion Reparacion y Regeneracion TisularPilar Fernández RodriguezNoch keine Bewertungen
- Placenta y Membranas FetalesDokument20 SeitenPlacenta y Membranas FetalesPaola Cordova CotrinaNoch keine Bewertungen
- Mapa Conceptual MorfofisiologiaDokument10 SeitenMapa Conceptual MorfofisiologiaLuzYinethOspinaTovarNoch keine Bewertungen
- Anatomia y Fisiologia de La Laringe ORL-A7Dokument17 SeitenAnatomia y Fisiologia de La Laringe ORL-A7Les100% (1)
- Embriología de CorazónDokument10 SeitenEmbriología de CorazónGabriela Faúndez Lillo100% (1)
- Barrera HematoencefalicaDokument85 SeitenBarrera Hematoencefalicaangela jimenezNoch keine Bewertungen
- 4origen y Diferenciación de GónadasDokument25 Seiten4origen y Diferenciación de GónadasEduardo SandovalNoch keine Bewertungen
- Enfermedad de ParkinsonDokument55 SeitenEnfermedad de ParkinsonJhon Acuña HurtadoNoch keine Bewertungen
- Contracion Muscular DiapositivasDokument16 SeitenContracion Muscular Diapositivasnarcisa zambranoNoch keine Bewertungen
- Fisiologia EndocrinaDokument17 SeitenFisiologia EndocrinaMarcelita OrtegaNoch keine Bewertungen
- Resumen. Hiper e Hipoparatiroidismo PDFDokument15 SeitenResumen. Hiper e Hipoparatiroidismo PDFGarcía PérezNoch keine Bewertungen
- Nervios EspinalesDokument28 SeitenNervios EspinalesPaulina Uc DzulNoch keine Bewertungen
- Anatomía Sistema RespiratorioDokument57 SeitenAnatomía Sistema RespiratorioValeria Ortega100% (1)
- CorazonDokument8 SeitenCorazonJorge Montes de OcaNoch keine Bewertungen
- Region Prevertebral EXPOSICIONDokument56 SeitenRegion Prevertebral EXPOSICIONEsmeralda Wendy Maquera Encinas50% (2)
- Ganong Cap. 29Dokument39 SeitenGanong Cap. 29María Eugenia DíazNoch keine Bewertungen
- Angina Estable o Síndrome Coronario CrónicoDokument41 SeitenAngina Estable o Síndrome Coronario CrónicoRolando Enrique Obando OrtizNoch keine Bewertungen
- EspondiloartropatíasDokument27 SeitenEspondiloartropatíasEliseo ZepedaNoch keine Bewertungen
- Resumen Tercera Semana de DesarrolloDokument3 SeitenResumen Tercera Semana de DesarrolloAugusto Crocker0% (1)
- La GlotisDokument2 SeitenLa GlotisClaudio RamírezNoch keine Bewertungen
- Diapositivas Síndrome de Patau, Trisomia 9p y XYYDokument13 SeitenDiapositivas Síndrome de Patau, Trisomia 9p y XYYSussel Escribas Valero100% (1)
- Tejido Excito ConductorDokument21 SeitenTejido Excito ConductorVictoria Bazurto100% (1)
- Desarrollo Del Aparato Locomotor/ EMBRIOLOGIADokument11 SeitenDesarrollo Del Aparato Locomotor/ EMBRIOLOGIAGABRIEL VILLANUEVA50% (2)
- Planos Anatomicos Del CerebroDokument74 SeitenPlanos Anatomicos Del CerebroYanelly Yasy QuispeNoch keine Bewertungen
- Resumen ECGDokument45 SeitenResumen ECGNicole Carolina Quintero RomeroNoch keine Bewertungen
- Embriologia Sistema DigestivoDokument40 SeitenEmbriologia Sistema DigestivoAlessia Becker100% (2)
- Expo Anatomía Glandulas ExocrinasDokument15 SeitenExpo Anatomía Glandulas ExocrinasDiana Caller PuroNoch keine Bewertungen
- Anatomia Oido InternoDokument19 SeitenAnatomia Oido InternoMaría Florencia Arenas Moisan100% (1)
- Caso Clinico Hipertensión EndocraneanaDokument18 SeitenCaso Clinico Hipertensión EndocraneanaNiyu NhNoch keine Bewertungen
- Embriología Del Sistema CardiovascularDokument20 SeitenEmbriología Del Sistema Cardiovascularviviam pal,ma100% (1)
- Fisiologia FemeninaDokument3 SeitenFisiologia Femeninaastrid viverosNoch keine Bewertungen
- Termorregulación Corporal Endocrina y NerviosaDokument11 SeitenTermorregulación Corporal Endocrina y NerviosaNacho Cataldo Cabrera100% (1)
- Seminario de Celulas DendriticasDokument24 SeitenSeminario de Celulas DendriticasAnonymous IuimQGqnmNoch keine Bewertungen
- CardiopatiaDokument17 SeitenCardiopatiaJhonnyy Ramirez Man100% (1)
- Sis. CardiovascularDokument17 SeitenSis. CardiovascularMayling GutiérrezNoch keine Bewertungen
- Glándula SuprarrenalDokument35 SeitenGlándula SuprarrenalNayelli Farías.100% (2)
- Embriología 8Dokument51 SeitenEmbriología 8Nicole DíazNoch keine Bewertungen
- Cavidad PleuralDokument41 SeitenCavidad PleuralOsiris Reynoso PadillaNoch keine Bewertungen
- Guia #8 Estructura Interna de Los Hemisferios CerebralesDokument9 SeitenGuia #8 Estructura Interna de Los Hemisferios CerebralesLaura González H.Noch keine Bewertungen
- Embriología CorazónDokument12 SeitenEmbriología CorazónAna SalasNoch keine Bewertungen
- Cardiopatia IsquemicaDokument32 SeitenCardiopatia IsquemicaJesús González ZamarripaNoch keine Bewertungen
- Irrigacion e Inervacion Del PulmonDokument3 SeitenIrrigacion e Inervacion Del PulmonBrayan SotoNoch keine Bewertungen
- Diagnostico PrenatalDokument32 SeitenDiagnostico PrenatalJennifer Quijije MenéndezNoch keine Bewertungen
- Semiologia Aparato Genital.Dokument9 SeitenSemiologia Aparato Genital.Andreita Katherine GuerraNoch keine Bewertungen
- Frecuencia Respiratoria (FR)Dokument19 SeitenFrecuencia Respiratoria (FR)Neftaly LainesNoch keine Bewertungen
- Corpusculo Renal HistologiaDokument4 SeitenCorpusculo Renal HistologiaSaraith LoveraNoch keine Bewertungen
- Embriologia Aparato Reproductor - CompressDokument8 SeitenEmbriologia Aparato Reproductor - CompressErwin Yapuchura ApazaNoch keine Bewertungen
- Informe 2Dokument7 SeitenInforme 2CHAVARRI REGALADO STEPHANIA DE GUADALUPENoch keine Bewertungen
- Sem 11 Alteraciones Seno UrogenitalDokument10 SeitenSem 11 Alteraciones Seno UrogenitalfiorellaNoch keine Bewertungen
- Test Generico 2 #17Dokument7 SeitenTest Generico 2 #17elenaNoch keine Bewertungen
- EpimiologiaDokument5 SeitenEpimiologiaelena0% (1)
- Esquema Protocolo Lavado de ManosDokument4 SeitenEsquema Protocolo Lavado de ManoselenaNoch keine Bewertungen
- Funciones Aux EnfermeriaDokument8 SeitenFunciones Aux EnfermeriaelenaNoch keine Bewertungen
- Aparato EscretorDokument2 SeitenAparato EscretorelenaNoch keine Bewertungen
- 02 06Dokument11 Seiten02 06Lourdes Arias RiosNoch keine Bewertungen
- Tema 4 Histologia DentalDokument10 SeitenTema 4 Histologia DentalelenaNoch keine Bewertungen
- Histologia Del OidoDokument11 SeitenHistologia Del OidoelenaNoch keine Bewertungen
- RealDokument245 SeitenRealVeronica TapiaNoch keine Bewertungen
- Egipto ProtodinasticoDokument5 SeitenEgipto ProtodinasticoJoaquin MarambioNoch keine Bewertungen
- 106 Curiosidades AnimalesDokument6 Seiten106 Curiosidades AnimalesEstefania Lienxi Layme HuachoNoch keine Bewertungen
- Ciencias SocialesDokument147 SeitenCiencias SocialesJosue MendezNoch keine Bewertungen
- Sesion de Lactancia MaternaDokument5 SeitenSesion de Lactancia Maternayahaira chahuaylacc de la cruzNoch keine Bewertungen
- Expo CementoDokument19 SeitenExpo CementoRicardo PlascenciaNoch keine Bewertungen
- Manuel Salcedo - Caminos de Sumisión BDSM PDFDokument160 SeitenManuel Salcedo - Caminos de Sumisión BDSM PDFClaudia Santos García100% (1)
- Vias Biliares y PancreasDokument51 SeitenVias Biliares y PancreasPablo AbolskyNoch keine Bewertungen
- ANGIOTOMOGRAFIADokument10 SeitenANGIOTOMOGRAFIAGreeden EA100% (1)
- Tejido Conectivo GingivalDokument43 SeitenTejido Conectivo GingivalSandra Vidal33% (3)
- Anat Aparato Reproductor HembraDokument11 SeitenAnat Aparato Reproductor HembraBryan RamirezNoch keine Bewertungen
- Taller 1 Sistema NerviosoDokument6 SeitenTaller 1 Sistema NerviosoInesita Ortega Silva100% (2)
- Curso Plantas Medicinales y Aromaticas 1 IntroduccionDokument94 SeitenCurso Plantas Medicinales y Aromaticas 1 IntroduccionYuri CalleNoch keine Bewertungen
- Semio Labios y VestibulosDokument9 SeitenSemio Labios y VestibulosMoustro Come GalletasNoch keine Bewertungen
- Pulpa DentalDokument6 SeitenPulpa DentalYak Leonardo MedinaNoch keine Bewertungen
- Lenin TrabajoDokument54 SeitenLenin TrabajoEDGARDNoch keine Bewertungen
- Cartilla Gimnasia Laboral Arl Bolivar 2018Dokument66 SeitenCartilla Gimnasia Laboral Arl Bolivar 2018Julian Felipe Fontecha100% (1)
- Costilla Del Cuerpo HumanoDokument4 SeitenCostilla Del Cuerpo HumanoJavier CervantesNoch keine Bewertungen
- Anatomia y Fisiologia de Insectos 2-3 PDFDokument59 SeitenAnatomia y Fisiologia de Insectos 2-3 PDFDaniel ParedesNoch keine Bewertungen
- Embriología Del SNCDokument49 SeitenEmbriología Del SNCCarlos ArmasNoch keine Bewertungen
- Inventario Ts y TSN de M.V de La Biblioteca Pachacamac - 2014Dokument88 SeitenInventario Ts y TSN de M.V de La Biblioteca Pachacamac - 2014Carlos HonoresNoch keine Bewertungen
- Modulo de Anatomia y Fisiologia AnimalDokument74 SeitenModulo de Anatomia y Fisiologia AnimalrolandoNoch keine Bewertungen
- Ejemplo de Práctica Larga de 45 MinutosDokument6 SeitenEjemplo de Práctica Larga de 45 MinutosMar100% (1)
- Oftalmologiaveterinaria Revision 150523183030 Lva1 App6892Dokument1.143 SeitenOftalmologiaveterinaria Revision 150523183030 Lva1 App6892Leonardo A. Muñoz DominguezNoch keine Bewertungen
- Series VerbalesDokument16 SeitenSeries VerbalesVanessa Barrantes0% (1)
- Sindrome de Poland (Word)Dokument5 SeitenSindrome de Poland (Word)Gònzà CaslaNoch keine Bewertungen
- Sistema Tegumentario CuadroDokument3 SeitenSistema Tegumentario CuadroJose Juan Martinez MendezNoch keine Bewertungen
- 1854 El Vademecum de Los Hacendados Cubanos PDFDokument472 Seiten1854 El Vademecum de Los Hacendados Cubanos PDFAma AlynaNoch keine Bewertungen
- Noboa 3Dokument3 SeitenNoboa 3domejuanNoch keine Bewertungen
- Aymara Jani Pantjasa QillqañatakDokument50 SeitenAymara Jani Pantjasa Qillqañatakcastellon_boNoch keine Bewertungen